Можно ли бегать при дорсопатии поясничного отдела позвоночника
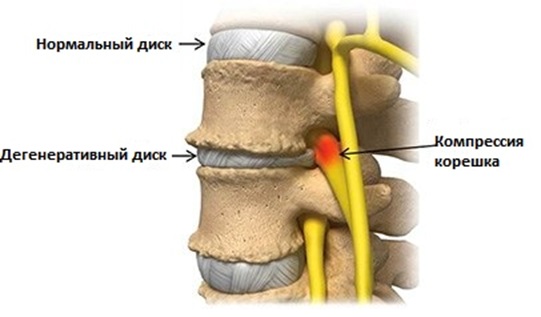
Дорсопатия не является самостоятельной болезнью, а лишь обобщенным термином заболеваний спины, таких как остеохондроз, травмы, опухоли, инфекции позвоночника (туберкулез, сифилис, остеомиелит). При дорсопатии в патологический процесс вовлечены не только кости, но также хрящевая ткань, межпозвонковые диски, а также нервы, связки, сосуды и мышцы, которые находятся рядом с позвоночником. Лечение дорсопатии поясничнно-крестцового отдела ассоциировано с генезом, тяжестью симптоматики и длительностью заболевания.
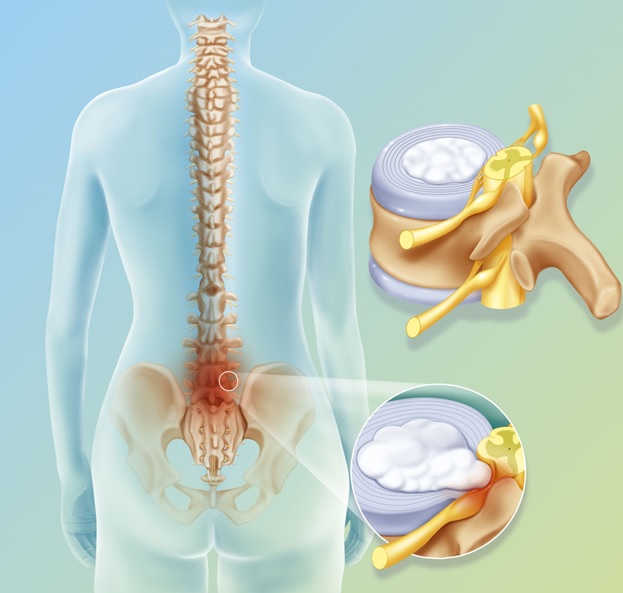
Особенности дорсопатии пояснично – крестцового отдела позвоночника
При дорсопатии может быть патология в любом отделе позвоночника. Нередко встречается комбинированная форма дорсопатии , когда патологические изменения отмечаются в нескольких отделах позвоночника .Тем не менее, пояснично-крестцовый отдел является наиболее уязвимым отделом для развития дорсопатии, так как на этот отдел приходятся наибольшие векторные нагрузки .
Несмотря на то, что в этом отделе позвоночника самые большие позвонки, диски и мышцы, тем не менее, систематические нагрузки приводят к повреждению структур поясничного отдела позвоночника (мышц, дисков, нервов) и развитию дегенеративных изменений, таких как грыжа диска, протрузия. По мере разрушения целостности фиброзного кольца дисков возникают условия для компрессии нервных корешков и развитию соответствующей корешковой симптоматики
Типы дорсопатии
- Деформирующая остеопатия, которая характеризуется различными типами деформации – лордозом, сколиозом, кифозом. Возможно, изменения в межпозвонковых дисках.
- Спондилопатия – это дистрофический процесс, сопровождающийся воспалением который является следствием остеомиелита, травмы, туберкулеза и опухолей или системных заболеваний.
- Дискогенная дорсопатия – состояния, при которых происходят изменения фибро-хрящевых тканей позвоночника.
Причины дорсопатии поясничного крестцового отдела позвоночника
Патологический процесс может быть вызван различными факторами:
- Избыточный вес, особенно в том случае если у человека низкая двигательная активность
- Вредная диета, которая приводит к дистрофическим изменениям в межпозвоночных дисках
- Если есть частые эпизоды переохлаждения
- Ослабленная иммунная система (частые простуды).
- Профессиональная необходимость перетаскивать тяжести
- Неправильный стереотип положения тела во время сна
- Сидячий образ жизни, характерный для сотрудников офисов
- Наличие в истории повреждений позвоночника
- Серьезные заболевания центральной нервной системы, сердца, кровеносных сосудов, расстройства пищеварительной системы
- Осложнения инфекционных заболеваний (сифилис туберкулез) или опухолей (например, метастазы рака)
Симптомы дорсопатии

Дорсопатия поясничного отдела позвоночника на начальной стадии характеризуется незначительными морфологическими изменениями в хрящевой ткани. В этой стадии симптомов бывает мало или они отсутствуют и пациенты, как правило, пациенты не обращаются за помощью к врачу. Когда к процессу дегенерации присоединяется костная ткань, то происходит смещение структур двигательных сегментов позвоночника и сплющенный межпозвонковый диск начинает воздействовать на нервные окончания, что приводит к появлению симптоматики – пациент может испытывать дискомфорт или боль.
Дальнейшие морфологические изменения в дисках часто необратимы и боли уже могут возникать при любом резком движении или осевой нагрузке на поясничный отдел. При выраженной компрессии нервных структур боль становится невыносимой.
У дорсопатии пояснично-крестцового отдела есть 4 этапа развития:
- Дистрофические процессы в пояснично-крестцовом отделе позвоночника обусловлены нарушениями метаболических процессов на уровне ткани. Хрящевая ткань не имеет морфологических изменений. В этой стадии боли могут иметь характер дискомфорта .
- На этом этапе возникают проблемы с костной тканью в позвонках, происходит смещение структур двигательных сегментов, из-за этого возникает компрессия корешков, и возникает сильная боль.
- На этом этапе имеются значительные повреждения целостности структуры межпозвонковых дисков и при подъеме тяжестей возникают условия для разрыва фиброзного кольца диска и грыжевое выпячивание. Компенсаторной реакцией может быть формирование гиперлордоза в поясничном отделе, так как наклоны вперед резко усиливают боли .
- На последнем этапе заболевания мышцы очень напряжены, возникают проблемы с позой, потому что позвонки смещены. В промежутках позвонков появляется много фиброзной ткани, затем происходит образование депозитов солей.
Как проявляется дорсопатия пояснично-крестцового отдела позвоночника?
- Тупая боль в поясничной области, которая только увеличивается при ходьбе
- Частые мышечные судороги в нижней части ноги
- Резкая боль и дискомфорт при движениях
- Хромота, связанная с нежеланием человека загружать ногу или же вынужденные позы, связанные с нарушением биомеханики из-за значительного болевого синдрома.
- Боль в ягодицах, которая не исчезает даже после приема лекарств
- Постоянная интенсивная боль, локализованная в большей степени в центре пояснично-крестцового отдела позвоночника
- Усиление боли во время внезапных движений, при напряжении, чихании, кашле
- Усиление болей при стоянии
- Ощущение онемения, боли в ногах
- Мышечная слабость, парез
- Люмбодиния (тупая боль)
- Боль в пояснице, которая иррадиирует в мышцы ягодиц и бедер
- Нарушения деятельности кишечника и мочевого пузыря (возникает при развитии синдрома конского хвоста, и это состояние требует экстренной операции)
Диагностика дорсопатии пояснично-крестцового отдела позвоночника
Когда пациенты обращаются с жалобами на боль в пояснично-крестцовом отделе, врач выясняет следующие детали:
- локализацию и наличие иррадиации боли;
- зависимость боли от движения и положения тела;
- наличие или отсутствие предыдущих травм и заболеваний позвоночника;
- эмоциональное и психологическое состояние пациента.
На основании осмотра определяется осанка пациента, наличие мышечного спазма, объем движений в туловище.
При диагностике дорсопатии пояснично-крестцового отдела позвоночника необходимо исключить заболевания внутренних органов, которые могут проявляться болями в пояснице.
Для постановки диагноза могут быть использованы следующие методы диагностики:
- Плюсы: проводится быстро, хорошо визуализирует костные структуры, позволяет диагностировать дегенерацию костных тканей, определить наличие деформаций
- Минусы: плохая визуализация мягких тканей лучевая нагрузка.
Рентгенография поясничного отдела позвоночника.
КТ (МСКТ)
- Плюсы:быстрая качественная визуализация костной анатомии, особенно участков кальцификации (остеофитов), диагностика дегенеративных изменений и травм поясничного отдела позвоночника, возможность использования в тех случаях, когда противопоказано МРТ.
- Минусы: плохая дифференциация мягких тканей в позвоночнике, радиационное воздействие
Магнитно-резонансная томография (МРТ)
- Плюсы: отличная визуализация морфологии мягких тканей, нет радиационного воздействия, наиболее чувствительный метод диагностики заболеваний позвоночника
- Минусы: метод менее чувствителен для оценки костной анатомии и кальцификации, противопоказан пациентам с наличием устройств с металлом в теле.
- ПЭТ. Сканирование с помощью использования радионуклидов необходимо для уточнения генеза образований в области поясничного-крестцового отдела позвоночника
- Лабораторная диагностика. Анализы крови ( мочи ) необходимы для диагностики как заболеваний внутренних органов ,так и для диагностики системных заболеваний или инфекций.
Лечение дорсопатии пояснично-крестцового отдела позвоночника
Основные принципы лечения
- Американский колледж врачей (АКВ) недавно опубликовал свое руководство по лечению различных видов боли в пояснице – от кратковременных приступов боли, до изнурительной хронической боли. В основном внимание уделяется упражнениям, снижению стресса и интегративной терапии с лекарствами, рекомендованными только в тех случаях, когда консервативная терапия не уменьшает боль.
На основании длительных клинических наблюдений были сформированы основные принципы лечения дорсопатии пояснично-крестцового отдела позвоночника:
- Снижение или устранение боли в спине
- Улучшение функции позвоночника
- Улучшение качества жизни, связанного со здоровьем
- Увеличение трудоспособности
- Управление количеством эпизодов боли в спине
- Улучшение удовлетворенности пациентов
Рекомендации по лечению:
- Различные виды боли могут потребовать различных методов лечения. Сообщество врачей выработало систему лечения из 3 рекомендаций, которые касаются 3 различных типов болей в спине: острая, подострая и хроническая боль в спине.
- Острая боль в спине: боль, которая длится менее 4 недель.
- Подострая боль в спине: боль, которая длится от 4 до 12 недель.
- Хроническая боль в спине: боль, которая длится более 12 недель.
Рекомендация №1: У пациентов с острой или подострыми болями в пояснице часто отмечается уменьшение симптомов со временем, поэтому АКВ рекомендует врачам перед назначением медикаментов сначала провести лечение с помощью массажа, иглоукалывания или мануальной терапии. Если же необходима медикаментозная терапия, АКВ рекомендует использовать нестероидные противовоспалительные препараты (НПВП) и или миорелаксанты.
Рекомендация№2: Для пациентов с хроническими болями в пояснице АКВ рекомендует проводить комплексную реабилитацию, включающую ЛФК, гимнастику тай-чи, физиотерапию (лазеротерапию) иглотерапию, когнитивную поведенческую терапию или мануальную терапию (остеопатию).
Рекомендация №3: Когда немедикаментозные методы лечения не помогают пациентам с хроническими болями в пояснице, то тогда возможно применение медикаментозной терапии. Лекарством первой линии должно быть НПВП, затем – трамадол или дулоксетин в качестве терапии второй линии. Опиаты должны использоваться только в том случае, если потенциальные выгоды перевешивают риски, и врачи должны обсудить все риски и преимущества с пациентами перед началом лечения.
Хирургическое лечение
К сожалению, консервативное лечение дорсопатии пояснично-крестцового отдела позвоночника не всегда имеет хорошую эффективность. При отсутствии эффекта от консервативного лечения и резистентной, при наличии стойкой неврологической симптоматики или при развитии прогрессирующей симптоматики рекомендуется оперативное лечение.
Источник

Дорсопатия поясничного отдела встречается часто, в основном она поражает людей в возрасте от 40-ка лет. По мере старения организма происходят различные дегенеративные дистрофические изменения. Однако в настоящее время дорсопатия поясничного отдела позвоночника все чаще диагностируется у молодых людей в возрасте 20 – 25 лет. Это связано со значительным изменением образа жизни современной молодежи. Отсутствие регулярных физических нагрузок, преимущественно сидячая работа и однообразное питание, основанное на рафинированных продуктах – все это потенциальные причины ранней дегенерации хрящевой ткани межпозвоночных дисков.
Дорсопатия пояснично-крестцового отдела – это дегенеративное дистрофическое поражение диска L5-S1, которые разделяет крестец и поясницу. На него приходится максимальный уровень амортизационной и физической нагрузки, передаваемой от любого движения человеческого тела. В период ремиссии дорсопатия пояснично-крестцового отдела позвоночника проявляется в виде тупой или ноющей боли, ощущения небольшой скованности движений. При обострении могут возникать признаки люмбоишиалгии, радикулита.
В этой статье рассказано о том, как лечить дорсопатию поясничного отдела в домашних условиях и на какие клинические признаки стоит обратить пристальное внимание. А также из материала можно почерпнуть сведения о том, какие потенциальные причины вызывают разрушение тканей позвоночника и с помощью каких признаков можно заподозрить неблагополучие в области поясничного отдела позвоночного столба.
Причины болезни дорсопатия поясничного отдела
Как болезнь дорсопатия поясничного отдела отнесена к патологиям опорно-двигательного аппарата. Суть заболевания заключается в том, что на фоне нарушения процесса диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска она обезвоживается и разрушается. В процессе развития остеохондроза выделяется несколько важных этапов:
- первичное обезвоживание хрящевой ткани может быть спровоцировано длительным статическим напряжением мышц, переохлаждением, воздействием психогенных стрессовых факторов, воспалением, травмой и т.д.;
- утрата способность усваивать жидкость при диффузном обмене с окружающими мышечными тканями может быть обусловлена отложением солей кальция, растрескивание и воспалением поверхности фиброзного кольца;
- с целью компенсации затрат жидкости фиброзное кольца забирает часть влаги из расположенного внутри него пульпозного ядра;
- студенистое тело пульпозного ядра утрачивает свою физиологическую массу и теряет способность обеспечивать равномерное распределение амортизационных и физических нагрузок;
- происходит снижение высоты межпозвоночного диска и он начинает выступать за пределы разделяемых им тел позвонков;
- при потере эластичности фиброзное кольцо подвержено растрескиванию, под воздействием значительной физической нагрузки происходит разрыв и формируется грыжа диска.
Таким образом, термин дорсопатия может быть отнесен к любому этапу развития остеохондроза поясничного отдела.
Основные причины этого заболевания – это:
- ведение малоподвижного образа жизни при котором на мышечный каркас спины и поясницы не оказываются регулярные и достаточные физические нагрузки;
- избыточная масса тела, которая на фоне недостаточно развитой мышечной ткани приводит к многократному увеличению оказываемой амортизационной нагрузки на позвоночный столб;
- неправильная организация спального и рабочего места, в результате чего происходит сдавливание хрящевых дисков и окружающих их тканей;
- искривление позвоночника и нарушение осанки, приводящее к неравномерному распределению нагрузки по площади межпозвоночных дисков;
- деформирующий остеоартроз тазобедренного или коленного сустава, приводящий к укорочению одной конечности и перекосу тазовых костей;
- неправильная постановка стопы (косолапость или плоскостопие);
- тяжелый физический труд, сопряженный с подъемом тяжестей;
- травмы спины (растяжения и разрывы связок и сухожилий, ушибы мышц с образованием гематом, переломы и трещины тел и остистых отростков позвонков).
Потенциальными факторами риска могут быть курение и употребление алкогольных напитков. Также часто патология развивается у лиц, вынужденных принимать кортикостероиды и некоторые другие лекарственные препараты.
Диагноз дорсопатия или остеохондроз поясничного отдела
Диагноз дорсопатия поясничного отдела может быть поставлен как по ряду клинических признаков, так и после проведения специального лабораторного обследования. При подозрении на дорсопатию или остеохондроз поясничного отдела назначается рентгенографический снимок. Он делается в разных проекциях. Затем врач сравнивает величину межпозвоночной щели, оценивает положение тел позвонков, состояние остистых и дугообразных отростков.
Диагноз дорсопатия поясничного отдела позвоночника может быть установлен при снижении высоты межпозвоночных дисков и при появлении неврологических клинических признаков. Снижение высоты межпозвоночных дисков соответствует второй стадии развития остеохондроза – протрузии. При этом фиброзное кольцо начинает выходить за пределы тел позвонков, оказывает компрессионное воздействие на окружающие мягкие ткани и корешковые нервы, которые через фораминальные отверстия отходят от структуры спинного мозга.
Дорсопатия или остеохондроз поясничного отдела позвоночника требуют дифференциальной диагностики. Для этого назначается МРТ обследование. С помощью него можно исключить болезнь Бехтерева, смещение тел позвонков, деформацию связочного и сухожильного аппарата, опухоли и многие другие патологические изменения в тканях позвоночного столба.
Симптомы дорсопатии поясничного отдела позвоночника
Первые симптомы дорсопатии поясничного отдела могут проявляться в виде периодически возникающих не острых болей после непривычной физической нагрузки. Напрмиер, если человек не занимается физическим трудом, но поработал на огороде, то в принципе на следующий день у него должны болеть мышцы, но не позвоночник. У людей которые страдают от дегенеративных дистрофических изменений в тканях дисков, болевые ощущения носят специфический характер. Они локализуются вдоль позвоночного столба. Сопровождаются скованностью движений. Усиливаются при попытке наклониться или выпрямить туловище. Мышцы в области поражения напряжены и болезненны на ощупь.
Если эти первые признаки проигнорировать, то они, безусловно, пройдут самостоятельно, без специального лечения, в течение 7 – 10 дней. Но это не будет означать, что заболевание прошло. Напротив, разрушение хрящевой ткани межпозвоночных дисков будет только усиливаться.
На стадии протрузии симптомы дорсопатии поясничного отдела позвоночника отличаются неврологическим уклоном:
- постоянное ощущение напряжения в области поясницы и крестца;
- скованность движений, особенно отчетливо проявляющаяся в первые часы после пробуждения;
- уменьшение амплитуды подвижности и гибкости позвоночного столба (проявляется в том, что человек не может полноценно наклониться вперед и достать пальцами до поверхности пола);
- парестезии, которые присутствуют как в районе поясницы, так и имеют тенденцию к распространению на область ягодиц, бедер и голени;
- иррадиация боли по ходу пораженного корешкового нерва (по бедру, голени, стопе, передней брюшной стенке);
- ощущение онемения кожных покровов в области поясницы, ягодиц, нижних конечностей, передней брюшной стенки);
- снижение мышечной силы в нижних конечностях, изменение походки, быстрая утомляемость ног при ходьбе на привычные расстояния.
При появлении подобных симптомов следует как можно быстрее обратиться к врачу. Своевременная диагностика позволит быстро и безопасно провести лечение дорсопатии и восстановить подвижность и работоспособность позвоночного столба.
Корешковый болевой синдром при дорсопатии
Вертеброгенная дорсопатия поясничного отдела позвоночника – это болезнь, при которой происходит тотальное разрушение всех тканей позвоночного столба. Сначала снижается высота межпозвоночных дисков, затем происходит рубцовая деформация связочного и сухожильного аппарата. Следом начинают разрушаться межпозвоночные суставы. Все эти процессы приводит к дисфункции позвоночника.
Дорсопатия поясничного отдела позвоночника провоцирует болевой синдром, обусловленный компрессией мягких тканей. Вторичный болевой синдром может возникать на фоне отечности мягких тканей при воспалительной реакции. Также боль может быть обусловлена чрезмерным статическим напряжением мышечного волокна.
Самый распространенный болевой синдром – корешковый, при дорсопатии поясничного отдела он сопровождается онемением в нижних конечностях, снижением их мышечной силы и чувством бегающих мурашек. Помощь при таком синдроме может быть оказана только врачом неврологом. Самостоятельно лечить корешковый синдром на фоне дорсопатии поясничного отдела позвоночника опасно. Может возникнуть стеноз спинномозгового канала с парализацией нижних конечностей. Особенно опасно отказываться от медицинской помощи при выпадении межпозвоночной грыжи.
Лечение дорсопатии в домашних условиях
В большинстве случаев лечение дорсопатии поясничного отдела позвоночника проводится амбулаторно. Госпитализация в стационар требуется только в том случае, если есть серьезный риск поражения структуры спинного мозга или если пациенту требуется экстренная хирургическая помощь.
Во всех остальных случаях лечение дорсопатии поясничного отдела проводится дома. Назначаются следующие препараты:
- нестероидные противовоспалительные средства для уменьшения воспаления и купирования боли;
- миорелаксанты – для снятия мышечного напряжения;
- сосудорасширяющие средства для улучшения микроциркуляции крови в очаге поражения;
- витамины группы В для восстановления повреждённого нервного волокна;
- хондропротекторы – для восстановления поврежденных участков межпозвоночных дисков.
Также в лечении дорсопатии пояснично-крестцового отдела используется массаж и лечебная физкультура, физиотерапия. Но назначаемого количества сеансов недостаточно для полного восстановления поврежденных тканей.
Отличные результаты показывает лечение дорсопатии пояснично-крестцового отдела позвоночника с помощью методов мануальной терапии:
- массаж и остеопатия восстанавливают микроциркуляцию крови и лимфатической жидкости, улучшают проницаемость и эластичность мягких паравертебральных тканей;
- лечебная гимнастика и кинезиотерапия купируют статическое напряжение мышц, повышают их тонус и работоспособность, восстанавливают процесс диффузного питания хрящевой ткани межпозвоночных дисков;
- рефлексотерапия позволяет активизировать скрытые резервы организма для быстрого восстановления всех поврежденных тканей;
- физиотерапия и лазерное воздействие ускоряют процесс выздоровления.
Если вы хотите полностью вылечить дорсопатию, то постарайтесь найти в своем городе клинику мануальной терапии. Большинство фармаколочгеиские препаратов не оказывает положительного действия, но причиняет вред здоровью пациента. Лечить остеохондроз можно без лекарственных препаратов и при этом получать положительный результат без вреда для организма. Официальная медицина назначает в основном симптоматическое лечение. Справляться с остеохондрозом она не может, поскольку не имеет в своем арсенале средств, способных восстановить поврежденные хрящевые ткани.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(12) чел. ответили полезен
Источник


