Лучевая диагностика псевдоменингоцелеа) Терминология:
1. Синонимы:
• Несостоятельность швов твердой мозговой оболочки, псевдокиста, утечка СМЖ
2. Определения:
• Полость, заполненная спинномозговой жидкостью, сообщающаяся с дуральным мешком, но не выстланная мозговыми оболочками б) Визуализация: 1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Заполненная спинномозговой жидкостью полость вкупе с соответствующими послеоперационными или посттравматическими изменения окружающих структур
• Локализация:
о Наиболее распространенная локализация – постляминэктомический дефект на уровне поясничного отдела позвоночника
о Описаны редкие случаи внутрикостной локализации псевдоменингоцеле (пластинка дуги/остистый отросток)
• Размеры:
о От 1 до более, чем 10 см
• Морфология:
о Округлая, многокамерная полость, заполненная СМЖ 2. Рентгенологические данные:
• Рентгенография:
о Неспецифические послеоперационные изменения, например, постляминэктомический дефект 3. КТ при псевдоменингоцеле:
• Бесконтрастная КТ:
о Кистозная полость рядом с дуральным мешком, плотность которой соответствует СМЖ
о Послеоперационное псевдоменингоцеле обычно ориентировано по ходу хирургического доступа:
– Сообщение с дуральным мешком без введения контраста подтвердить сложно
о Псевдоменингоцеле в результате отрывов корешков спинного мозга ориентированы антеролатерально и соответствуют направлению неврального отверстия, нервных элементов это менингоцеле не содержит 4. МРТ при псевдоменингоцеле:
• Т1-ВИ:
о Кистозное заполненное жидкостью образование, интенсивность сигнала которого соответствует СМЖ:
– Возможна связь с задними стабилизирующими металлоконструкциями:
Элементы конструкций могут быть окружены ликвором о В условиях искажения изображений металлическими артефактами кистозную полость увидеть бывает сложно
• Т2-ВИ:
о При послеоперационных псевдоменингоцеле на сагиттальных иаксиальных Т1-ВИ нередко удается установить сообщение кисты с дуральным мешком
• Д-ВИ:
о Интенсивность сигнала, соответствующая СМЖ, отсутствие ограничения диффузии
• Т1-ВИ с КУ:
о При отсутствии воспалительных явлений или инфицирования накопления контраста не бывает, через год после операции может обнаруживаться тонкая полоска периферического контрастного усиления
о Утолщение и контрастное усиление твердой мозговой оболочки головного и спинного мозга в случаях клинически значимой ликворной гипотензии 5. УЗИ:
• Гипоэхогенная киста 6. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Типичное послеоперационное жидкостное образование в виде округлого/дольчатого скопления контраста в паравертебральных тканях кзади от дурального мешка:
– ± метод позволяет точно локализовать сообщение с дуральным мешком
– Позволяет оценить взаимоотношение кисты с металлоконструкциями
– ± металлоконструкции в полости кисты
– Распространение контраста в подкожные ткани
о Посттравматические/послеоперационные псевдоменингоцеле обычно не содержат нервных элементов:
– При обширных повреждениях твердой мозговой оболочки возможно формирование грыж спинного мозга или его корешков в полость псевдоменингоцеле 7. Другие методы исследования:
• При радиоизотопной цистернографии может отмечаться накопление изотопа в полости псевдоменингоцеле, однако при этом состоянии все же предпочтительна прямая визуализация (КТ/МРТ) 8. Рекомендации по визуализации:
• FS Т2 является наиболее оптимальным режимом исследования, позволяющим диагностировать псевдоменингоцеле и локализовать его сообщение с дуральным мешком
• Сагиттальные срезы используются для диагностики в общем, а тонкие аксиальные срезы – для окончательной локализации образования 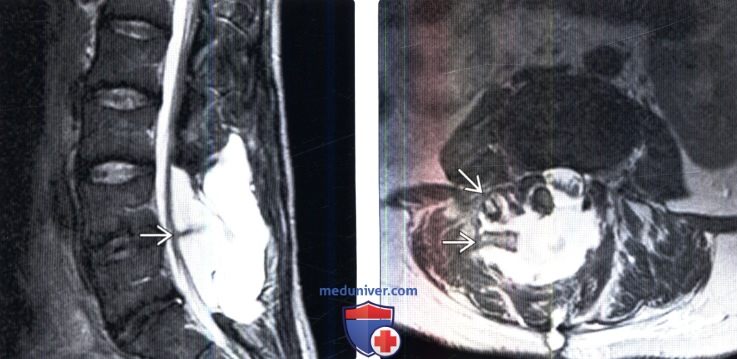
(Слева) Сагиттальный срез, Т2-ВИ: гиперинтенсивное жидкостное скопление на уровне L4-L5. Зона низкоинтенсивного сигнала в полости кисты представляет собой ток ликвора в области дефекта дурального мешка в полость кисты.
(Справа) Аксиальный срез, Т2-ВИ: гиперинтенсивное жидкостное скопление в дорзальных паравертебральных тканях в области ранее выполненной ляминэктомии. В полости кисты визуализируются фрагменты костного трансплантата.
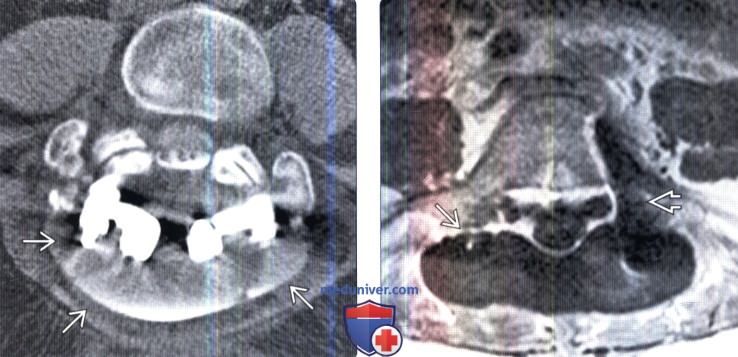
(Слева) На аксиальной КТ-миелограмме отмечается накопление контраста в задних паравертебральных тканях на уровне ранее выполненной ляминэктомии/спондилодеза. В проекции этой полости также визуализируются металлоконструкции.
(Справа) Аксиальный срез, Т1-ВИ: в дорзальных паравертебральных тканях на уровне ранее выполненной ляминэктомии определяется овальной формы жидкостное скопление, сигнал которого соответствует СМЖ. Слева виден артефакт от педикулярного винта. Инфекционную природу образования на основании одного только сигнала жидкости установить невозможно.
(Слева) Сагиттальный срез, Т2-ВИ: обширное гиперинтенсивное псевдоменингоцеле у пациента, ранее перенесшего многоуровневую ляминэктомию поясничного отдела позвоночника. Видны многочисленные кистозные полости в поверхностных мягких тканях.
(Справа) На фронтальной КТ-миелограмме определяется распространение контраста через правое невральное отверстие Т4-Т5 за пределы дурального мешка в правую половину грудной клетки. Позже была выполнена ляминэктомия Т4 и восстановление дефекта дурального мешка.
в) Дифференциальная диагностика псевдоменингоцеле: 1. Паравертебральный абсцесс:
• Анамнез развития и течения заболевания, лабораторные признаки инфекции (СОЭ, С-РБ)
• Картина может быть абсолютно идентична послеоперационному псевдоменингоцеле 2. Послеоперационная гематома:
• В любом режиме исследования интенсивность сигнала отличается от сигнала СМЖ
• В T2*GRE режиме – артефакты магнитной восприимчивости («блюминг» изображения) 3. Экстрадуральная спинальная менингеальная киста:
• Тип 1 по Nabors
• Типичная локализация – грудопоясничный отдел позвоночника
• Четкие границы, эпидуральная локализация
• Может приводить к ремоделированию соседних костных структур 4. Опухоль мягких тканей:
• Кистозный компонент опухоли:
о Гигантоклеточная опухоль
о Аневризмальная костная киста
о Остеосаркома
• Легко отличить от псевдоменингоцеле по признакам костной деструкции, наличию мягкотканного компонента и контрастного усиления 5. Истинное менингоцеле:
• Выстлано паутинной оболочкой
• Системное заболевание или синдромальная ассоциация:
о Нейрофиброматоз 1 типа
о Синдром Марфана
о Гомоцистеинурия
о Синдром Элерса-Данло
• Отсутствие травмы или операции в анамнезе
• Нередко сочетание с дисплазией твердой мозговой оболочки 6. Плексиформная нейрофиброма:
• Гиперинтенсивность в Т2, низкая интенсивность сигнала в Т1, что может напоминать характеристики сигнала СМЖ:
о Нейрофиброма никогда не выглядит такой же яркой, как СМЖ
• Различная степень контрастного усиления
• Часто можно видеть симптом «мишени» 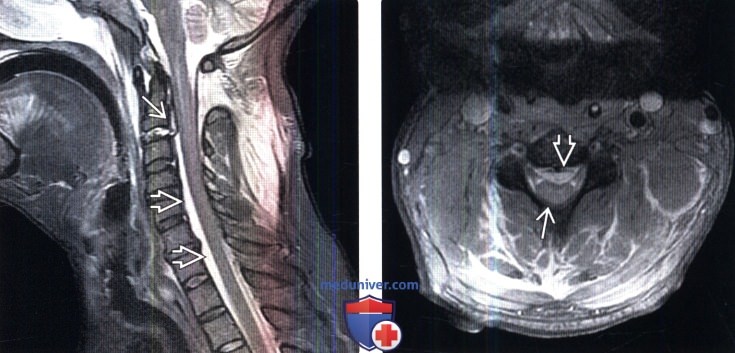
(Слева) На сагиттальном STIR МР-И определяются признаки разрыва диска С2-СЗ с формированием небольшой его травматической протрузии. Ниже уровня этого диска определяется жидкостная зона, оттесняющая спинной мозг кзади. Эта зона представляет собой скопление ликвора в вентральном отделе эпидурального пространства вследствие травматического повреждения твердой мозговой оболочки.
(Справа) На аксиальном Т2-ВИ кпереди от спинного мозга, который оттеснен кзади, визуализируется жидкостное скопление, представляющее собой смешанный с кровью ликвор, проникший в вентральный отдел эпидурального пространства вследствие травматического разрыва твердой мозговой оболочки.
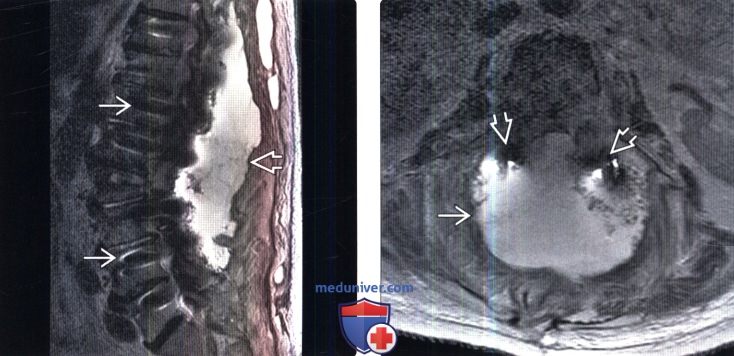
(Слева) Сагиттальный срез, Т2-ВИ, пациент, перенесший педикулярную субтракционную спондилотомию: множественные артефакты от педикулярных винтов. Кзади от позвоночника определяется массивное жидкостное скопление, представляющее собой послеоперационное псевдоменингоцеле.
(Справа) На аксиальном Т2-ВИ пациента, которому ранее выполнена многоуровневая транспедикулярная стабилизация позвоночника, педикулярные винты окружены обширной зоной жидкостного сигнала, представляющей собой псевдоменингоцеле.
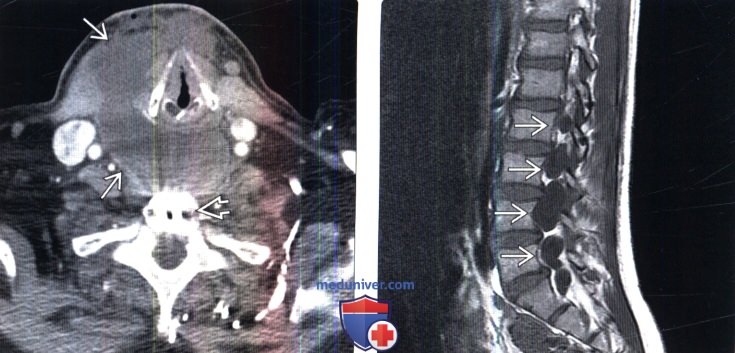
(Слева) Аксиальный КТ-срез: обширное жидкостное скопление, распространяющееся от передней поверхности позвоночника между каротидным сосудисто-нервным пучком и трахеей в подкожные ткани. Этому пациенту ранее выполнялась передняя декомпрессия и вентральный спондилодез шейного отдела позвоночника.
(Справа) Сагиттальный срез, Т1-ВИ, пациент, год назад перенесший тяжелую травму поясничного отдела позвоночника с отрывом всех корешков спинного мозга на этом уровне: многочисленные псевдоменингоцеле, интенсивность сигнала которых соответствует СМЖ.
г) Патология: 1. Общие характеристики:
• Этиология:
о Посттравматические причины:
– Наиболее частой из таких причин является отрыв шейного корешка спинного мозга
– Может наблюдаться при переломах задних элементов позвонков, сопровождающихся повреждением твердой мозговой оболочки
о Послеоперационное псевдоменингоцеле:
– Ятрогенное повреждение твердой мозговой оболочки с утечкой ликвора
– Пластика твердой мозговой оболочки после резекции опухоли
• Генетика:
о Нет связи
• Сочетанные изменения:
о Изредка-кальцификация/оссификация по периферии кисты
• Заполненная ликвором кистозная полость, сообщающаяся с дуральным мешком
• Не имеет выстилки из мозговых оболочек
• Обычно не содержит нервных элементов
• В некоторых случаях нервные элементы могут пролабировать в полость кисты через дефект дурального мешка 2. Макроскопические и хирургические особенности:
• Полость, заполненная СМЖ 3. Микроскопия:
• Отсутствие истинной стенки, образованной мозговыми оболочками
• Реактивные изменения окружающих тканей образуют вокруг кисты подобие фиброзной капсулы 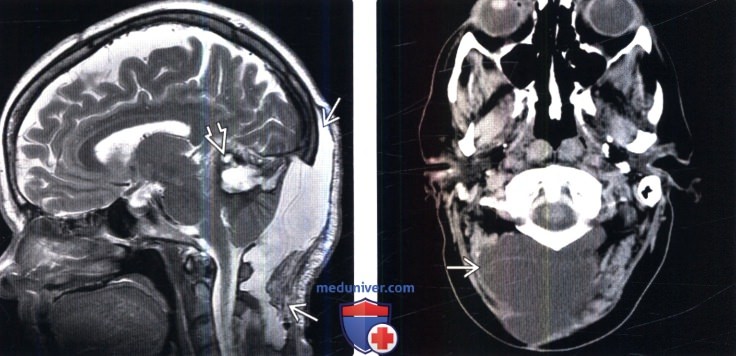
(Слева) На сагиттальном Т2-ВИ у пациента, перенесшего подзатылочную краниотомию и резекцию кавернозной мальформации задней черепной ямки на уровне затылка и верхнешейного отдела позвоночника определяется достаточно крупное псевдоменингоцеле.
(Справа) Аксиальный КТ -срез: типичная картина псевдоменингоцеле Б мягких тканей шеи после вмешательства на задней черепной ямке.
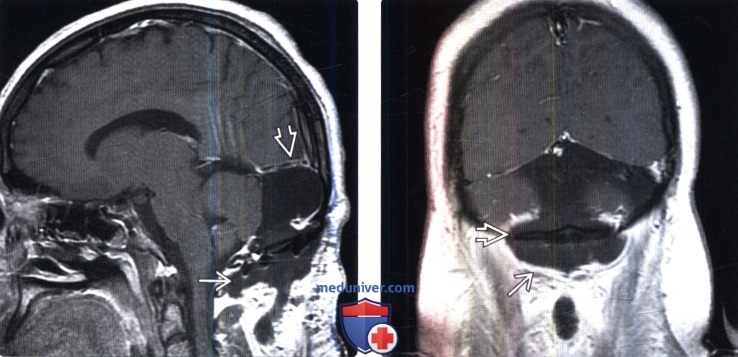
(Слева) Сагиттальный срез, Т1-ВИ с КУ: неправильной формы псевдоменингоцеле дорзальных мягких тканей верхнешейной области у пациента, перенесшего краниотомию затылочной кости и фенестрацию крупной арахноидальной кисты задней черепной ямки.
(Справа) На фронтальном Т1-ВИ с КУ по обе стороны от хирургического доступа определяется жидкостное скопление, интенсивность которого соответствует СМЖ и которое представляет собой послеоперационное псевдоменингоцеле после краниотомии затылочной кости.
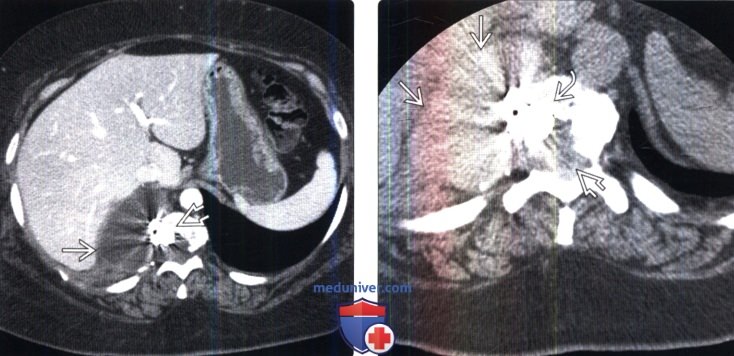
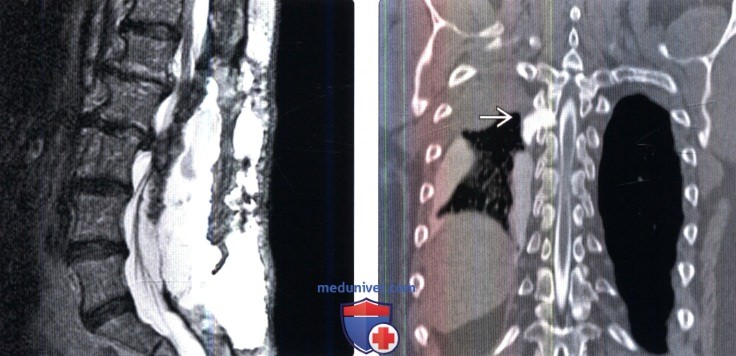
(Слева) Аксиальный КТ-срез брюшной полости: у пациента, перенесшего корпорэктомию и дискэктомию нижнегрудного отдела позвоночника в проекции правого гемиторакса определяется сообщающееся с зоной операции жидкостное скопление, плотность которого соответствует СМЖ. Обратите внимание на металлический артефакт от уста нов -ленного межтелового кейджа.
(Справа) На КТ-миелограмме определяется мягкотканное образование, сообщающееся с субарахноидальным пространством и представляющее собой скопление ликвора. В области корпорэктомии виден металлический артефакт от межтелового кейджа.
д) Клинические особенности: 1. Клиническая картина псевдоменингоцеле:
• Наиболее распространенные симптомы/признаки:
о Часто бессимптомное течение
о Неспецифическая боль в спине
о Головная боль, связанная с ликворной гипотензией
о Иногда псевдоменингоцеле распространяется достаточно поверхностно и пальпируется под кожей
о Менингит/абсцесс при сообщении полости менингоцеле с внешней средой
• Особенности клинической картины:
о Взрослый пациент с пальпируемым подкожным образованием в области ранее выполненного хирургического вмешательства на поясничном отделе позвоночника 2. Демография:
• Возраст:
о Взрослые или дети
• Пол:
о М = Ж
• Эпидемиология:
о 0,19-2% пациентов, перенесших ляминэктомию поясничного отдела позвоночника 3. Течение заболевания и прогноз:
• Может существовать бессимптомно
• Послеоперационные дефекты твердой мозговой оболочки при небольших размерах могут закрываться спонтанно, однако могут потребовать и лечебных вмешательств
• Отрыв корешка шейного отдела спинного мозга с формированием псевдоменингоцеле обычно заканчивается развитием стойкого неврологического дефицита 4. Лечение псевдоменингоцеле:
• Закрытие дефекта твердой мозговой оболочки при наличии возможности это сделать:
о Пластика крупных дефектов
о Иногда бывает эффективно дренирование субарахноидального пространства
о При небольших дефектах может быть эффективна тампонада эпидурального пространства аутокровью е) Диагностическая памятка: 1. Следует учесть:
• Установить взаимосвязь послеоперационного псевдоменингоцеле с испытываемым пациентом болевым синдромом достаточно сложно
• Причины болевого синдрома, связанные с псевдоменингоцеле, включают:
о Натяжение корешков спинного мозга
о Сдавление корешков спинного мозга
о Перирадикулярный фиброз 2. Советы по интерпретации изображений:
• Классическая картина: жидкостное образование, интенсивность сигнала/плотность которого соответствует СМЖ, сообщающееся с дуральным мешком при наличии соответствующих клинических предпосылок
• Иногда для полноценной визуализации подкожного компонента псевдоменингоцеле ввиду негомогенности сигнала поверхностных тканей необходимо расширить область сканирования ж) Список использованной литературы:
1. Drummond JC et al: Direct pressure on a pseudomeningocele resulting in intraoperative cerebral ischemia. Can J Anaesth. 61 (7);656-9, 2014
2. Mihlon Fetal: Computed tomography-guided epidural patching of postoperative cerebrospinal fluid leaks. J Neurosurg Spine. 1-6, 2014
3. Radcliff KE et al: Distinguishing pseudomeningocele, epidural hematoma, and postoperative infection on postoperative MRI. J Spinal Disord Tech. ePub, 2013
4. Horn EM et al: Spinal cord compression from traumatic anterior cervical pseudomeningoceles. Report of three cases. J Neurosurg Spine. 5(3):254-8, 2006
5. Scaduto AA et al: Perioperative complications of threaded cylindrical lumbar interbody fusion devices: anterior versus posterior approach. J Spinal Disord Tech. 16(6):502-7, 2003
6. Phillips CD et al: Depiction of a postoperative pseudomeningocele with digital subtraction myelography. AJNR Am J Neuroradiol. 23(2):337-8, 2002
7. Bosacco SJ et al: Evaluation and treatment of dural tears in lumbar spine surgery: a review. Clin Orthop Relat Res. (389):238-47, 2001
8. Elbiaadi-Aziz N et al: Cerebrospinal fluid leak treated by aspiration and epidural blood patch under computed tomography guidance. Reg Anesth Pain Med. 26(4):363-7, 2001
9. Jinkins JR et al: The postsurgical lumbosacral spine. Magnetic resonance imaging evaluation following intervertebral disk surgery, surgical decompression, intervertebral bony fusion, and spinal instrumentation. Radiol Clin North Am. 39(1):1 -29, 2001
10. Ross JS: Magnetic resonance imaging of the postoperative spine. Semin Musculoskelet Radiol. 4(3):281 -91, 2000
11. Stambough JL et al: Subarachnoid drainage of an established or chronic pseudomeningocele. J Spinal Disord. 13(1):39-41,2000
12. Saunders RLet al: Four-level cervical corpectomy. Spine. 23(22):2455-61,1998
13. McCormack BM et al: Pseudomeningocele/CSF fistula in a patient with lumbar spinal implants treated with epidural blood patch and a brief course of closed subarachnoid drainage. A case report. Spine. 21 (19):2273-6, 1996
14. Hosono N et al: Postoperative cervical pseudomeningocele with herniation of the spinal cord. Spine. 20(19):2147-50, 1995 – Также рекомендуем “КТ, миелограмма при синдроме утечки ликвора” Редактор: Искандер Милевски. Дата публикации: 17.9.2019 | 










