Поясничный отдел spina bifida у плода
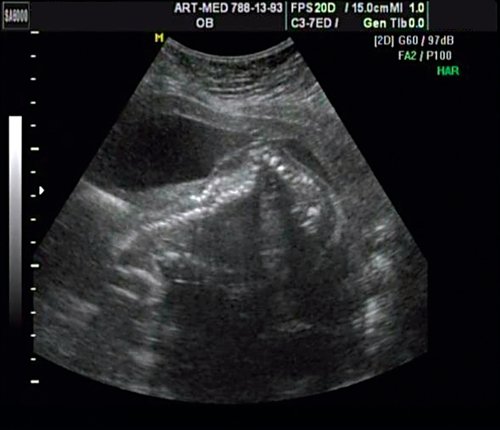
Spina bifida – дефект развития нервной трубки, представляющий собой расщепление спинномозгового канала (спинальный дизрафизм), часто с формированием грыж спинного мозга.
Центральная нервная система формируется из эктодермы на 3-й неделе эмбрионального развития. Длина эмбриона в этот период составляет всего 15 мм. Листки эктодермы сближаются и формируют невральный желобок, а затем, сблизившись, нервную трубку (рис. 1). Вокруг формируется костное кольцо. В норме закрытие невральной трубки происходит к 28-му дню гестации. Однако при нарушениях закрытия формируются такие ее дефекты, как анэнцефалия, энцефалоцеле и spina bifida (рис. 2).
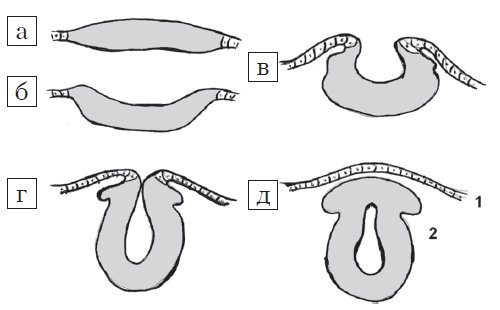
Рис. 1. Стадии эмбриогенеза нервной трубки: поперечный схематических разрез.
а) Медуллярная пластинка.
б, в) Медуллярная бороздк.
г, д) Нервная трубка: 1 – роговой листок (эпидермис); 2 – нейральные гребни.
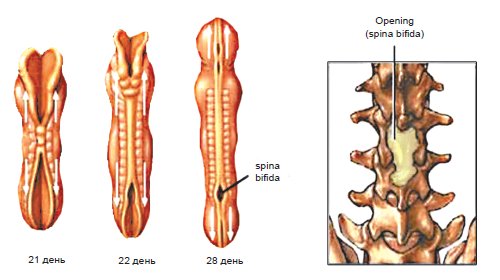
Рис. 2. Формирование дефекта нервной трубки.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Наиболее часто (до 70% случаев) spina bifida локализуется в пояснично-крестцовой области, в 21% – в грудном отделе и в 9% – прочей локализации [1].
Выделяют три варианта spina bifida
- Spina bifida occulta. Этот вариант еще называют “скрытым”, так как видимого наружного дефекта нет. Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной “находкой” при рентгенологическом исследовании позвоночника или МРТ. Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка. Это наиболее благоприятный вариант spina bifida. Иногда в области дефекта имеются “маркеры” или кожные стигмы в виде липом, кистозных и/или солидных масс, участков аномального оволосения, гиперпигментации. При закрытых дефектах также встречаются аномалии позвонков, деформации стоп и аномально низкорасположенный конус. Закрытый вариант spina bifida не сопровождается синдромом Арнольда Киари II, вентрикуломегалией и другими интракраниальными изменениями [2].
- Meningocele. Менингоцеле представляет собой расщепление позвоночника с выпячиванием в дефект твердой мозговой оболочки, но без вовлечения в процесс нервных структур (рис. 3). Содержимое грыжевого мешка – мозговые оболочки и ликвор, форма его – обычно стебельчатая с суженной ножкой. Костный дефект захватывает обычно два-три позвонка. Клинические проявления заболевания вариабельны и колеблются от бессимптомного течения до нарушения функции тазовых органов, двигательных и чувствительных расстройств. Данный вариант spina bifida встречается редко.
- Myelomeningocele. Это наиболее тяжелая форма spina bifida, с вовлечением в грыжевой мешок оболочек, спинного мозга и его корешков. Костный дефект обычно широкий и протяженный, захватывает от 3 до 6-8 позвонков. Степень неврологического дефекта всегда тяжелая параплегия нижних конечностей, чувствительные расстройства, нейрогенный мочевой пузырь и парез кишечника. Именно эта форма спинномозговых грыж встречается наиболее часто – около 75% всех форм [3-5]. Почти во всех случаях миеломенингоцеле сочетается с синдромом Арнольда – Киари II. Таким образом, обнаружение признаков аномалии Арнольда – Киари II у плода является маркером наличия spina bifida. Кроме того, в 70-80% случаев у плода развивается гидроцефалия [5, 6].
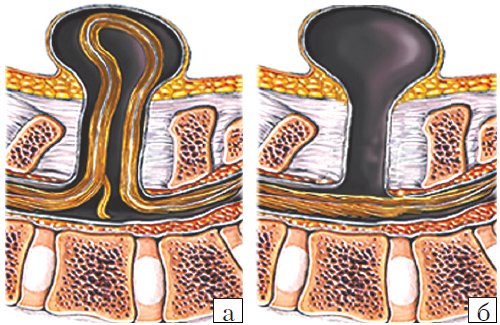
Рис. 3. Схема дефектов позвоночника плода.
а) Meningomyelocele.
б) Meningocele.
Представляем клинические наблюдения, демонстрирующие возможности эхографии в диагностике дефектов позвоночника плода.
Клиническое наблюдение 1
Пациентка К., 26 лет, обратилась в клинику в 23 нед беременности. Беременность первая. Исследование проводилось на аппарате Accuvix-XQ (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. Показатели фетометрии полностью соответствовали сроку беременности. В процессе сканирования позвоночника во фронтальной и сагиттальной плоскостях выявлена угловая деформация позвоночника в грудном отделе, протяженностью около трех позвонков. В поперечной плоскости сканирования нарушения структур и целостности тканей не было обнаружено. В режиме 3D/4D реконструкции было выявлено асимметричное расхождение ребер правой и левой стороны грудной клетки (рис. 4).
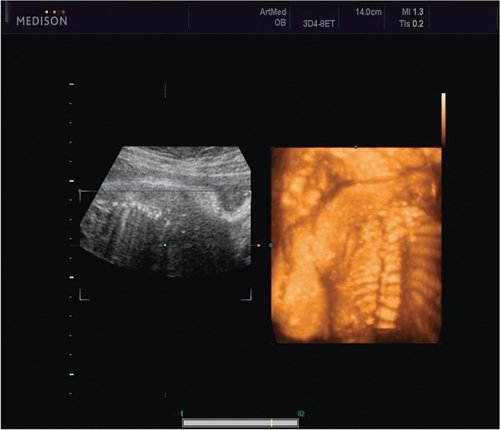
Рис. 4. Эхографическая картина асимметрии ребер в режиме 3D реконструкции.
Ребра левой стороны были сближены, межреберные промежутки уменьшены по сравнению с противоположной стороной (рис. 5, 6). Другой патологии у плода не было выявлено. Заподозрен врожденный сколиоз, основой которого является наличие боковых полупозвонков (hemivertebrae) или боковых клиновидных позвонков. В 26 нед ультразвуковая картина сохранялась. При проведении трехмерной эхографии получено отчетливое изображение асимметрии реберных дуг и сколиотическая деформация позвоночника.
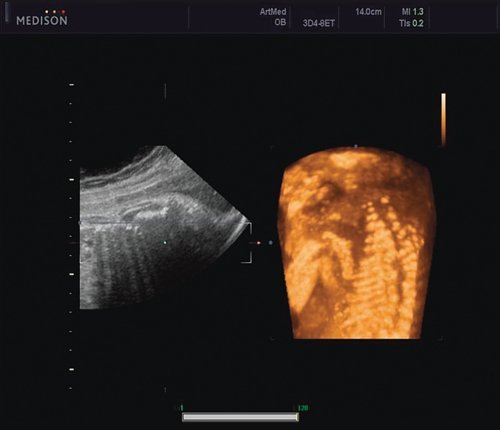
Рис. 5. Асимметрия межреберных промежутков в режиме 3D реконструкции.
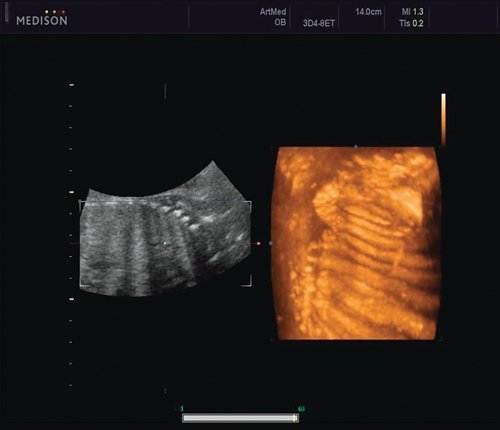
Рис. 6. Асимметрия межреберных промежутков в режиме 3D реконструкции.
В 30 нед фетометрические показатели плода соответствовали сроку беременности. Сколиотическая деформация позвоночника сохранялась. Дополнительно выявлена оболочечная грыжа, исходящая из грудного отдела позвоночника, в области деформированных позвонков. Грыжа представляла собой стебельчатой формы образование с суженной ножкой (рис. 7, 8). Концевая часть ее была расширена в виде петли и заполнена анэхогенным содержимым (ликвором), которое отчетливо дифференцировалось на фоне “мутных” околоплодных вод (рис. 9). Таким образом, диагноз был уточнен: spina bifida – менингоцеле.
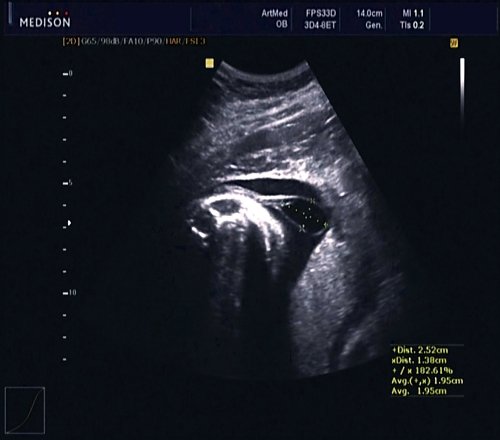
Рис. 7. Беременность 30 нед. Стебельчатая форма менингоцеле.
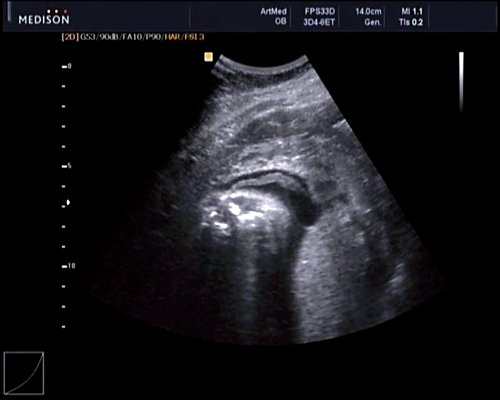
Рис. 8. Место выхода мозговой оболочки.
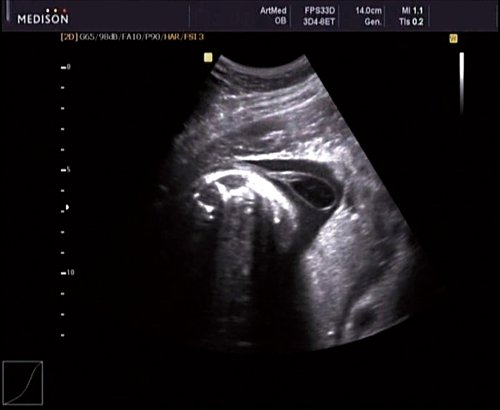
Рис. 9. Беременность 30 нед. Эхогенность ликвора ниже эхогенности околоплодных вод.
Дальнейшее наблюдение не выявило значительной динамики обнаруженных изменений.
После рождения диагноз spina bifida – менингоцеле подтвержден. Ребенок успешно оперирован, у него отсутствуют какие-либо неврологические расстройства.
В данном случае, локальная угловая деформация позвоночника в грудном отделе и асимметрия ребер явились начальными ультразвуковыми признаками открытой формы spina bifida – менингоцеле во II триместре беременности. Манифестация грыжи возникла только в III триместре.
Клиническое наблюдение 2
Беременная М., 21 года. Впервые обратилась в клинику в срок 20 нед беременности. Исследование проводилось на аппарате SonoAce-R7 (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. При изучении позвоночника плода в трех плоскостях костных деформаций не выявлено. В грудном отделе позвоночника обнаружено тонкостенное кистозное образование с анэхогенным содержимым, стебельчатой формы (рис. 10-12). Степень “прозрачности” содержимого была выше околоплодных вод, что позволяло идентифицировать его как ликвор. В проекции грыжевого выпячивания располагалась петля пуповины, дифференциальную диагностику которой без труда удалось провести с помощью ЦДК (рис. 13).
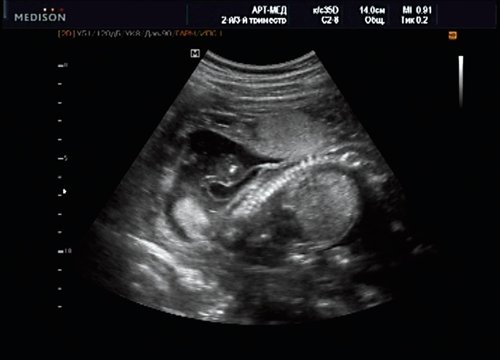
Рис. 10. Беременность 20 нед. Менингоцеле: типичное кистозное образование стебельчатой формы.
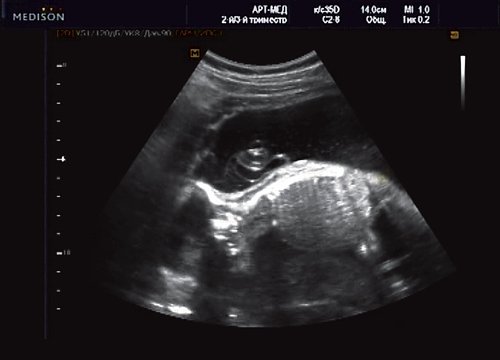
Рис. 11. Беременность 20 нед. Менингоцеле.
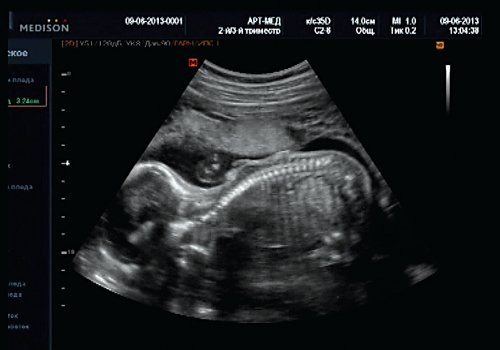
Рис. 12. Менингоцеле. В сагиттальном срезе видна неровность кожи в проекции расщелины.
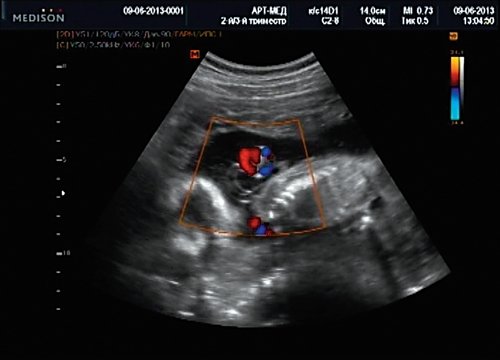
Рис. 13. Петля пуповины в режиме ЦДК.
У плода наблюдалась выраженная гидроцефалия, обусловленная синдромом Аронольда – Киари II (рис. 14, 15).
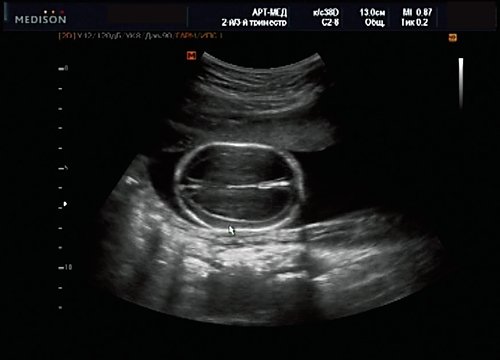
Рис. 14. Беременность 20 нед. Гидроцефалия.
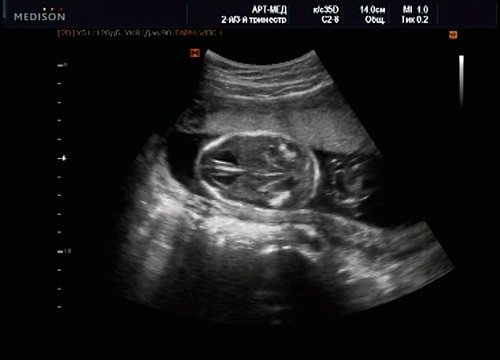
Рис. 15. Беременность 20 нед. Удлинение ножек мозга и вклинение мозжечка в затылочное отверстие при синдроме Арнольда – Киари II.
Учитывая типичную форму грыжевого выпячивания и отсутствие элементов нервной ткани, было высказано предположение о наличии у плода менингоцеле (рис. 16). Женщина приняла решение о прерывании беременности.
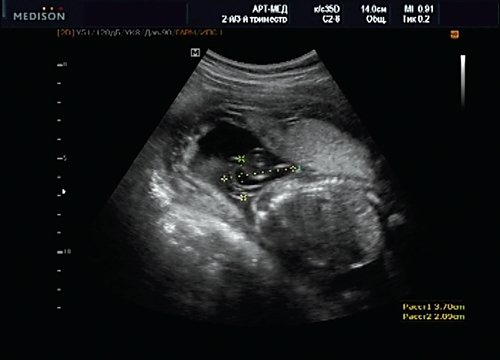
Рис. 16. Беременность 20 нед. Менингоцеле размером 37х21 мм.
Клиническое наблюдение 3
Беременная 27 лет, обратилась в клинику в 18 нед. При эхографии обнаружен синдром Арнольда – Киари II, умеренно выраженная гидроцефалия (рис. 17).
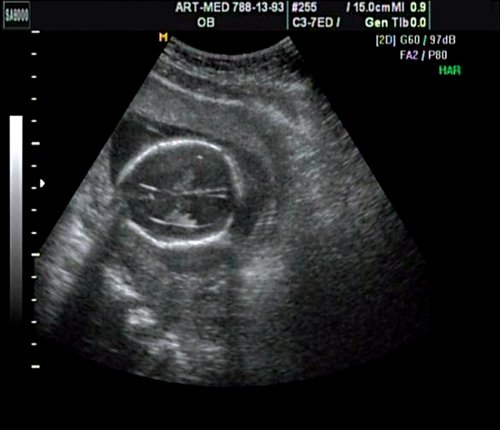
Рис. 17. Беременность 18 нед. Гидроцефалия.
В крестцовом отделе позвоночника выявлена spina bifida cysticа (рис. 18).
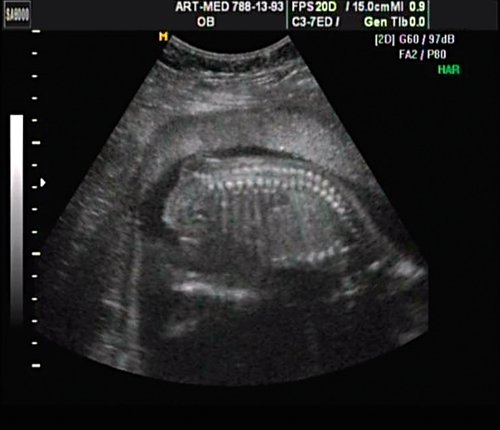
Рис. 18. Беременность 18 нед. Spina bifida в крестцовом отделе.
Женщиной принято решение о прерывании беременности.
Клиническое наблюдение 4
Беременная 25 лет, обратилась в клинику в срок 18 нед. При эхографии выявлена грубая кифотическая деформация позвоночника в поясничном отделе (рис. 19).

Рис. 19. Деформация позвоночника.
В проекции деформации определяется миеломенингоцеле (рис. 20).
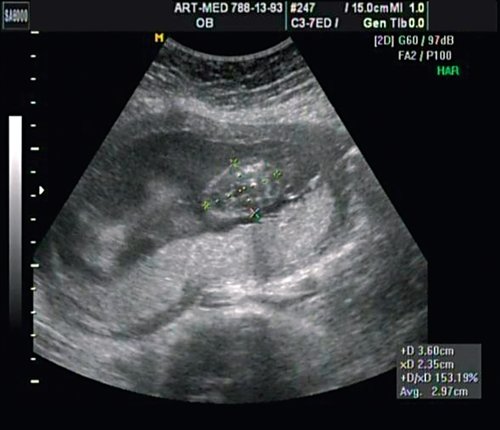
Рис. 20. Миеломенингоцеле.
Обнаружение типичных эхографических признаков позволило установить диагноз миеломенингоцеле.
Женщиной принято решение о прерывании беременности.
Заключение
Диагностика открытых форм spina bifida не является трудной задачей во II триместре беременности. Обнаружение таких изменений, как синдром Арнольда – Киари II и дефект позвоночника с формированием грыжевого выпячивания не оставляют сомнений в диагнозе. Исключение составляют лишь те случаи, когда ультразвуковая манифестация порока представлена только деформацией позвоночника. В настоящее время наибольший интерес представляет выявление данного порока в I триместре беременности. Изучаются такие ультразвуковые критерии, как отсутствие интракраниальной “прозрачности” (intracranial translucency), сглаженность угла ствола мозга, уменьшение бипариетального размера ниже 5-го процентиля и т.д. Таким образом, диагностика spina bifida остается важной задачей пренатальной диагностики.
Литература
- Amari F., Junkers W., Djalali S., Hartge D.R. et al. Fetal spina bifida – prenatal course and outcome in 103 cases // J. Ultrasound in Obstetrics & Gynecology. 2009. N 34. P. 82.
- Pugash D., Irwin B., Lim K., Thiessen P., Poskitt K., Cochrane D. Prenatal diagnosis of closed spinal dysraphism // J Ultrasound in Obstetrics & Gynecology. 2006. N 28. P. 547.
- Tortori-Donati P., Rossi A., Cama A. Spinal dys-raphism: a review of neuroradiological features with embryological correlations and proposal for a new classification // Neuroradiology. 2000. N 42. P. 471-491.
- Van den Hof M.C., Nicolaides K.H., Campbell J., Campbell S. Evaluation of the lemon and banana signs in one hundred thirty fetuses with open spina bifida // Am J Obstet Gynecol. 1990. N 162. P. 322-327.
- Ghi T., Pilu G., Falco P., Segata M., Carletti A., Cocchi G., Santini D., Bonasoni P., Tani G., Rizzo N. Prenatal diagnosis of open and closed spina bifida.Ultrasound Obstet Gynecol. 2006. N. 28. P. 899-903.
- D’Addario V., Rossi A.C., Pinto V., Pintucci A., Di Cagno L. Comparison of six sonographic signs in the prenatal diagnosis of spina bifida // J Perinat Med. 2008. N 36. P. 330-334.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
Пороки развития плода – то, чего больше всего боятся любые родители. Особенно если это касается центральной нервной системы. В норме вся нервная система плода закладывается в виде пластинки в области спины, которая затем приобретает форму трубки.
Нервная трубка – это основа спинного мозга, который сохраняет некоторые черты её строения, и головного мозга, который претерпевает большие изменения во время эмбрионального развития. Нервная пластинка образуется на третьей неделе эмбрионального развития, к концу второго триместра центральная нервная система почти полностью сформирована.
Зачатки будущего позвоночника формируются вокруг нервной трубки и полностью зависят от её строения. Тело и дуга позвонка развиваются из разных зачатков и срастаются, образуя позвоночный канал вокруг спинного мозга. Если происходит сбой в развитии нервной трубки, он отражается и на состоянии позвоночника, нарушая объединения тела и дуги позвонка.
В свою очередь, развитие позвоночника оказывает влияние на формирование нервной трубки. Последствия нарушения этих процессов могут быть от почти незаметных до опасных для жизни.
Что такое спина Бифида?
Spina bifida – это нарушение формирования нервной трубки, которое приводит к неправильному развитию позвоночника и спинного мозга.
Проявляется оно тем, что между телом и дугой позвонка имеется зазор, который может быть прикрыт мышцами и фасцией, но этого может оказаться недостаточно, и в образовавшийся дефект выпирают оболочки или нервная ткань спинного мозга. Заболевание может проявляться в разной степени и иметь различную степень опасности для жизни и здоровья ребёнка.
Особенности
Особенности этого заболевания в том, что на его можно диагностировать ещё на ранних стадиях эмбрионального развития, но крайне сложно определить степень выраженности пороков развития. Это может оказаться важным, ведь наличие такого заболевания – повод для прерывания беременности.
В самом лёгком случае пациент может не знать о своём заболевании, пока не столкнётся с большими физическими нагрузками. В самом тяжёлом – дефект спинного мозга не прикрыт даже кожей и участок центральной нервной системы выступает наружу. Это причиняет ребёнку огромные мучения и делает его нежизнеспособным.
Формы
Формы заболевания выделяются в зависимости от того, насколько сильно выражен дефект нервной трубки и связанный с ним дефект позвоночника.
Бывают:
- Скрытая форма или Spina bifida occulta проявляется наличием небольшого дефекта позвоночника – дуги позвонков не полностью сращены с телами. Спинной мозг и его оболочки не повреждены. У пациента нет неврологических симптомов, а часто нет и симптомов со стороны костной системы, и обнаружение дефекта позвоночника происходит случайно на рентгенограмме.
- Менингоцеле. Кроме дефекта позвоночника, нарушено формирование спинного мозга и его оболочек. В дефект костной ткани выпирают оболочки спинного мозга, могут попадать корешки и часть нервов, что вызывает различные нарушения в области, которую иннервируют эти нервы и ниже.
- Менингомиелоцеле. В дефект костной ткани и спинномозговую грыжу попадает часть ткани спинного мозга. Это считается самой тяжёлой формой, так как есть значительные двигательные и чувствительные нарушения, делающие пациента инвалидом с самого рождения.
Пороки развития нервной трубки всегда врождённые, даже если они были выявлены у взрослого.
Характеристика явной формы
К явным относят проявления менингоцеле и менингомиелоцеле (спинномозговой грыжи). Их общая черта – наличие не только дефекта костной ткани, но и выпирающих в него оболочек спинного мозга и в некоторых случаях – нервной ткани.
В самом лёгком случае менингоцеле представляет собой мешочек из твёрдой, паутинной и мягкой оболочек спинного мозга, заполненный ликвором и выступающий в дефект костной ткани.
При этом нарушается циркуляция ликвора, что может вызвать значительные неврологические нарушения. Часто такой порок развития сочетается с гидроцефалией (нарушением оттока ликвора из желудочков головного мозга).
В грыжевой мешочек могут попадать корешки спинномозговых нервов и тогда нарушается чувствительность и/или движения в иннервируемой ими области и ниже.
Этот дефект поддаётся лечению, если его провести ещё в раннем возрасте. Если этого не сделать, то ребёнок может остаться инвалидом.
При менингомиелоцеле в грыжевой форме мешочек попадает часть спинного мозга. Это не только вызывает нарушение функций органов, который иннервирует поражённый участок и ниже, но и приводит к необратимым изменениям структуры спинного мозга, так что даже при своевременно проведённой операции полного восстановления не происходит.
В самом тяжёлом случае такой дефект развития не прикрыт кожей, нервная ткань остаётся на уровне развития эмбриональной нервной пластики. Такой порок является практически неизлечимым.
Характеристика скрытой формы
Эта самая лёгкая из возможных форм течения заболевания. Скрытой она называется потому, что её симптомы незначительны, а могут и не проявляться до взрослого возраста. В этом случае имеется только костный дефект, но его размеры невелики, а мышечная ткань и фасция надёжно прикрывают его и грыжи спинного мозга не образуется.
Как правило, такой дефект встречается в области поясницы или крестца и проявляется различными кожными аномалиями, болями в пояснице. Нарушения чувствительности ног или органов малого таза встречаются редко. Заболевание обычно выявляют при рентгенографии поясничной области.
Причины и патогенез спины бифида
К порокам развития нервной трубки приводит сочетание нескольких факторов. В первую очередь — это генетическая предрасположенность. Вероятность рождения ребёнка с нарушением формирования нервной трубки выше в том случае, если родители ребёнка или кто-либо из родственников страдает этим заболеванием в скрытой форме. Второй ребёнок у женщины, уже имеющей ребёнка со spina bifida может родиться с таким же дефектом.
Второй важный фактор – употребление матерью противосудорожных препаратов. Карбамазепин, вальпроевая кислота и другие препараты, назначаемые при эпилепсии и некоторых других психических заболеваниях, нарушают обмен фолиевой кислоты в организме.
И если для взрослого человека вред от них минимален, то для плода даже небольшой недостаток фолиевой кислоты может оказаться критичным. По этой причине беременным женщинам необходимо принимать препараты фолиевой кислоты, особенно если им приходится пить противосудорожные лекарства.
Также имеет значение образ жизни будущей матери – недоедание, авитаминоз, сахарный диабет и курение у матери значительно повышают риск развития патологии. Все эти факторы могут сочетаться друг с другом.
О том, почему не происходит нормального закрытия нервной трубки, существует несколько версий. Одни специалисты полагают, что это происходит из-за нарушения циркуляции спинномозговой жидкости, другие – что происходит остановка роста или, наоборот, чрезмерный рост нервной трубки. Какая из них наиболее точна, до сих пор не установлено.
Симптоматика и особенности
Проявления spina bifida зависят от формы заболевания и могут варьироваться от кожных аномалий при скрытой форме, которые сложно связать с патологиями позвоночника до тяжёлых поражений нервной системы.
У детей
Скрытая форма порока развития нервной трубки у детей обычно не проявляется. В редких случаях ребёнок может научиться ходить позже, чем его сверстники, но это не обязательно.
Менингоцеле в крестцовом отделе часто начинает проявляться только тогда, когда ребёнка приучают к горшку.
В отличие от здоровых сверстников, он плохо контролирует функции органов малого таза и далеко не всегда способен вовремя попроситься на горшок.
Если менингоцеле находится в поясничном отделе, то к недержанию мочи и кала добавляется нарушение чувствительности и движений в ногах.
Ребёнок в таком случае не способен научиться ходить, если локализация поражения выше третьего поясничного сегмента, то развивается паралич обеих нижних конечностей.
Менингомиелоцеле проявляется параличом ног, нарушением функции тазовых органов, болью в области поражения (поясница или крестец). Если дефект не прикрыт кожей, то больной ребёнок испытывает нестерпимую боль.
Пороки нервной трубки в грудном и шейном отделе практически не встречаются, так как часто несовместимы с жизнью.
У взрослых
У взрослых чаще всего встречается скрытая форма. Она не вызывает существенных двигательных нарушений, но возможны боли в пояснице, избыточное оволосение и сосудистые звёздочки на коже. Дефект может пальпироваться.
Менингоцеле у взрослых сопровождается недержанием мочи и кала, нарушением половой функции, зонами выпадения чувствительности на ногах, неустойчивой походкой или отсутствием произвольных движений в ногах.
В тяжёлых случаях пациент передвигается на инвалидном кресле. Даже если пациенту в детстве была проведена операция, некоторые из признаков спинномозговой грыжи могут остаться на всю жизнь. Дети с менингомиелоцеле редко доживают до взрослого возраста, поэтому такая форма заболевания у взрослых практически не встречается.
Диагностика спины бифида
Диагностику этого заболевания проводят в несколько этапов. При планировании беременности необходима консультация медицинского генетика. Если женщина принимает противосудорожные препараты, нужно проконсультироваться с неврологом об изменении схемы лечения и обязательно начать приём фолиевой кислоты ещё до зачатия.
Во втором триместре беременности делается анализ на содержание в крови α-фетопротеина и ацетилхолинэстеразы. Если результаты этих анализов вызывают подозрение, делаются повторные анализы. Если результат подтверждён, ставится вопрос о прерывании беременности.
Лечение спины бифида
Лечение этой патологии хирургическое. При менингоцеле производится вправление грыжи, если она включает нервные корешки – их приходится аккуратно вправлять на место. Затем дефект костной ткани закрывается мышцами и фасцией.
Чем раньше проведена такая операция, тем больше у ребёнка вероятность вырасти здоровым.
Современные технологии позволяют проводить её уже у новорожденных. Скрытая форма лечения не требует, но необходимо наблюдение педиатра и невролога.
Профилактика заболевания
Профилактика заключается в своевременной консультации врача-генетика перед планированием беременности и возможном отказе от неё, если велик риск рождения ребёнка с патологией.
Беременной женщине необходимо принимать препараты фолиевой кислоты, витаминные комплексы, полноценно питаться и отказаться от вредных привычек.
Источник

