Пероральный дерматит лечение в домашних

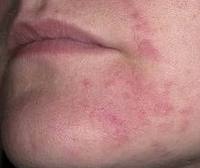
Периоральный дерматит — хроническое воспалительное поражение кожи вокруг рта в виде отдельных или группирующихся красных папул, расположенных на фоне обычной или покрасневшей кожи. Диагностика осуществляется дерматологом в ходе осмотра и дерматоскопии. Проводится посев соскоба или отделяемого элементов. Лечение периорального дерматита состоит из двух этапов. Вначале производится отмена кортикостероидов и косметических средств, а затем назначается системная антибактериальная терапия.
Общие сведения
Наиболее часто периоральный дерматит отмечается у женщин в возрасте от 20 до 40 лет. Последнее время наблюдается рост заболеваемости этим видом дерматита среди детей. В современной дерматологии до сих пор ведутся споры о целесообразности выделения периорального дерматита как отдельного заболевания. Некоторые специалисты считают его клинической формой себорейного дерматита или розацеа.
Периоральный дерматит
Причины периорального дерматита
Точные причины развития периорального дерматита пока не известны. Во многих случаях заболевание возникает у пациентов после длительного применения местных лекарственных средств, содержащих кортикостероиды. При этом местная терапия глюкокортикоидами назначалась в ходе лечения различных заболеваний с поражением кожи лица: акне, розацеа, инверсных угрей, экземы и др.
Спровоцировать развитие периорального дерматита может сильное обветривание кожи лица, повышенная инсоляция, использование содержащей фтор зубной пасты и таких средств декоративной косметики, как основа для макияжа и тональный крем. У женщин отмечена связь заболевания с гормональными изменениями: появление высыпаний в период беременности и на фоне различных гинекологических заболеваний, усиление проявлений дерматита перед началом менструального цикла. В некоторых случаях периоральный дерматит появляется при применении оральных контрацептивов.
Симптомы периорального дерматита
Высыпания периорального дерматита представляют собой одиночные или сгруппированные типичные папулы сферической формы. Они окрашены в красный или красно-розовый цвет и расположены на фоне покрасневшей или неизмененной кожи. Высыпания могут сопровождаться дискомфортом, чувством стянутости кожи, жжением или зудом. Но примерно в 25% случаев пациенты не отмечают никаких субъективных ощущений.
В зависимости от выраженности периорального дерматита его клиническая картина может иметь вид отдельных розоватых папул на фоне нормальной кожи или выглядеть как зона гиперемии с множеством ярко-красных высыпаний. Большое количество папул делают кожу шершавой при поглаживании. Папулы могут разрешаться с образованием корочек, преждевременное снятие которых может привести к появлению гиперпигментации.
Высыпания при периоральном дерматите расположены на подбородке, под носом, в области носогубных складок, в углах рта. Изредка встречается периорбитальная форма заболевания с поражением кожи уголков глаз, нижних и верхних век, переносицы. Примерно половина случаев периорального дерматита приходится на смешанную форму, при которой высыпания локализуются не только вокруг рта, но и на других участках лица. У большинства пациентов кожа непосредственно возле красной каймы губ остается непораженной, образуя вокруг губ бледный ободок шириной до 4 мм.
Диагностика периорального дерматита
Периоральный дерматит диагностируют в ходе дерматологического осмотра и дерматоскопии. При этом его необходимо дифференцировать от различного вида угрей, экземы, простого герпеса, розацеа, демодекоза.
Для выделения микрофлоры проводят бакпосев содержимого высыпаний или соскоба с места поражения. При этом часто выявляют повышенную обсемененность кожи, присутствие грибов Candida и Demodex folliculorum. Однако специфический, единый для всех пациентов с периоральным дерматитом, возбудитель пока не обнаружен.
Кожные пробы с аллергенами стафилококков и стрептококков выявляют у пацентов наличие сенсибилизации к бактериальным агентам. Гистологическое исследование образцов кожи из зоны поражения не применяется из-за неспецифичности гистологической картины, в которой наблюдаются признаки подострого воспаления с участками атрофии эпидермиса.
Лечение периорального дерматита
Первый этап лечения заключается в отмене любых препаратов, содержащих в своем составе кортикостероиды. При этом у большинства больных периоральным дерматитом через несколько дней наблюдается “дерматит отмены”. Он характеризуется выраженной краснотой и отечностью на участках поражения кожи, интенсивным жжением и зудом. Такие проявления часто пугают пациентов, вызывают у них желание вернуться к применению кортикостероидных средств. Но возврат к кортикостероидам недопустим, поскольку приводит только к утяжелению процесса.
На первом этапе лечения пациенту с периоральным дерматитом необходимо полное доверие к лечащему дерматологу, прекращение использования косметологических средств, соблюдение гипоаллергенной диеты. В местном лечении допустимо использование только растительных примочек и фотозащитных средств. Для снятия зуда и жжения пациентам назначают антигистаминные препараты: лоратадин, хлоропирамин, мебгидролин и др. В некоторых случаях требуется прием седативных средств. Возможно проведение рефлексотерапии.
После стихания симптомов “дерматита отмены” переходят ко второму этапу лечения периорального дерматита. Он заключается в назначении пациенту курса антибактериальной терапии антибиотиками тетрациклинового ряда (моноциклин, доксициклин) или метронидазолом. Длительность терапии зависит от тяжести процесса и может занимать до 8-12 недель.
Периоральный дерматит – лечение в Москве
Источник
Пероральный дерматит лечение — комплекс мер терапевтического характера, направленных на избавление от папулезно-пятнистых высыпаний. Проявления кожной болезни локализуются в зоне подбородка, около рта и на смежных участках лица. Диагноз «пероральный дерматит» ставит дерматолог после осмотра пораженной области.
Понять и устранить причину, которая вызвала дерматит, довольно сложно, что обусловлено большим количеством факторов-провокаторов. К ним относятся:
- гиповитаминоз;
- снижение иммунитета;
- гормональный дисбаланс;
- дисфункция пищеварительной системы;
- обильное использование косметических средств, состав которых не вызывает доверия;
- применение гормональных мазей (например, при лечении угрей) и другое.
В основе заболевания всегда лежит инфекционный процесс, ухудшающий местный защитный барьер кожи.
Характерные признаки перорального дерматита
Кожных заболеваний очень много, некоторые из них имеют схожую симптоматику и течение. Как отличить пероральную разновидность от контактного, аллергического, себорейного, лишайного и эксфолиативного типа? Клиническая картина отличается специфичностью и яркостью, о чем свидетельствуют следующие проявления:
- Полное отсутствие общих реакций чувствительности со стороны организма.
- Появление характерных высыпаний.
- Сосредоточенность симптомов на лице в зоне носа, подбородка, щек, губ.
Пероральный дерматит характеризуется следующими особенностями, которые присущи высыпаниям:
- участок между красной каймой губ и пораженной областью остается неизменным (отчетливая светлая «здоровая» полоса на лице);
- заболевание не затрагивает отдаленные кожные зоны, сосредотачиваясь только в носогубном треугольнике;
- первые высыпания появляются на подбородке и называются папулами, при дальнейшем прогрессировании образуются красные островки на других областях лица за пределами губ;
- полиморфизм — основной признак болезни, служащий фактором верификации;
- красное пятно выступает основой для красной папулы (в диаметре достигает 2-3 мм).
Первые пятнисто-папулезные высыпания напоминают прыщи небольшого размера, возвышенность которых над нормальным уровнем кожного покрова невелика. На первых стадиях покраснение сопровождается незначительным наличием прозрачной жидкости. С течением заболевания водянистые прыщи преобразуются в чешуйки и корочки. Кожа больного выглядит чрезмерно сухой и нездоровой. Запущенный агрессивный пероральный дерматит переходит в гнойничковое поражение кожного покрова со стойким воспалением.
Особенности лечения перорального (околоротового) дерматита
Специалисты отмечают, что лечение перорального дерматита довольно длительное. Продолжительность курса терапии может занять от 1 до 3 месяцев. Конкретный срок зависит от тяжести симптомов и причины заболевания. Действует ключевое правило, применимое ко всей медицине: «Чем раньше начато лечение, тем быстрее и эффективнее будет виден результат». Рецидив перорального дерматита лечится гораздо легче и оперативнее, а встречается — реже, чем у больных на другие кожные заболевания.
Недопустимо использование народных методов лечения. Такую терапию нужно исключить полностью. Не грамотный подход без наблюдения и рекомендаций врача, реализованный с помощью народной медицины, усугубит течение болезни и спровоцирует распространение высыпаний.
Быстрее и эффективнее всего пероральный либо околоротовой дерматит лечат в частных клиниках. Только квалифицированный дерматолог с опытом работы точно знает о недопустимости применения препаратов-кортикостероидов. Лечение гормонами не способно остановить распространение высыпаний — они усугубляют клиническую картину.
Описание методик лечения перорального дерматита
Как правило, лечение сводится к местной терапии очага поражения, но для начала врач назначит «нулевую терапию». Данная медицинская техника — первое, что делают при установлении диагноза «пероральный дерматит». Дерматолог ставит под запрет все мази, крема, косметические средства, которыми ранее пользовался пациент. Зубную пасту с содержанием фтора следует заменить аптечным зубным порошком. Допускается некоторое ухудшение состояния, но на смену регресса придет выздоровление. Длительность мероприятия варьируется от 2 недель до 1,5 месяца. За период «бездействия» кожа нередко обретает новую структуру и самообновляется.
На период лечения рекомендуется придерживаться щадящей диеты. А именно: отказаться от обилия острой, кислой, соленой пищи, алкоголя, кофе и крепкого чая. Диетотерапия очищает не только кожный покров, но и благоприятно воздействует на внутренние системы организма.
Лечение перорального дерматита нельзя проводить гормоносодержащими мазями. Компоненты средств приведут к обострению воспаления. Избавить от отечности и эффекта одутловатости смогут антигистаминные препараты. С целью снятия припухлости можно использовать «Л-цет», «Лоратадин» и «Супрастин».
Пероральный (околоротовой) дерматит следует лечить медикаментами с антибактериальным действием. Воспаления и высыпания провоцирует кокковая флора. Стрептококки и стафилококки необходимо вывести из организма. С этой задачей отлично справляется «Метронидазол» в таблетках. Дерматолог прописывает антибиотик на 1-2 недели. Местную терапию перорального дерматита (лечения внешних проявлений в виде папул не стоит избегать) осуществляют с помощью мазей, основанных на том же метронидазоле. Субстанции наносят на область локализации высыпаний по несколько в раз в день (длительность — до полного выздоровления).
Местная терапия, осуществляемая с помощью «Пимекролимуса», допустима в случаях, когда другие методы были безрезультатными. С осторожностью следует относиться к крему «Элидел», так как специфика его действия окончательно не изучена. Известно, что компонентный состав способен подавлять вторичный ответ иммунной системы, вследствие чего наблюдается развитие опухолей и лимфом.
Избавиться от перорального дерматита можно и с помощью следующих антибиотиков:
- «Доксициклин».
- «Миноциклин».
Дозировка препаратов — 200мг/сутки, принимать следует до момента исчезновения высыпаний, после чего наступит период профилактики. Для предупреждения рецидивов больные продолжают пить антибиотики еще 2 месяца (1-й — по 100 мг в сутки, 2-й — 50 мг). Заметить упомянутые препараты можно «Тетрациклином». Хорошие результаты медикаментозной терапии становятся явными на 3-й неделе лечения дерматита.
Тяжелые клинические картины с присутствием вторичных осложнений по типу инфекций требуют комплексного подхода. Очаги высыпаний дополнительно обрабатывают антисептиками (водный раствор «Декасан» либо «Хлоргексидин»).
Особенности ухода за кожей в период лечения дерматита:
- Умываться можно обычной водой. После очищающих процедур лицо нельзя тереть полотенцем, достаточно легкого прикладывания полотна к коже.
- Присутствует стойкая необходимость в защите от ультрафиолетовых лучей. Следует избегать солнечных ванн, солярия и пляжей. Запрещено использование косметических кремов с УФ-фильтром, так как они могут спровоцировать обострение болезни.
- Оберегать лицо рекомендовано зимой при низкой температуре посредством ношения одноразовой маски. В крайних случаях нужно прикрыть ротовую зону шарфом на основе натуральных материалов (кроме шерсти) для предупреждения переохлаждения. Стойкое влияние мороза на пораженные участки кожного покрова лица оставит после себя сильное шелушение.
По окончанию и во время терапии нужно оказывать всестороннюю поддержку организму. Важно нейтрализовать любые очаги инфекции, позаботившись о нормализации функционирования нервной, пищеварительной и эндокринной системы. Заболевания внутренних органов тоже негативно отражаются на коже человека, в особенности на лице. Поднятие иммунитета и укрепление защитных сил проводится за счет:
- иммуностимуляторов;
- витаминов группы В;
- ретинола;
- витамина С;
- фолиевой кислоты.
Все терапевтические этапы должны проходить под контролем дерматолога.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 247
Дата публикации: 18.09.2018
Источник

Дерматит – аллергическое заболевание, проявляющееся в виде поражения кожных покровов. Он возникает в ответ на внешние или внутренние раздражающие факторы. В зависимости от типа заболевания проявляются разные симптомы: лихенификация (шелушение), воспаления, сыпь, опрелости и трещины, мокнущие эрозии кожи и др.
В основном дерматит требует местного лечения мазями и кремами, устраняющими симптомы и восстанавливающими эпидермис.
Если оставить болезнь без лечения, то расчесанный эпидермис становится очень чувствительным к инфекциям, проникающим через микротрещины. Кожа на пораженных участках грубеет, ранки зарастают с рубцами.
Аллергический дерматит может сопутствовать другим проявлениям аллергии – астме, поллинозу и пр.
Видна депигментация кожи из-за того, что зарастание ранок происходит с участием соединительной ткани.
Чувствуется психологический дискомфорт, развивается неуверенность в себе, замкнутость, комплекс неполноценности.
Основные локализации:
- Лицо и шея (отёчность, высыпания, зуд, покраснения).
- Веки (липкие прозрачные выделения, болезненные раздражения, влажная или пересушенная кожа, припухлости).
- Руки (сухость, ороговение и покраснение кожи).
- Ноги (сыпь, зуд, покраснения).
- Живот и спина (отёчности, пузырьки, покраснение)
- Пах и половые органы (поражения имеют жёлто-розовый или бледно-красный оттенок, сопровождаются сильным жжением и зудом, мочеиспускание может быть болезненным по причине появления микротрещин).

Это воспаление участков, где есть сальные железы. Внешне он проявляется в виде уплотнений, сильного зуда, шелушения и образования чешуек бело-желтого оттенка. На носогубных складках, на лбу и скулах появляются папулы. Нередко они также распространяются на кожу головы, и сначала заболевание выглядит как обычная перхоть.
Болезнь провоцирует сапрофитный грибок, который при создании для него благоприятных условий, начинает активное размножение.
Локализируется на участках, имевших контакт с аллергеном, иногда может распространяться на других зонах. Интенсивность зависит от химической активности аллергена и продолжительности контакта с ним. В первую очередь поражаются нежные участки кожи: щеки, носогубные складки, живот, локтевой и коленный изгиб.
При профессиональном дерматите чаще всего страдают руки. Место воспаления покрывается пузырями, краснеет, появляется сильный зуд и отечность. Разрыв волдырей приводит к ярко выраженным эрозиям. Симптоматика в большей степени выражена у молодых пациентов.

Дерматит у детей связан с особенностями обмена веществ и при первых признаках лечится устранением контакта с раздражающими факторами: плохими подгузниками, некачественным бельем или одеждой, из которой не удается выполоскать агрессивные частицы порошка. Этот вид болезни принято называть диатезом.
В хронической форме склонность к воспалительным реакциям перерастает в атопический дерматит. У детей он распространяется по всему телу: поражается кожа головы, лицо, грудь, живот, спина, конечности (особенно в местах изгибов).
Пероральная форма дерматита выглядит, как розовые или красные пятна на лице. Для пораженных участков характерен зуд, жжение и шелушение.
Во всех случаях при длительном воздействии аллергенов появляются изменения кожного покрова – он становится жестким, сухим, ороговевает.
Если болезнь развилась до хронической формы, то даже при удовлетворительном состоянии больного, некоторые участки остаются сухими и наблюдается отслоение эпидермиса.
Дерматит на лице и других участках кожи требует лечения мазями и кремами. Кортикостероидные средства (гидрокортизоновая мазь) используются при лечении выраженных процессов. Для максимального эффекта нужно делать перерывы в два раза продолжительные, чем период лечения. Если болезнь сопровождается микробными инфекциями, прописываются противомикробные лекарства.
Совет врача
Помимо медикаментозного лечения, в терапии дерматитов большую роль играют образ жизни и питание. Свежие овощи и фрукты, сон не менее 7 часов в день, отсутствие стрессов и хотя бы получасовые прогулки каждый день помогают быстрее затянуться эпидермису. Море и грязи показаны при хроническом дерматите вне обострения либо при стихающем процессе.
Антигистамины убирают зуд и жжение. На стадии обострения параллельно применяются неспецифические противовоспалительные медикаменты, разрушающие новообразования на коже. В числе таких препаратов: «Доксорубицин», «Циклофосфан» и «Фторурацил».
Мази от дерматита делают на основе смеси вазелина и безводного ланолина. Кремы имеют похожую структуру, но содержат воду, которая при контакте с кожей испаряется, оказывая охлаждающий эффект. Кремы отличаются более нежным воздействием, поэтому их чаще назначают детям и подросткам.
Эффективные мази и кремы:
- «Циновит» – средство на основе цинка (цинк пиритион). Оноуспокаивает, увлажняет и питает кожу. Препарат исключает возможность передозировки. Возможно лечение всех форм дерматита, а также перхоти, раздражений и пр.Среди всехсредств у препарата «Циновит» наибольшее число положительныхотзывов.
- «Тридерм» –комплексный препарат с содержанием клотримазола, бетаметазона и гентамицина. Помимо устранения симптомов, эти компоненты убивают микробную и грибковую флору.
- «Апилак» – противозудное и противовоспалительное средство на основе апилака лиофилизированного. Лечит дерматит и стимулирует регенерацию покровов, поэтому после применение «Апилака» на пораженных участках практически не остается рубцов.
- «Ауробин»– эффективноесредство для местного лечения симптомов в области гениталий.
- «Белогент» – средство широкого спектра. Справляется даже с вторичным инфицированием, острыми дерматозами аллергической и неаллергической природы.

Есть и другие препараты. Наиболее популярные и доступные: «Экзодерил», «Белодерм», «Преднизолоновая мазь, «Лоринден», «Оксикорт» и др.
Сильная сыпь, раздражение, воспаление и волдыри убираются препаратами местного воздействия:
- Глюкокортикостероидная группа. Медикаменты такого типа используются только под врачебным наблюдением. Слабое воздействие оказывают препараты «Гидрокортизон» и «Преднизолон», более сильное – «Белодерм» и «Флуцинар». Сильнодействующая мазь нового поколения – «Дермовейт».
- В раннем возрасте также применяются кортикостероидные мази.

Министерство здравоохранения из общего списка выделяет и рекомендует два препарата, которые способны побороть дерматити оказать комплексное лечение – «Элоком» и «Афлодерм»:
- «Афлодерм» подходит для детей от 3 до 6 месяцев и может применяться на лице, шее, щеках и других нежных участках. Действующее вещество – алклометазона дипропионат.
- «Элоком» выпускается в форме лосьона, крема и мази. Действующее вещество – мометазона фуроат. Средство рекомендовано детям от 2-х лет, оно справляется с разными формами и стадиями дерматита, даже наиболее сложными.
Мази и крема с гормонами не используются в случае подозрения на присоединение бактериальной инфекции, поскольку не только уменьшают воспаление, но и ослабляют местный иммунитет. Это приводит к разрастанию микрофлоры к утяжелению процесса.
Ошибки лечения приводят к возникновению новых симптомов заболевания и перехода дерматита в острую или хроническую стадию. В дальнейшем возможны поражения глаз, носовых пазух.
Использование неправильных препаратов ведет к тому, что болезнь не лечится, а иногда прогрессирует с еще большей силой.
Кроме того, в ответ на неверно подобранные лекарственные препараты, могут возникать локальные раздражения кожи, ухудшение самочувствия, головокружения, повышенная температура.
В психологическом плане это связано с развитием всевозможных комплексов.
Дерматит лучше всего поддается лечению на ранних стадиях. Желательно применять комплексную терапию, т.е. наряду с местными препаратами употреблять медикаменты успокаивающего спектра («Ново-Пассит, «Валериана и т.д.).
Рекомендуется строгое соблюдение диеты и очищение кишечника. Благоприятно сказывается на лечении правильная гигиена, а также дополнительное использование увлажняющих и питательных средств по уходу за кожей.
Подробнее о лечении дерматита узнайте из видео:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 4 человека,
средняя оценка 4.5
Остались вопросы?
Задайте вопрос врачу и получите консультацию дерматолога онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник


