Остеохондроз поясничного отдела скорая помощь

Как оказать первую помощь при обострении остеохондроза шейного грудного и поясничного отдела позвоночника: лекарственные средства против боли.
При возникновении острой боли в спине необходимо быстрое проведение лечебных мероприятий. В большинстве случаев лучше сразу же обратиться к врачу. Первая помощь до приезда врача может облегчить боль и способствовать защите структур позвоночника и нервной ткани от возможных повреждений.
Обеспечение покоя для пораженного отдела позвоночника
Поскольку болезненные ощущения при остеохондрозе практически всегда усиливаются при движениях, первое, о чем стоит позаботиться – это обеспечить максимальный покой. Пациента нужно уложить на твердую поверхность. Идеальным вариантом будет жесткий ортопедический матрас. Но при его отсутствии подойдет кровать с подложенным деревянным щитом или толстое одеяло, расстеленное на полу.
Положение на кровати должно быть максимально щадящим, не допускающим натяжение больного сегмента позвоночника. Если беспокоят боли в поясничной области, пациенту нужно выбрать наиболее удобную позу из нескольких возможных вариантов. Например, болевой синдром может уменьшиться в положении на животе с подложенной под него подушкой, руки при этом немного вытянуты вперед. В других случаях более комфортной будет поза на спине с валиками, расположенными под поясницей и коленями, так чтобы ноги были согнуты под углом около 90 градусов. Нередко симптомы уменьшаются в положении на боку с подтянутыми к животу ногами и с валиком, подложенным в области талии.
Если болезненный прострел произошел в шейном отделе позвоночника, рекомендуется ношение воротника Шанца, ограничивающего движения в шее и обеспечивающего дополнительную фиксацию. Такой воротник значительно уменьшает нагрузку на мышцы в шейном сегменте и способствует улучшению местного кровообращения. При отсутствии специального ортопедического изделия, можно временно зафиксировать шейный отдел с помощью самодельной шины из картона и ваты.
При острых болях в спине нужно обеспечить покой пораженному отделу, в случае необходимости встать с постели следует вначале повернуться набок, затем, согнув ноги в коленях, осторожно опустить их на пол, и медленно, без резких движений встать. При этом можно воспользоваться опорой, тростью, костылями. Для облегчения боли в пояснице рекомендуется ношение пояса или бандажа. Если специальных средств нет, можно использовать кусок ткани, простынь или платок, с помощью которых фиксируется грудной или поясничный отдел.
Местное воздействие на зону поражения
Облегчить боль во время приступа может тепло или, напротив, холод. И в том и другом случае между кожей и компрессом должна быть прослойка ткани. Важно соблюдать умеренность, чтобы температурное воздействие не было чрезмерным и не привело к усилению боли и отека или к переохлаждению. Холодные компрессы могут использоваться только в первые сутки после обострения заболевания.
Первая помощь может включать использование гелей и мазей с противовоспалительными средствами, например, диклофенаком, ибупрофеном, индометацином. В острейший период противопоказаны средства с разогревающим или пекущим действием (финалгон, мази на основе пчелиного или змеиного яда), они оказывают раздражающее действие, усиливают приток крови и могут усилить местный отек и компрессию нервных корешков. Особую осторожность нужно соблюдать в шейном отделе, поскольку использование таких средств может привести к повышению артериального давления.
Массаж в острый период не проводится, он может усилить боли и рефлекторный мышечный спазм. Требуется максимальная аккуратность, если боли возникли в шейном сегменте позвоночника. Это связано с гипермобильностью позвоночных сегментов шеи при остеохондрозе. В этой области находятся важные структуры, и любые деформации могут привести к серьезным проблемам со здоровьем. Даже небольшие надавливания в шейном отделе могут привести к дополнительному мышечному спазму, нарастанию отечности и усугублению течения болезни.
Лекарственные средства при болевом приступе
Поскольку боль является защитным механизмом, нужно с осторожностью относиться к использованию анальгетиков для снятия боли при остеохондрозе. Ведь, если боль искусственно устраняется, то ничего не помешает совершению резкого движения, которое усугубит существующую проблему в позвоночном сегменте. Поэтому, если интенсивная боль вынуждает принять обезболивающее средство, нужно особо тщательно соблюдать постельный режим в первые 2–3 дня обострения, а при расширении двигательного режима избегать резких движений.
Помощь при остеохондрозе можно оказать, используя следующие группы лекарственных препаратов:
- ненаркотические анальгетики или противовоспалительные средства – парацетамол, нимесулид, мелоксикам, диклофенак, кеторол;
- миорелаксанты для снятия мышечного спазма – мидокалм по 50 мг (1 таблетка) 3 раза в сутки;
при выраженном местном отеке могут применяться диуретики (фуросемид, диакарб).
Одним из методов снятия острой боли при обострении остеохондроза является новокаиновая блокада. При этом анестетик вводится в непосредственной близости от нервного корешка и блокирует болевые ощущения. К сожалению, применение методики ограничено из-за большого количества побочных эффектов: аллергии, повреждения нервных структур, инфекционных осложнений.
Следует избегать во время приступа
В случае острой боли в спине или шейном отделе позвоночника не следует заниматься самолечением. Необходима квалифицированная медицинская помощь с проведением полного обследования, установлением точного диагноза и разработкой программы комплексного лечения для каждого конкретного случая.
Не стоит стараться любыми способами избавиться от боли. Например, пытаться самостоятельно вправлять смещенный позвонок или просить это делать других. Не следует бесконтрольно принимать большие дозы обезболивающих препаратов. Вред может нанести также местное применение средств народной медицины без предварительной консультации с врачом.
Важным моментом лечения обострения остеохондроза является правильный двигательный режим. Если первые дни покой и ограничение движений необходимы, то в дальнейшем расширение двигательной активности, выполнение упражнений лечебной физкультуры способствуют улучшению кровообращения, уменьшению активности воспаления и формированию мышечного корсета, поддерживающего позвоночник.
Возможно вас заинтересует
Задайте вопрос врачу!
Сергей Михайлович Бубновский – известный не только в России, но и за пределами врач, разработал уник.
Вы когда-нибудь задумывались о том, что состояние позвоночника может отражаться на общем самочувстви.
При межпозвонковой грыже поясничного отдела позвоночника происходит сдавливание спинномозгового кана.
Остеохондроз часто становиться причиной болевых ощущений в различных органах. Например, при шейном о.
© 2016 Все права защищены. Копирование информации без разрешения администрации сайта запрещено. Изображения взяты в сети интернет.
Есть противопоказания, обязательно проконсультируйтесь с врачом.
Источник
Часто первая помощь при остеохондрозе оказывается в домашних условиях. Большинство острых приступов недуга припадает на ночное время, что связано с неудобной позой для сна или неправильно подобранными спальными принадлежностями. Выраженность и основная симптоматика обострения зависит от локализации патологического процесса. Если устранить приступ самостоятельно не выходит, тогда в экстренном порядке вызывается скорая помощь.

Когда нужна неотложная помощь?
Самым распространенным считается шейный остеохондроз, что связано с особой подвижностью позвонков шеи. Резкое обострение сопровождается сильными болями в области шеи и затылочной части головы, мигренями, головокружением, чувством скованности в шейно-воротниковой зоне. Опасность обострения при остеохондрозе шейного отдела заключается в прогрессировании воспалительной реакции, что провоцирует разрушение тканей и смещение позвонков. На фоне этого происходит ущемление нервных волокон и крупных сосудов. Такой патологический процесс сопровождается шумами в ушах, тошнотой, нарушением координации и тремором рук.
Если не оказать своевременной помощи при обострении шейного хондроза, развивается стойкая гипоксия мозга с нарушением кровообращения, что может привести к инсульту.
При остром течении остеохондроза грудного отдела отмечаются боли в области сердца, которые напоминают приступ стенокардии. Поэтому важно их вовремя дифференцировать. Как правило, приступ стенокардии устраняется после приема «Нитроглицерина». Сигналом для оказания первой помощи служит нарушение дыхательной функции, тахикардия и боли в грудине, что характерны для остеохондроза.
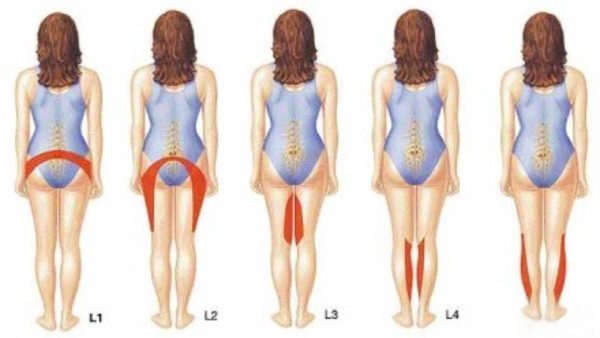
 Если обострение наблюдается в поясничном отделе, то болевые ощущения могут отдавать в ноги.
Если обострение наблюдается в поясничном отделе, то болевые ощущения могут отдавать в ноги.
Поясничное поражение характеризуется прострелами, которые отдают в нижние конечности и ягодицы. Острый приступ сопровождается сильными болями, что иногда напоминают почечное воспаление. При дегенерации поясничных позвонков существенно нарушается подвижность конечностей. Оказание своевременной помощи поможет избежать развития осложнений в виде дисфункций органов малого таза.
Вернуться к оглавлению
Лечение в домашних условиях
Человеку, который страдает от приступа остеохондроза, нужно обеспечить полный покой. Больного важно разместить на жесткую поверхность или ортопедический матрас. При этом нужно следить, чтобы не происходило натяжения позвоночника в пораженной области. Если хондроз затронул поясничную область, нужно положить больного на спину, а под колени и поясницу подложить валики. При шейном остеохондрозе рекомендуется применять фиксирующий воротник. Чтобы снизить негативную симптоматику грудного остеохондроза, рекомендуется наложить тугую повязку в области грудной клетки. Уменьшить болевые ощущения можно при помощи теплых и прохладных компрессов. Но желательно их применять после консультации врача.
Вернуться к оглавлению
Препараты
 Толперил можно принять, если получился сильный мышечный спазм.
Толперил можно принять, если получился сильный мышечный спазм.
Люди с хроническим течением болезни часто наблюдаются у врача, поэтому при возникновении обострений применяют лекарственные средства, которые ранее были выписаны доктором. При острых приступах хондроза применяются нестероидные противовоспалительные препараты, к которым относится «Нимид», «Ибупрофен», «Нурофен». Для неотложной помощи можно принять более щадящие болеутоляющие средства, такие как «Аспирин» и «Парацетамол». Сильные боли, которые не поддаются привычной терапии, устраняются при помощи новокаиновой блокады, что воздействует непосредственно на нервные волокна. При выраженном патологическом тонусе мышц, что сопровождается спазмами, применяют миорелаксанты. К таким препаратам относятся:
- «Баклосан»;
- «Толперил»;
- «Дитилин».
Вернуться к оглавлению
Местные воздействия
Чтобы устранить негативное проявление воспаления, можно использовать препараты локального действия. При остеохондрозе применяются различные согревающие и обезболивающие мази и гели, такие как «Диклофенак» и «Нимид гель». Не рекомендуется применять средства, что содержат агрессивные компоненты, которые способны вызвать раздражение или ожог кожных покровов.
Вернуться к оглавлению
Чего делать нельзя?
 При таком состоянии больного нельзя делать вправление смещенных позвонков.
При таком состоянии больного нельзя делать вправление смещенных позвонков.
Важно, чтобы оказание первой помощи не причинило большего вреда. Поэтому нужно придерживаться некоторых правил:
- Не вправлять позвонки. При хондрозе часто отмечается смещение структур позвоночника. Самостоятельное вправление позвонков может привести к травмированию сосудов и нервов.
- Не применять сильнодействующие препараты. Такое правило распространяется на лекарства внутреннего и внешнего применения.
Вернуться к оглавлению
Что делает при остеохондрозе неотложная помощь?
Врачи скорой помощи проводят осмотр пораженной области и собирают анамнез жалоб и сопутствующих болезней. При подозрении на другие патологии проводится дифференцированная диагностика. Если остеохондроз единственная причина плохого самочувствия, тогда подбирается лекарственная терапия. При наличии других патологий и общего тяжелого состояния, больного транспортируют в больницу для прохождения стационарного лечения.
Вернуться к оглавлению
Лечебные мероприятия
Лечение остеохондроза под наблюдением врача дополняется хондропротекторами («Хондроксид») и глюкокортикоидами, к которым относится «Преднизолон». Назначаются витаминно-минеральные комплексы. Применяются средства физической реабилитации в виде ЛФК, массажа и физиотерапии, что оказывают болеутоляющее и противовоспалительное действие после купирования острого состояния.
Источник
Остеохондроз является серьезным заболеванием. Во время обострения нужна помощь при остеохондрозе, которую в домашних условиях не всегда удается оказать. Однако с этой проблемой могут помочь не только препараты, но и массажи, народные средства и физическая активность, но в первую очередь нужно обеспечить пациенту покой и постельный режим.

Причины и симптомы обострения
Обострение остеохондроза шейного, поясничного или грудного отдела наступает внезапно, поэтому предупредить это практически невозможно. Существует множество причин, по которым можно узнать, чтоб скоро может наступить осложнения:
 Длительное сидение может спровоцировать обострение.
Длительное сидение может спровоцировать обострение.
- переохлаждение;
- долгое сидение в одном положении;
- тяжелые нагрузки;
- стрессы;
- сон в некомфортной позиции;
- резкий поворот телом;
- инфекционные заболевания;
- ослабленный иммунитет.
Симптоматика обострения описана в таблице:
| Тип остеохондроза | Симптомы |
| Шейный отдел | Головная боль |
| Головокружение | |
| Временная потеря слуха и зрения | |
| Шум в ушах | |
| Грудной отдел | Тупая боль в области груди |
| Онемение ног, рук и живота | |
| Поясничный отдел | Потеря чувствительности в районе поясницы |
| Паралич | |
| Атрофия мышц |
Вернуться к оглавлению
Неотложная помощь: что делать остеохондрозе
 Препараты группы НПВС снимут острый приступ боли.
Препараты группы НПВС снимут острый приступ боли.
Первая помощь при шейном остеохондрозе заключается в срочном вызове врача. Это касается того случая, когда человек ощущает сильную, острую боль, из-за которой больной просто не может двигаться. Врач может дать пациенту препараты, что облегчат боль и защитят структуру позвоночника и нервных тканей, которые могут быть от повреждений. В то время, когда скорая помощь в пути, пациента нужно положить на твердую поверхность.
Если боли в участке поясницы, то больного кладут на живот, а в других случаях подойдет обычное положение лежа на спине с валиком. При остеохондрозе шейного отдела пациенту нужно носить воротник Шанца или надеть самодельную шину из ваты и картона. После того как врач осуществил первую медицинскую помощь, необходимо в первые дни ограничить движения пациента.
Не следует заниматься самолечением, используя обезболивающие препараты. Лучше пройти консультацию с врачом.
Вернуться к оглавлению
Препараты
Первый признак обострения остеохондроза — боли в спине или шее. Ликвидировать их можно хондропротекторами, миорелаксантами и противовоспалительными (нестероидными) медикаментами. Последние используются на начальном этапе. Миорелаксанты используются именно при обострении. Их принимают до полной ликвидации болевого синдрома. Хондропротекторы используются тогда, когда заболевание дает о себе знать. Принимают их примерно полгода. Для экстренного случая врачи используют «Новокаин».
Вернуться к оглавлению
Народные средства
 Народные способы лечения снимут симптомы болезни только на некоторое время.
Народные способы лечения снимут симптомы болезни только на некоторое время.
Нетрадиционная медицина используется для лечения и устранения боли. Однако таким образом вылечиться от заболевания невозможно. В этом случае такой подход помогает пациенту вытерпеть боль до приезда скорой помощи. От нестерпимого дискомфорта могут помочь мумие, голубая глина, растительные компрессы, примочки, ватные повязки с маслами. Мягкие народные методы помогают немного улучшить состояние пациента, но и ухудшить, если перестараться со средствами.
Вернуться к оглавлению
Разминания мышц
Специальные техники помогут легко и просто ликвидировать боли. Шейный остеохондроз — самый страшный вид заболевания, поэтому с ним нужно быть предельно осторожным, особенно в массаже. Такая методика подразумевает самостоятельное разминание определенных точек. Это поможет устранить жгучую боль в области затылка и лопаток, а также когда трудно наклонить голову. Следует разрабатывать такие точки:
- да-чжуй (находится под седьмым шейным позвонком);
- цзянь-цзин (воротниковая область);
- цзянь-юй (углубление плечевого сустава).
Вернуться к оглавлению
Упражнения
 Упражнения на растяжения позвоночника необходимо выполнять плавно, без резких движений.
Упражнения на растяжения позвоночника необходимо выполнять плавно, без резких движений.
При обострении остеохондроза необходимо больше лежать и спать. Упражнения нужно делать только тогда, когда боль утихнет. Через силу заниматься спортом нельзя вообще. Когда болевой синдром пройдет, можно приступать к медленным упражнениям, выполняя их по 9 раз каждый. Сначала необходимо начать с нижних конечностей. Затем включают изометрические упражнения для пресса и ягодиц. Когда болевой синдром спадет окончательно, вводят общеразвивающие и специальные упражнения, которые улучшают силу мышц спины и бедер.
Нельзя вправлять позвонок самостоятельно. Это может привести к непоправимым последствиям.
Экстренная медицинская помощь необходима при обострении остеохондроза в любом из участков позвоночника. Главное — оставить пациента в покое, помогая ему заботой и растираниями. Также необходимо следить за общим состоянием больного и в случае повторного обострения, вызывать скорую медицинскую помощь. Не рекомендуется заниматься самолечением народными средствами, лучше обратиться к высококвалифицированному специалисту.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Остеохондроз позвоночника неуточненный (M42.9)
Общая информация
Краткое описание
Остеохондроз позвоночника – заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвоночного диска и реактивных изменений со стороны смежных тел позвонков и окружающих тканей.
Код протокола: H-Т-034 “Остеохондроз позвоночника”
Для стационаров терапевтического профиля
Код (коды) по МКБ-10: M42. Остеохондроз позвоночника
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Посиндромный принцип – в зависимости от того, на какие нервные образования оказывают патологические действия пораженные структуры позвоночника, различают рефлекторные, компрессионные.
Рефлекторные – рефлекторное напряжение иннервируемых мышц, мышечно-тонические нарушения, сосудистые, вегетативные, дистрофические.
Компрессионные – натяжение, сдавление и деформация корешка, нерва, спинного мозга или сосуда (соответственно – радикулопатия, нейропатия, миелопатия, радикулоишемический синдром).
Заболевание может протекать;
– остро – до 3-х недель;
– подостро – 3-12 недель;
– хронически – более 12 недель.
При развитии компрессионного синдрома выделяют следующие периоды:
– острый период (стадия экссудативного воспаления) – 5-7 суток;
– подострый период – 2-3 недели, продуктивная фаза;
– ранний восстановительный период – 4-6 неделя;
– поздний восстановительный период – от 6 недель до 6 месяцев.
Факторы и группы риска
Факторы риска:
– аномалии позвоночника;
– люмбализация или сакрализация;
– асимметричное расположение суставных щелей межпозвонковых суставов;
– врожденная узость позвоночного канала;
– спондилогенные соматические и мышечные боли;
– физическое перенапряжение;
– травма;
– вибрация, например, при вождении транспортных средств;
– психоэмоциональные факторы;
– малоподвижный образ жизни;
– курение;
– ожирение.
Диагностика
Диагностические критерии:
1. Боль.
2. Положительные симптомы натяжения.
3. Двигательные и чувствительные нарушения.
4. Мануальное тестирование.
5. Рентгенография в двух проекциях.
6. КТ и /или МРТ.
Жалобы и анамнез
Поражения на поясничном уровне (Люмбаго. Люмбалгия. Люмбоишиалгия. Синдром грушевидной мышцы. Кокцигодиния. Компрессионные синдромы)
Люмбаго: поясничные боли при физическом напряжении, неловком движении, длительном напряжении, при охлаждении, иногда без явной причины. Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающего характера. Боль усиливается при движении, поднятии тяжести. В состоянии покоя боль проходит. Усиливаются поясничные боли, но не боли в ноге.
Люмбалгия возникает не остро, а в течение нескольких дней.
Люмбоишиалгия: жалобы на боли в спине, в области поясницы с возможной иррадиацией в ягодицы и по задней поверхности бедер, не достигая стоп.
Поражения на грудном уровне: грыжи дисков грудного отдела составляют менее 1% всех грыж межпозвонковых дисков.
Поражения на шейном уровне (Цервикобрахиалгия, цервикалгия. Плече-лопаточный периартроз. Синдром плеча и кисти. Эпикондилит. Синдром передней лестничной мышцы. Синдром малой грудной мышцы. Задний шейный симпатический синдром. Компрессионные синдромы.
Цервикобрахиалгия, цервикалгия: боль в шее с иррадиацией в затылок, надплечье; усиливается при движениях в шее или при длительном пребывании в одной позе.
Физикальное обследование
Люмбаго. Нормальная двигательная активность, чувствительность и рефлексы не изменены. Объем движений в поясничном отделе снижен, поясничная область болезненна при пальпации, обычно наблюдают спазм паравертебральной мускулатуры, уплощение поясничного лордоза или кифоз, нередко со сколиозом.
Люмбалгия – клиника такая же, как при люмбаго.
Люмбоишалгия. Вазомоторные нарушения, нарушения кровенаполнения, изменения окраски и температуры кожи ноги, ощущения зябкости.
Цервикобрахиалгия, цервикалгия. Напряжение шейных мышц, вынужденное положение головы, выпрямление шейного лордоза. При глубокой пальпации обнаруживают болезненность отдельных остистых отростков. Характерно формирование рефлекторных тонических реакций со значительным вовлечением мышц, расположенных позади и впереди позвоночника.
Компрессионные синдромы. Протрузия межпозвоночного диска – частая причина компрессионного синдрома. Локализация боли при радикулопатии совпадает с границами дерматома, иннервируемого пораженным корешком. Характерны симптомы выпадения.
Поясничные компрессионные синдромы. Компрессия корешка, конского хвоста, конуса, эпиконуса. Компрессии может подвергнуться любой корешок, но чаще всего ущемляются корешки в пояснично-крестцовом отделе: L4; L5; S1. Характерны стреляющие боли, дерматомная гипалгезия, периферический парез, ослабление или выпадение глубоких рефлексов. Корешковые боли усиливаются при движении.
Поражения на шейном уровне. Компрессия корешка, спинного мозга, артерии. При сдавлении одного из корешков боль распространяется в руку, лопатку или на переднюю поверхность грудной клетки. Компрессии подвергаются не только корешки и их артерии, но и спинной мозг (с его сосудами), а также позвоночная артерия.
Лабораторные исследования
Люмбальная пункция малоинформативна. Иногда при грыже диска в ликворе определяется незначительное увеличение содержание белка.
Инструментальные исследования:
– рентгенологическое исследование: изменение конфигурации данного сегмента; деформация замыкательных пластин; уплощение межпозвонкового диска;
– КТ позволяет диагностировать грыжу диска и стеноз позвоночного канала;
– МРТ позволяет диагностировать наличие протрузии или пролапса и особенно важна для диагностики сдавления спинного мозга и конского хвоста.
Показания для консультации специалистов:
– коррекция физиотерапевтического метода лечения – консультация физиотерапевта;
– явления миелопатии, радикулоишемии – консультация нейрохирурга;
Рентгенологические, КТ, МРТ признаки:
– новообразования – консультация онколога;
– туберкулезного спондилита – консультация фтизиатра;
– инфекционного спондилита – инфекциониста;
– ревматоидного артрита, анкилозирующего спондилита – консультация ревматолога или терапевта и т.д.
Перечень основных диагностических мероприятий:
– общий анализ крови;
– общий анализ мочи;
– ЭКГ;
– рентгенологическое исследование позвоночных сегментов в двух проекциях.
Дополнительные диагностические мероприятия:
– КТ и/или МРТ позвоночника;
– уровень в крови кальция, фосфатов, глюкозы;
– активность щелочной фосфатазы определяют с целью исключить метаболические спондилопатии.
Дифференциальный диагноз
Дифференциальный диагноз:
– травматическое повреждение позвоночника вторичное вовлечение периферической нервной системы;
– опухоли позвоночника первичные или метастазы;
– деформирующий спондилоартрит;
– остеопороз;
– туберкулезный спондилит;
– инфекционный спондилит;
– ревматоидный артрит;
– анкилозирующий спондилит;
– отраженные боли при заболеваниях внутренних органов.
Лечение
Тактика лечения
Лечение зависит от причины, вызвавшей заболевание, и начинается с прекращения воздействия вредного фактора.
Строгий постельный режим в случае грыжи межпозвоночного диска.
Щит под матрац.
Анальгетики.
Транквилизаторы или снотворные на ночь (диазепам, зопиклон).
Нестероидные противовоспалительные – предпочтение отдается новому поколению препаратов – селективным ингибиторам циклооксигеназа (ЦОГ), Лорноксикам от 8 до 16 мг/сутки, мелоксикам от 7,5 до 15 мг/сутки.
Миорелаксанты целесообразно назначать при выраженном напряжении паравертебральных мышц, при ишиалгическом кифосколиозе (диазепам, мидокалм).
Препараты местного действия – мази: хонроксид 5%, хонроитин сульфат 5%, диклофенак и т.д.
Для восстановления функций спинномозговых корешков при радикулопатии или нейропатии необходимо улучшить микроциркуляцию (трентал, реополиглюкин).
Для проведения декомпрессии необходима дегидратирующая терапия.
При выраженном болевом, корешковом синдроме целесообразно проводить лечебные медикаментозные блокады. Лечебные медикаментозные блокады проводят кортикостероидами, желательно использовать пролонгированные формы.
Эффективны физиотерапевтические процедуры, вытяжение (подводное, сухое, петля Глиссона, при необходимости ношение корсета), тепловые процедуры, иглорефлексотерапия, лечебная физкультура.
Патогенетически важным при заболеваниях периферической нервной системы является назначение витаминов группы В, т.к. они необходимы для деятельности окислительных энергетических механизмов и поддержания нормальной структуры и функции нервов. В последнее время наряду с инъекционными формами стали применять комплекс витаминов группы В для перорального применения (нейромультивит, магния лактат в сочетании с пиридоксином).
Лечебные медикаментозные блокады проводят кортикостероидами, желательно использовать пролонгированные формы. Назначают препараты, улучшающие микроциркуляцию, эффективны осмотические диуретики.
При выраженном напряжении паравертебральных мышц, при ишиалгическом кифосколиозе целесообразно назначение препаратов миорелаксирующего действия: диазепам, мидокалм.
При корешковой боли, наряду с консервативной терапией, назначаются нестероидные противовоспалительные средства (НПВС), предпочтение отдается новому поколению препаратов – селективным ингибиторам циклооксигеназа (ЦОГ), лорноксикам от 8 до 16 мг/сутки, мелоксикам от 7,5 до 15 мг/сутки.
Цели лечения: восстановление утраченных функций.
Немедикаментозная терапия:
– ограничение физических нагрузок;
– вытяжение подводное или сухое.
Медикаментозная терапия:
– Амбене (шприц-ручка) – сложный препарат, содержащий: дексаметозан (глюкокортикостероид) – оказывает местное противовоспалительное, дегидратирующее, анальгетическое действие; фенилбутазон (нестероидный противовоспилительное); натрия салициламид (анальгетический эффект); цианкобаламид (витамин В) – оказывает благоприятное влияние на функцию нерва; лидокаин – обладает местным обезболивающим эффектом
– Дипроспан 1мл
– Прокаин 0,5%; 2% – 5-10 мл
– Лорноксикам 16мг/сутки
– Мелоксикам 15 мг/сутки
– Диазепам 2 мл – 10 мг
– Диазепам 0,5% – 2 мл – 10 мг
– Метамизол натрий 50% – 1 мл
– Дифенгидрамин 1%-1мл
– Зопиклон 7,5 мг/сутки не более 4 недель (учитывая взаимодействие с другими препаратами, нельзя назначать с антидепрессантами, транквилизаторами)
– Хондроитин сульфат 5%
– Нейромультивит
– Маннит 10-20% внутривенно капельно в дозе 0,5-1,5 г/кг
– Толперизон от 50 до 150 мг/сутки
Перечень основных медикаментов:
1. Прокаин 0,5%; 2% – 5-10 мл
2. Лорноксикам 16 мг/сутки
3. Мелоксикам 15 мг/сутки
4. Диазепам 0,5% – 2 мл – 10 мг
5. Метамизол натрий 50% – 1 мл
6. Дифенгидрамин 1% -1мл
7. Хондроитин сульфат 5%
Перечень дополнительных медикаментов:
1. Амбене (шприц-ручка)
2. Дипроспан 1мл
3. Толперизон от 50 до 150 мг/сутки
4. Диазепам 2 мл – 10 мг
5. Зопиклон 7,5 мг/сутки не более 4 недель (учитывая взаимодействие с другими препаратами, нельзя назначать с антидепрессантами, транквилизаторами)
6. Нейромультивит
7. Маннит 10-20% внутривенно капельно в дозе 0,5-1,5 г/кг
8. Пентоксифиллин 5 мл
Дальнейшее ведение: диспансерное наблюдение, при неэффективности консервативного лечения – оперативное вмешательство. К хирургическому методу лечения прибегают при тяжелых инвалидизирующих болях, не поддающихся консерватиному лечению, реже – при частых, хотя и менее интенсивных болях. Неотложное хирургическое вмешательство показано при компрессии конского хвоста, явлениях миелопатии.
Индикаторы эффективности лечения:
– отсутствие болевого синдрома;
– увеличение объема движений;
– отс