Народные средства при лечении узелкового периартериита
Немедикаментозное лечение узелкового полиартериита
В острый период обязательны госпитализация, постельный режим, диета № 5.
Медикаментозное лечение узелкового полиартериита
Медикаментозное лечение узелкового полиартериита проводят с учётом фазы болезни, клинической формы, характера основных клинических синдромов, степени тяжести. Оно включает патогенетическую и симптоматическую терапию.
[1], [2], [3], [4], [5]
Патогенетическая терапия узелкового полиартериита
Её характер и продолжительность зависят от локализации сосудистого поражения и его тяжести. Основа патогенетической терапии – глюкокортикостероиды. В случае высокой активности назначают цитостатик (циклофосфамид). При ювенильном полиартериите максимальная суточная доза преднизолона составляет 1 мг/кг. Больным с выраженным тромбангиитическим синдромом проводят 3-5 сеансов плазмафереза, ежедневно синхронизированного с пульс-терапией метилпреднизолоном (10-15 мг/кг). Максимальную дозу преднизолона больные получают 4-6 нед и более до исчезновения клинических признаков активности и улучшения лабораторных показателей. Затем суточную дозу снижают по 1,25-2,5 мг через 5-14 дней до 5-10 мг в сутки. Поддерживающее лечение проводят не менее 2 лет.
При высокой артериальной гипертензии, служащей препятствием для назначения глюкокортикостероидов в адекватной дозе, в комплексе с низкими дозами преднизолона (0,2-0,3 мг/кг в сутки) применяют цитостатики (циклофосфамид) из расчёта 2-3 мг/кг в сутки, через месяц дозу уменьшают в 2 раза и продолжают лечение до наступления ремиссии. Современной альтернативой приёму циклофосфамида внутрь служит интермиттирующая терапия – внутривенно 12-15 мг/кг 1 раз в месяц в течение года, затем 1 раз в 3 мес и ещё через год – отмена лечения.
С целью улучшения кровообращения применяют антикоагулянты. Гепарин натрия вводят больным с тромбангиитическим синдромом и инфарктами внутренних органов 3-4 раза в день подкожно или внутривенно в суточной дозе 200-300 ЕД/кг под контролем показателей коагулограммы. Лечение гепарином натрия проводят до клинического улучшения. Для уменьшения тканевой ишемии назначают антиагреганты: дипиридамол (курантил), пентоксифиллин (трентал), тиклопидин (тиклид) и другие сосудистые препараты.
При классическом узелковом полиартериите преднизолон назначают коротким курсом (при злокачественной артериальной гипертензии не назначают совсем), базисное лечение – терапия циклофосфамидом; в случае тяжёлого (кризового) течения дополнительно проводят плазмаферез (синхронно с пульс-терапией).
Симптоматическое лечение узелкового полиартериита
При выраженных гиперестезиях и болях в суставах, мышцах применяют обезболивающие, при артериальной гипертензии – гипотензивные средства. Антибиотики назначают в случае присоединения интеркуррентных инфекций в дебюте или на фоне болезни, наличия очагов инфекции. Длительное использование глюкокортикостероидов и цитостатиков влечёт за собой развитие побочных эффектов, требующих соответствующего лечения. При лечении цитостатиками побочные эффекты – агранулоцитоз, гепато- и нефротоксичность, инфекционные осложнения; при лечении глюкокортикостероидами – медикаментозный синдром Иценко-Кушинга, остеопороз, задержка линейного роста, инфекционные осложнения. Для профилактики и лечения остеопении и остеопороза используют кальция карбонат, кальцитонин (миакальцик) и альфакальцидол. Инфекционные осложнения развиваются при лечении и глюкокортикостероидами, и цитостатиками. Они не только лимитируют адекватность базисного лечения, но и поддерживают активность болезни, что приводит к удлинению лечения и нарастанию его побочных проявлений. Эффективный метод лечения и профилактики инфекционных осложнений – использование ВВИГ. Показаниями к их назначению служат высокая активность патологического процесса в сочетании с инфекцией или инфекционные осложнения на фоне противовоспалительной иммунодепрессивной терапии. Курс лечения составляет от 1 до 5 внутривенных вливаний, курсовая доза стандартных или обогащенных ВВИГ – 200-1000 мг/кг.
Хирургическое лечение узелкового полиартериита
Хирургическое лечение показано при развитии симптомов «острого живота» у пациентов с абдоминальным синдромом. При пальцевой гангрене – некрэктомия. В период ремиссии у больных с ювенильным периартериитом, рецидивирующим в связи с хроническим тонзиллитом, проводят тонзилэктомию.
Источник
Узелковый периартериит (УП) — системный иммунокомплексный некротизирующий васкулит с преимущественным поражением артерий мышечного типа среднего и мелкого калибра и вторичными изменениями органов и систем.
Лечебная программа при узелковом периартериите.
- Лечение иммунодепрессантами (глюкокортикоидами и цитостатиками).
- Экстракорпоральная терапия.
- Лечение антиагрегантами и антикоагулянтами.
- Применение НПВС и аминохинолиновых соединений.
- Лечение ангиопротекторами.
- Симптоматическое лечение.
1. Лечение иммунодепрессантами
Этиологическое лечение УП не разработано, так как этиология этого заболевания окончательно не установлена. Лечение иммунодепрессантами является основным видом терапии, так как оказывает влияние на патогенез заболевания.
В лечении УП используются две группы иммунодепрессантов: гормональные (глюкокортикоиды) и негормональные (цитостатики).
1.1. Глюкокортикоидные иммунодепрессанты
Глюкокортикоиды обладают противовоспалительным и иммунодепрессантным действием. Противовоспалительный эффект обусловлен угнетением синтеза провоспалительных простагландинов, снижением проницаемости капилляров и угнетением миграции нейтрофилов.
Иммунодепрессантный эффект глюкокортикоидов обусловлен лимфопенией, тормозящим влиянием на Т-лимфоциты, угнетением функции В-лимфоцитов и нарушением синтеза иммуноглобулинов, антител, в том числе аутоантител, иммунных комплексов.
Из глюкокортикоидных препаратов наиболее часто применяются преднизолон и метилпреднизолон. Противовоспалительная активность метилпреднизолона несколько выше, чем преднизалона, а способность к задержке натрия ниже. Кроме того, метилпреднизолон (урбазон) меньше повреждает слизистую оболочку желудка. Триомцинолон и дексаметазон обладают более выраженным противовоспалительным действием, но наряду с этим у них более выражены катаболический эффект (атрофия мышц, кожи, остеопороз) и повреждающее влияние на желудок. У дексаметазона особенно выражено подавляющее влияние на функцию надпочечников, кроме того, в связи с пролонгированным действием дексаметазон не рекомендуется для интермиттирующей терапии.
Глюкокортикоиды при системных васкулитах применяются преимущественно внутрь. В физиологических условиях концентрация АКТГ и кортизола в плазме крови самая высокая в утренние часы. Поэтому многие авторы рекомендуют принимать глюкокортикоиды в виде одной дозы утром каждый день или через день.
При узелковом периартериите предлагается начинать ежедневное лечение высокими дозами глюкокортикоидов. При клиническом улучшении следует перейти на интермиттирующую схему приема (т.е. принимать удвоенную суточную дозу через день), что предупреждает атрофию коры надпочечников.
Однако эффект глюкокортикоидной терапии при применении дробных доз выше, чем при одноразовом приеме препарата. Терапевтический эффект 40 мг преднизолона, принимаемых ежедневно, выше, чем 80 мг, принимаемых через день. Для приема через день применяют преднизолон; дексаметазон менее целесообразен, так как обладает более продолжительным действием и может оказывать угнетающее влияние на надпочечники.
Отношение к глюкокортикоидам при узелковом периартериите следующее (Е. Н. Семенкова, 1988):
- глюкокортикоиды уменьшают остроту процесса, но малоэффективны при поражении сосудов почек и ЖКТ;
- глюкокортикоиды могут ухудшить состояние больных, усиливая артериальную гипертензию и способствуя развитию стероидного васкулита;
- глюкокортикоиды при УП применяют короткими курсами в острую фазу болезни в целях подавить остроту процесса с дальнейшим присоединением цитостатиков.
В. А. Насонова рекомендует применять при УП преднизолон в дозах от 60 до 100 мг в сутки в течение 3-4 дней, при улучшении состояния дозы постепенно снижают. Лечение проводится короткими курсами в течение 1.5-2 месяцев. По мнению В. А. Насоновой (1988), длительное лечение глюкокортикоидами может ухудшить течение злокачественной артериальной гипертензии и нефротического синдрома; кроме того, при остром течении УП глюкокортикоиды могут вызвать развитие множественных инфарктов.
Согласно данным Е. Н. Семенковой (1988), в острую стадию болезни до развития органных поражений назначают преднизолон в дозе 30-40 мг в сутки, больным с астматическим вариантом болезни — 40-60 мг в сутки, сочетая пероральное введение с внутривенным. Применение более высоких доз преднизолона при классическом УП нецелесообразно в связи с опасностью быстрого развития артериальной гипертензии. Вышеприведенные дозы препарата (подавляющие) следует назначать до получения клинического эффекта. При наклонности к повышению АД дозу преднизолона снижают; темп снижения зависит от тяжести артериальной гипертензии.
У больных без артериальной гипертензии лечение подавляющими дозами преднизолона продолжают в течение 1-2 месяцев, после чего их снижают до поддерживающих — 5-15 мг в сутки.
При узелковом периартериите без поражения внутренних органов (кожный вариант) в период обострения назначают преднизалон в дозе 20-30 мг в сутки без последующего присоединения цитостатиков.
Значительные сложности возникают при наличии у больного УП абдоминального синдрома. В этом случае необходимо решить, является ли абдоминальный синдром проявлением УП или осложнением глюкокортикоидной терапии. В первом случае лечение преднизалоном можно продолжить, но до уменьшения боли пероральный прием преднизолона можно заменить внутримышечными инъекциями, при этом дозы в 3-4 раза выше по сравнению с таковыми при приеме внутрь. Во втором случае глюкокортикоиды следует отменить.
При абдоминальном синдроме целесообразно преднизолон заменить метилпреднизолоном.
О побочных действиях глюкокортикоидной терапии см. в гл. “Лечение ревматоидного артрита”.
1.2. Негормональные иммунодепрессанты
Негормональные иммунодепрессанты (цитостатики) подавляют развитие аутоиммунных реакций и иммунокомплексного воспаления и являются препаратами выбора при УП. Наиболее часто применяются в лечении УП азатиоприн (имуран) и циклофосфан (циклофосфамид).
Азатиоприн относится к группе антиметаболитов, тормозит синтез ДНК и РНК, влияет в основном на клеточный иммунитет, подавляя синтез Т-лимфоцитов.
Циклофосфан является алкотирующим цитостатическим препаратом, проникает внутрь клеток, нарушает синтез нуклеиновых кислот. Препарат вызывает моно- и лимфопению, снижает уровень Т- и В-лимфоцитов, подавляет продукцию антител и аутоантител, образование иммунных комплексов.
Показания к назначению цитостатиков (Е. Н. Семенкова, 1988):
- тяжелое поражение почек со стойкой (злокачественной) артериальной гипертензией;
- генерализованный УП с поражением почек, ЖКТ, сердца, периферической нервной системы;
- астматический вариант УП с прогрессирующим поражением периферической нервной системы или висцеритами;
- быстропрогрессирующие формы тромбангиитического варианта УП;
- случаи УП, когда предшествующее лечение глюкокортикоидами не дало эффекта или вызвало ухудшение (повышение АД, прогрессирование нейроретинопатии, увеличение протеинурии, нарастание сердечной недостаточности, снижение функции почек);
- противопоказания к лечению глюкокортикоидами (язвенная болезнь желудка и двенадцатиперстной кишки, высокая артериальная гипертензия, остеопороз и др.).
Цитостатики (азатиоприн) рекомендуются Е. Н. Семенковой (1988) при всех формах УП, кроме кожной, в дозе 2-3 мг/кг, а при тяжелом поражении внутренних органов — 3-4 мг/кг, т.е. около 150-200 мг в сутки. Клинический эффект наступает обычно через 3-4 недели. Лечение подавляющими дозами цитостатиков проводят в течение 1.5-2 месяцев, после чего при хорошей переносимости лекарств больных переводят на амбулаторное поддерживающее лечение не менее 3-5 лет. При обострении УП дозы цитостатиков увеличивают.
Поддерживающие суточные дозы азатиоприна составляют 50-100 мг. Аналогичную схему лечения УП цитостатиками предлагает В. А. Насонова (1989).
При фульминантном течении УП и быстропрогрессирующем гломерулонефрите проводится пульс-терапия циклофосфамидом (см. гл. “Лечение системной красной волчанки”).
О побочных действиях цитостатиков см. в гл. “Лечение ревматоидного артрита”.
1.3. Сочетанная терапия цитостатиками н глюкокортикоидами
Сочетанная терапия УП считается наиболее целесообразной, поскольку позволяет уменьшить дозы глюкокортикоидов и цитостатиков и, следовательно, снизить риск развития побочных действий и других препаратов. Сочетанная терапия средними дозами преднизалона и циклофосфана является наиболее эффективной при остром прогрессирующем течении УП. Согласно данным Cupps и Fauci (1981), лечение УП целесообразно начинать с циклофосфана в дозе 2 мг/кг внутрь в сочетании с преднизолоном 60 мг в день. Через 10-14 дней дозу преднизолона медленно снижают с переходом на альтернативный прием. Дозу циклофосфана также медленно снижают под контролем общего анализа периферической крови. Для предотвращения геморрагического^цистита рекомендуется прием 2 л жидкости в день.
Приводим схему сочетанного лечения глюкокортикоидами и цйтостатиками по Е. Н. Семенковой (1988) (табл. 14).
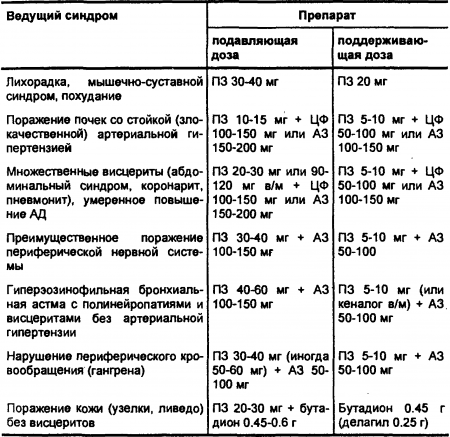
Табл. 14. Сочетанное лечение больных УП гормональными и негормональными иммунодепрессантами
Условные обозначения: ПЗ — преднизолон, ЦФ — циклофосфан, АЗ — азатиоприн.
1.4. Критерии эффективности лечения иммунодепрессантами
Эффективность лечения иммунодепрессантами оценивается по результатам клинических и лабораторных исследований. Клинические критерии эффективности:
- нормализация температуры тела;
- нормализация массы тела;
- исчезновение миалгий, артралгий, оссалгий;
- нормализация АД;
- положительная динамика со стороны сосудов глазного дна (ликвидация отека сосказрительного нерва, геморрагий);
- уменьшение или исчезновение патологии внутренних органов (улучшение состояния миокарда, уменьшение, протеинурии, признаков почечной недостаточности, исчезновение диспептических расстройств, болей в животе, восстановление бронхиальной проходимости и т.д.).
Лабораторные критерии эффективности:
- снижение СОЭ, числа лейкоцитов;
- улучшение иммунологических показателей (иммуноглобулинов, исчезновение ЦИК, ревматоидного фактора, волча-ночных клеток);
- уменьшение диспротеинемии;
- уменьшение выраженности биохимических признаков воспаления (фибрина, гаптоглобина, серомукоида, сиаловых кислот и др.).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3 4 5
Источник
Что такое узелковый периартериит?
Узелковый периартериит (системный некротизирующий васкулит, болезнь Куссмауля-Майера) — это аутоиммунное заболевание, вызывающее некротизирующий васкулит (воспаление и некроз стенок кровеносных сосудов), преимущественно среднего и мелкого калибра.
Узелковый полиартериит относится к редким заболеваниям: его частота колеблется от 0,7 до 6,3 на 100000 населения. Мужчины болеют в 2,5 раза чаще, средний возраст заболевших колеблется от 38 до 43 лет. В 90% случаев причины заболевания неизвестны. Но 10% узелкового периартерита следует за инфекцией вирусом гепатита В, хотя эта связь еще не доказана.
Причины узелкового периартериита
Этиология узелкового периартериита не выяснена. По мнению большинства исследователей, различные повреждающие факторы (инфекционные, химические и пр.) на фоне нарушенного иммунной системы человека приводят к тяжелой гиперергической реакции, в первую очередь в сосудах.
Провоцирующими факторами узелкового полиартериита могут быть:
- вирус гепатита В (от 10% случаев) и С;
- вирус иммунодефицита человека (ВИЧ);
- цитомегаловирусная инфекция (ЦМВИ);
- парвовирус В19;
- лекарственные средства (препараты йода, висмута, сульфаниламиды, антибиотики), сыворотки.
Инфекционные агенты (в первую очередь вирусы) могут оказывать прямое токсическое воздействие на эндотелиальные клетки или субэндотелиальные структуры.
Симптомы узелкового периартериита

Начало болезни обычно острое или подострое с характерными проявлениями:
- лихорадки до 38—39 °С;
- миалгии (преимущественно в икроножных мышцах);
- возможны артралгии крупных суставов, реже развиваются артриты;
- потеря веса (потеря массы тела может достигать 20—30 кг за несколько месяцев);
- кожные высыпания: узелки (у 15—20% заболевших), появление ветвистого рисунка на коже конечностей и туловище;
- дистальная ишемия или гангрена.
Через 2—3 мес появляются признаки поражения внутренних органов и систем.
- Почки поражаются в 60—80% случаев в виде артериальной гипертензии, вплоть до развития злокачественной гипертензии с быстропрогрессирующей почечной недостаточностью. Характерен мочевой синдром с умеренной протеинурией и гематурией. Развитие нефротического синдрома наблюдают редко. Редкое осложнение — разрыв аневризм почечных артерий с развитием околопочечной гематомы.
- Асимметричный двигательный полиневрит развивается у 2/3 больных с парезом кистей и стоп. В отличие от полиневритов другой этиологии (алкогольных, вирусных, при онкопатологии), для узелкового полиартериита характерны двигательные нарушения, выраженный болевой синдром, множественный мононеврит.
- Абдоминальный синдром является следствием васкулита сосудов брюшной полости (брыжеечных сосудов). Могут наблюдаться сильные боли в животе, возможно развитие перитонита вследствие перфорации язв кишечника (чаще тонкой кишки), панкреатита, некроза жёлчного пузыря.
Поражение других органов и систем встречается при узелковом полиартериите реже — возможно развитие коронарита (стенокардия, инфаркт миокарда), орхита, поражение центральной нервной системы, лёгких (пневмонит).
Формы узелкового периартериита
По течению выделяют две основные формы узелкового периартериита:
- острую (встречается редко);
- хроническую.
Острой формой страдают в основном лица молодого возраста. Протекает она крайне тяжело и через несколько месяцев заканчивается летально.
Хроническая форма отличается более длительным течением (иногда до 12–15 лет) с ремиссиями, обратным развитием некоторых симптомов, вовлечением в процесс новых органов при обострениях. Клинически она может проявляться несколькими вариантами.
Наиболее часто встречаются варианты, при которых поражение почек сочетается с полиневритом или с поражением внутренних органов (легких, сердца, кишок).
Диагностика
Симптомы узловатого периартериита разнообразны. Поэтому нет диагностических тестов, нацеленных на определенный симптом или признак. Перед любым лечением врач устанавливает и анализирует историю болезни пациента. Затем он должен объединить клинические элементы, рентгенологические (ангиографические) и/или гистологические данные для подтверждения диагноза.
Инфекционные исследования также проводятся. Он нацелен на заражение вирусами гепатита B, C. Это также вирус иммунодефицита человека (ВИЧ). Эти вирусные инфекции могут вызвать узелковый периартериит. Это приведет к соответствующей терапии.
Это исследование в основном основано на пораженных органах. Чем больше клинических данных о вовлечении конкретного органа, тем выше вероятность, что биопсия этого органа предоставит полезную диагностическую информацию.
Проявления этого заболевания широко варьируются в зависимости от пораженных артерий. Большинство пациентов с узелковым периартериитом имеют биологический воспалительный синдром. Повреждение почечной, пищеварительной и костно-мышечной систем часто находится на переднем плане. Таким образом, могут найти:
- общие признаки: длительная лихорадка, ухудшение общего состояния;
- повреждение почек: хроническая почечная недостаточность, высокое кровяное давление;
- пищеварительное повреждение: болезненные кризы, брыжеечный инфаркт;
- миалгия, артрит, полиневрит, мононеврит;
- другие признаки: орхит (поражение яичек), инсульт, астма.
Дополнительные обследования
- Общий анализ крови: увеличение СОЭ, лейкоцитоз, тромбоцитоз, анемия бывает редко.
- Общий анализ мочи: умеренная (до 3 г/л) протеинурия, гематурия (чаще микрогематурия).
- Биохимический анализ крови: нарастание концентрации креатинина, снижение клубочковой фильтрации. При поражении печени превалирует синдром цитолиза.
- Иммунологические исследования: обнаружение маркёров вирусов гепатита В или С (в том числе иммуноферментным методом), наличие HBV-ДНК, HCV-PHK в сыворотке крови.
При ангиографии брыжеечных или почечных артерий выявляют микроаневризмы или сегментарные стенозы. Биопсия (один из наиболее достоверных методов диагностики) вдвое информативнее при проведении в участках поражённой кожи или болезненных мышц по сравнению с клинически «немыми» участками.
Лечение узелкового периартериита
Лечение при узелковом периартериите должно начинаться как можно раньше. Проводят его с учетом особенностей клинической картины и течения заболевания. В остром периоде обязательна госпитализация больных с назначением постельного режима и полноценного, но щадящего питания (диета №10).
Основное место в лекарственной терапии занимают глюкокортикостероиды. В начале заболевания, при обострениях хронических форм без недостаточности почек и высокой стабильной артериальной гипертензии больным назначают 30–40 мг преднизолона в день в комбинации с производными пиразолона (бутадион, реопирин и др.) и 4-аминохинолина (хингамин, плаквенил) в обычной дозировке.
При выраженных общих симптомах, высокой активности процесса (лихорадка, резкий болевой синдром, быстрая потеря массы тела) и нарастающих признаках поражения внутренних органов подчас приходится назначать 80–100 мг преднизолона в день. В таких случаях целесообразно с первых дней к большим дозам преднизолона присоединять иммунодепрессанты (азатиоприн или меркаптопурин 150–200 мг, циклофосфан 200 мг в день), нестероидные противовоспалительные средства (индометации 100– 150 мг, бутадион 450 мг, вольтарен 100–150 мг в день), аскорбиновую кислоту и другие витамины, антигистаминные препараты (димедрол, тавегил, диазолин).
При выраженной артериальной гипертензии назначение больших доз преднизолона может привести к стабилизации высокого артериального давления, развитию ретинопатии и т.д. В таких случаях лечение проводят небольшими дозами преднизолона (15–20 мг) в сочетании с производными пиразолона и 4-аминохинолина на фоне гипотензивной терапии. При отсутствии эффекта присоединяют иммунодепрессанты (азатиоприн 125–150 мг, циклофосфан 100–200 мг, хлорбутин, или лейкеран, 10–15 мг в день). Сочетание небольших доз преднизолона с иммунодепрессантами показано при поражении почек. Целесообразно также назначать гепарин до 20 000 ЕД в сутки (под контролем коагулограммы и времени свертывания крови), индометацин.
При развитии недостаточности почек от применения преднизолона следует отказаться. В таких случаях под контролем креатинина и мочевины крови продолжают лечение иммунодепрессантами, гепарином, антикоагулянтами на фоне монобелковой диеты по Джованетти, коррекции электролитов и кислотно-основного состояния, приема анаболических стероидов.
Поражение периферической нервной системы является показанием для назначения иммунодепрессантов.
При преобладании легочного синдрома основным препаратом лечебного комплекса является преднизолон (50–60 мг в день и более).
По достижении терапевтического эффекта дозу преднизолона постепенно снижают (каждые 8–10 дней на 1,25–2,5 мг), затем переходят на поддерживающую терапию (преднизолон – 10–15 мг и хингамин – 0,25 мг в день). Если основной курс лечения включал иммуноденрессанты, то в поддерживающую терапию должны входить помимо преднизолона (5–10 мг) азатиоприн (50 мг) или циклофосфан (50–100 мг), которые следует применять длительно. Возможно чередование приемов (через день) преднизолона и иммунодепрессанта. Необходимо учитывать возможность развития побочных реакций и осложнений иммунодепрессивной и стероидной терапии. При длительно принимаемых поддерживающих дозах препаратов целесообразно периодически назначать аскорбиновую кислоту, калия оротат, анаболические стероиды. Такая тактика позволяет у многих больных поддерживать стабильную ремиссию при постепенном переходе на прием преднизолона (и иммунодепрессантов) через день или 2 раза в неделю. Побочные проявления стероидной терапии при этом минимальные, а нередко отсутствуют совсем.
Значительное место в лечении больных узелковым периартериитом занимает симптоматическая терапия. При артериальной гипертензии назначают антигипертензивные средства (клофелин по 0,075–0,15 мг 3–4 раза в сутки, метилдофа, или допегит, по 250–500 мг 3–4 раза в сутки и др.), салуретики (дихлотиазид, фуросемид и др.), антагонисты альдостерона. Комплексная терапия должна включать также аскорбиновую кислоту, витамины группы В (особенно при поражении периферической нервной системы), при необходимости – обезболивающие и седативные средства.
Прогноз при узелковом периартериите
При отсутствии лечения прогноз крайне неблагоприятен. Болезнь протекает молниеносно, или с периодическими обострениями на фоне неуклонного прогрессирования. Причиной смерти становятся почечная недостаточность, поражения пищеварительного тракта (особенно инфаркт кишечника с перфорацией), сердечно-сосудистые патологии. Часто поражение почек, сердца и центрально-нервной системы усугубляется за счёт упорной артериальной гипертонии, с которой связаны поздние осложнения.
Пятилетняя выживаемость без лечения не превышает 13 %, при лечении кортикостероидами достигает 40%. Трудовой прогноз сомнителен из-за стойкости осложнений болезни — периферических и центральных параличей, тяжёлой гипертонии, поражения сердца и других.
Источник