Народные средства при лечении болезни титца
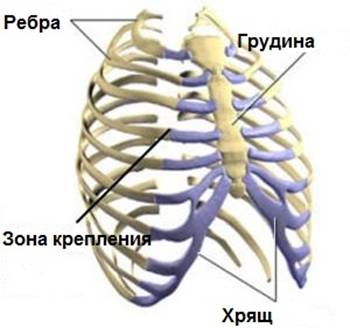
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) – заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной. Проявляется локальной болезненностью в месте поражения, усиливающейся при давлении, пальпации и глубоком дыхании. Как правило, возникает без видимых причин, но в ряде случаев может отмечаться связь с физическими нагрузками, операциями в области грудной клетки и т. д. Болезнь нередко встречается в клинической практике, однако относится к числу малоизвестных. Синдром Титце не представляет опасности для жизни больного. Прогноз благоприятный. При подозрении на эту патологию у взрослых необходимо исключить более серьезные причины возникновения болей в грудной клетке. Лечение консервативное.
Причины возникновения
Причины развития до конца не изучены. Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало – в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Симптомы синдрома Титце
Пациенты предъявляют жалобы на острые или постепенно нарастающие боли в верхних отделах грудной клетки, рядом с грудиной. Боли обычно бывают односторонними, усиливаются при глубоком дыхании, кашле, чихании и движениях, могут отдавать в плечо, руку или грудную клетку на стороне поражения. Иногда болевой синдром кратковременный, однако, чаще бывает постоянным, длительным и беспокоит пациента годами. При этом отмечается чередование обострений и ремиссий. Общее состояние в период обострения не страдает.
При осмотре определяется выраженная локальная болезненность при пальпации и надавливании. Выявляется плотная, четкая припухлость веретенообразной формы размером 3-4 см.
Диагностика
Диагноз синдрома Титце выставляется главным образом на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе – различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
Классификация
Заболевание наблюдается преимущественно в молодом возрасте. Однако описаны случаи болезни и у детей, лиц пожилого возраста. У мужчин и женщин различий заболеваемости по частоте выявить, как правило, не удается, хотя встречаются сообщения о повышенной частоте заболевания у лиц, занимающихся тяжелым физическим трудом.
У 80% пациентов патологический процесс локализуется с одной стороны, обычно слева. Наиболее часто встречаются поражения II реберного хряща – до 54-60%, в 15-30% отмечается вовлечение в патологический процесс II и III реберных хрящей. В 1,3-10% отмечается поражение грудинно-ключичного сочленения. Остальные реберные хрящи затрагиваются не более чем у 10% пациентов.
Действия пациента
Основными народными средствами лечения синдрома Титце являются:
- компрессы, лечебные ванны;
- натирания, отвары.
Лечение синдрома Титце
Лечение осуществляется ортопедами или травматологами. Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется.
Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение траумель С, новокаина с гидрокортизоном и гиалуронидазы в пораженную область.
Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.
Осложнения
Развитие фиброзной метаплазии, завершающееся склерозированием и кальцификацией.
Профилактика синдрома Титце
Рекомендуются лечение на грязевых курортах.
ЧИТАЙТЕ ТАКЖЕ:
- Скелетно-мышечные боли в грудной клетке
- Почему болят суставы или тайны синовиальных соединений
- Боль в области сердца
Источник
Реберный хондрит (часто называют синдромом Титце) – это воспаление в области хрящевого крепления ребер к грудине. Заболевание характеризуется локальной болезненностью в грудной клетке, усиливающейся при пальпации и давлении на эти зоны. Реберный хондрит – относительно безобидное заболевание и, как правило, исчезает без лечения. Причина возникновения не известна.
- Реберный хондрит является частой причиной болей в груди в детском и подростков возрасте и составляет от 10-30 % всех болей в груди в этом возрасте. Наиболее часто встречается в возрасте от 12-14 лет.
- Реберный хондрит также рассматривается как возможный диагноз у взрослых, у которых есть боль в груди. Боль в груди у взрослых считает потенциально серьезным симптомом заболевания и, в первую очередь, необходимо исключить патологию сердца (ЭКГ, анализы, осмотр и т.д). Только после тщательного обследования и исключения кардиального генеза боли можно предположить наличие реберного хондрита. Подчас дифференциальная диагностика бывает затруднительна. У взрослых реберный хондрит встречается чаще у женщин.
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце – редкое воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей, работа которых связана с физическими нагрузками или спортсменов.
Причины
 Реберный хондрит – это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит – это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли – область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
Источник
Когда заболевает щитовидная железа, малыши плохо растут, а взрослые глупеют.
Большая бабочка
Щитовидная железа – одна из самых крупных желез внутренней секреции. У взрослого человека она весит аж 15-20 грамм. Она располагается рядом с хрящом гортани, который очень похож на рыцарский щит. Этот хрящ и дал железе ее красивое и устрашающее название. Сама щитовидная железа, кстати, имеет форму… бабочки.
Назначение щитовидки, как и любой железы, – вырабатывать свои собственные особенные гормоны. У нее таких гормонов два – тироксин и трийодтиронин. Для их правильной работы обязательно нужен йод.
У некоторых людей щитовидка отсутствует совсем. Если раньше младенцы, родившиеся без щитовидной железы, были обречены, то сейчас синтетические гормональные препараты полностью компенсируют отсутствие в крови естественных тиреоидных гормонов.
Базедова болезнь и йододефицит
Болезни щитовидки делятся на две группы:
нарушение структуры самой железы;
нарушение ее функций.
Изменения структуры железы – явление довольно частое. Появляются в щитовидке наполненные жидкостью полости – кисты и узлы, и только УЗИ может точно определить их возникновение.
Нарушение функций – это когда железа вырабатывает меньше или больше своих гормонов.
Базедова болезнь: по неизвестной причине сам организм начинает вырабатывать антитела, которые мешают железе “работать”.
Ну а причина нарушения работы щитовидки- недостаток йода. Что происходит, если йода в пище не хватает? Чтобы захватить больше йода, щитовидная железа начинает разрастаться – увеличивается количество и объем тиреоидных (йодовых) клеток, – образуется зоб – неприятное уплотнение на горле. Так организм пытается компенсировать недостаток йода. Но если нехватка йода сохраняется достаточно долго, то появляются симптомы йододефицита.
Сколько йода нужно:
Суточная потребность всего организма составляет 100-200 мкг йода в зависимости от возраста и состояния здоровья. Врачи-эндокринологи рекомендуют следующие нормы потребления йода:
детям от 2 до 6 лет – 90 мкг;
детям от 7 до 12 лет – 120 мкг;
взрослым от 12 лет и старше – 150 мкг;
беременным и кормящим женщинам – 200 мкг.
Беременным йода – больше всех
Таким образом, самое большое количество йода требуется беременным женщинам. Это неудивительно: для развития плода необходимы тиреоидные гормоны. Щитовидная железа плода начинает работать с 12-й недели беременности, поэтому первые три месяца эмбрион развивается исключительно за счет тиреоидных гормонов матери. Если их недостаточно, страдает весь организм будущего ребенка, и прежде всего его мозг. Кроме того, дефицит йода опасен и для матери, поскольку потребление йода организмом во время беременности возрастает. А значит, недостаток его в пище беременной женщины может привести к быстрому развитию зоба.
Немое йодирование
Самый простой и не бьющий по карману метод восполнить недостаток йода – есть йодированную соль и хлеб. Этот метод профилактики называется “немым”: человек зачастую не знает, что употребляет в пищу продукт питания, обогащенный йодом. В настоящее время в России принят новый стандарт, который предполагает внесение в поваренную соль 40 15 мг йода на килограмм. Применение йодированной поваренной соли во многих случаях способно ликвидировать йодный дефицит.
Едем к морю?
Лучшими природными источниками йода считаются: морская капуста; морская рыба (сельдь, лосось, скумбрия, тунец) и морепродукты (креветки, крабы, мидии, устрицы). В сыром картофеле – приличное количество йода, но 50% разрушается при варке.
Если ежедневно употреблять в пищу морепродукты – устриц, трепангов, кальмаров, морскую капусту и морские гребешки, про дефицит йода можно забыть. Вот японцы, например, поглощают рыбу во всех видах и получается потребляют до 1500 мкг йода в день. И никакого зоба. Другое дело, где ее взять, столько йодированной еды. Можно переехать ближе к морю. Или просто принимать биодобавки с йодом и кушать соль все-таки не обычную, а йодированную.
Если вовремя не начать лечить нарушение щитовидной железы, со временем это может обернуться:
понижением интеллекта, появлением частых головных болей из-за повышения внутричерепного давления;
снижением уровня гемоглобина в крови;
частыми инфекционными и простудными заболеваниями;
хроническими отеками вокруг глаз;
у женщин – нарушением менструальной функции, у мужчин – снижением потенции.
Народные рецепты
Что помогает
Столовую ложку сухого порошка морской капусты залить одним стаканом кипятка, настоять до разбухания, процедить, добавить 2-3 объема свежего творога, порошок 10 ядер грецких орехов, 1 ст. л. чеснока, заправить подсолнечным маслом и добавлять в пищу 1-2 раза в неделю.
Мед, измельченные гречка и орехи. Хранить в холодильнике внизу. При зобе 2-3-й степени 1 день в неделю есть только эту смесь. Чай, вода – по потребности. Курс лечения – 6 недель. При необходимости повторить через месяц.
Столовую ложку измельченной травы лапчатки белой залить одним стаканом кипятка. Настоять в течение недели в темном месте, периодически встряхивая, процедить. Пить по 1 ч. л. с водой 3-4 раза в день за 30 минут до еды, одновременно делать компрессы на шею: 2 ст. л. несоленого, растопленного нутряного свиного сала (сетка) + 1 ст. л. порошка полыни горькой на 40 минут. За 3-4 часа до сна. Лечение – 1,5 месяца.
Внимание
Что угрожает
Белокочанная, брюссельская и цветная капуста, брокколи, репа, хрен, кресс-салат содержат изотиоцианаты – вещества, способствующие развитию зоба, – зобогены. Другую группу так называемых пищевых зобогенов составляют маниока, кукуруза, сладкий картофель, бобы, маис. Все эти продукты нарушают процессы синтеза тиреоидных гормонов, усугубляя йодо де фи цит.
Симптомы заболевания щитовидки
Слабость и повышенная утомляемость;
Снижение памяти;
Снижение потенции;
Нарушение менструального цикла;
Сухость кожи;
Ломкость, тусклость волос и ногтей;
Нарушение сердечного ритма, перебои в работе сердца;
Депрессия.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Целебные травы при язвенной болезни желудка и двенадцатиперстной кишки должны, прежде всего, обладать противовоспалительными и ранозаживляющими свойствами.
К ним относятся следующие растения:
- аир болотный
- алтей лекарственный
- девясил высокий
- календула лекарственная
- капуста белокочанная
- лен обыкновенный
- облепиха крушиновидная
- подорожник
- ромашка аптечная
- сушеница болотная
- тысячелистник обыкновенный
- шалфей лекарственный
- шиповник коричный
- ятрышник пятнистый
- Используются также:
- чистотел
- солодка
- окопник лекарственный
- синюха голубая
- зверобой полынь
Внимание! Не приобретайте лекарственные растения вне аптечной сети. Прием лекарственных растений обязательно согласуйте с гастроэнтерологом или вашим лечащим врачом.
В настоящее время роль фитотерапии в комплексном лечении больных язвенной болезнью существенно уменьшилась, что обусловлено разработкой и внедрением в клиническую практику современных высокоэффективных противоязвенных лекарственных препаратов. Больным, как правило, рекомендуют использовать сборы лекарственных трав в период ремиссии в качестве профилактики или для лечения сопутствующего гастрита.
Народные рецепты от язвы желудка и 12-перстной кишки
- Свежеприготовленный сок моркови принимать по 1/2 стакана 1 раз в день.
- Сок свежей белокочанной капусты принимать по 1/2 стакана 2-3 раза в день за час до еды.
- Свежеприготовленный сок картофеля принимать по 1/4 стакана натощак. Прием пищи разрешается через час.
- Схема лечения: сок принимать 10 дней подряд, 10 дней – перерыв, вновь принимать сок 10 дней подряд.
- Отвар очищенного от кожуры картофеля принимать по 1/2-1 стакану 3 раза в день. Отвар готовить ежедневно.
- Резаную траву зверобоя (укрыть дно пол-литровой стеклянной банки) залить оливковым маслом. Лекарство готовить на водяной бане в течение 6 часов, затем процедить. Хранить в прохладном месте. Принимать по 2 столовые ложки за полчаса до еды.
- Взять по 100 г травы череды, чистотела, зверобоя и подорожника, смешать сырье, измельчить. 1 столовую ложку смеси залить стаканом кипящей воды. Настаивать, укутав одеялом, в течение 2 часов. Процедить и принимать по 1 столовой ложке 3-4 раза в день за час до еды или спустя 1,5 часа после еды.
- Облепиховое масло принимать по 1 чайной ложке 3 раза в день перед едой в течение 3-4 недель.
[1], [2]
Мед при язвенной болезни
Мед при язвенной болезни обычно принимают по 1 столовой ложке за 1,5 часа до завтрака и обеда и спустя 3 часа после ужина. Мед перед употреблением растворить в стакане теплой воды.
При пониженной секреторной функции желудка мед принимать непосредственно перед едой, растворяя 1 столовую ложку в стакане прохладной воды. Курс лечения – до 2 месяцев.
Единственное противопоказание для лечения медом – индивидуальная непереносимость пищевого продукта.
Прополис при язвенной болезни
При язвенной болезни можно принимать 2%-ный, 4%-ный спиртовой экстракт прополиса из расчета 20 капель с водой или с молоком за 1,5 часа до еды или спустя 1,5 часа после еды 3 раза в день.
О возможных противопоказаниях и продолжительности курса лечения обязательно проконсультируйтесь с врачом.
Источник


