Народные средства лечения кист на тазобедренном суставе
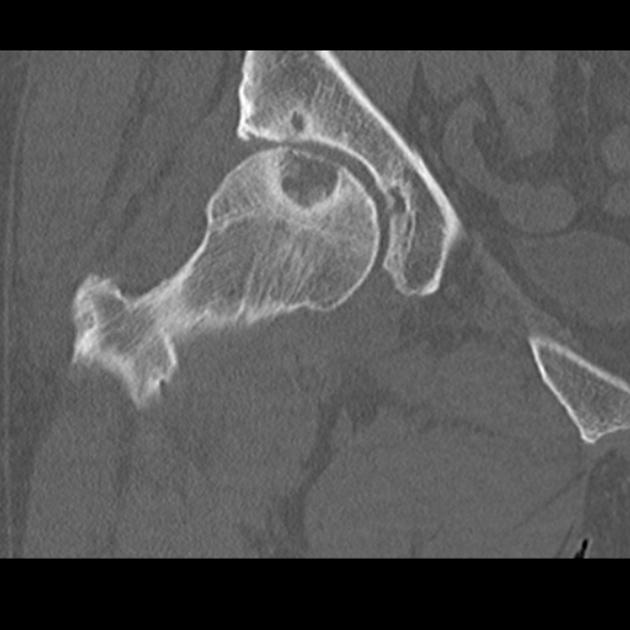
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.

Диагноз на рентгене.
Симптомы кисты тазобедренного сустава
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:
- болевой синдром. Боли протекают ритмично. Дискомфорт нарастает и усиливается пропорционально длительности пребывания на ногах. Обострению неприятного ощущения способствует физическая нагрузка, но ближе к вечернему отдыху оно уменьшается. Характерна «стартовая» боль. Она кратковременна и появляется при начале движения, если ему предшествовал период покоя. Болезненность вследствие двигательной активности говорит о поражении суставной капсулы и прикрепляющихся к ней сухожилий;
- если кистозная опухоль развилась на фоне артрита, отмечается изменение формы сустава;
- нарушение двигательной активности. Отведение бедра механически практически невозможно.

Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Диагностика
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Лечение
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Медикаментозное
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты (НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Физиотерапевтическое
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Хирургическое лечение
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
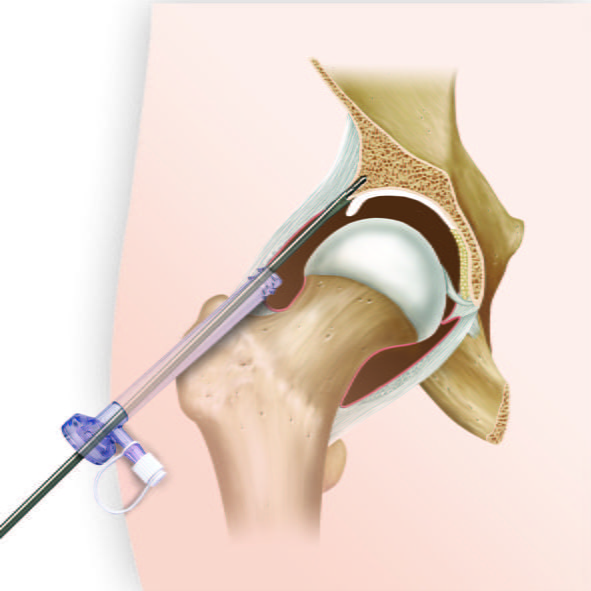
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Заключение
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Аневризмальные кисты, заполненные кровью, чаще возникают у детей, подростков и молодых людей. Причиной их появления также могут быть травмы, но нередко они возникают на фоне опухолевых процессов, в том числе злокачественных.
Признаки и способы лечения кисты тазобедренного сустава
По своему строению тазобедренный сустав представляет собой «физиологический шарнир»: покрытая хрящевой тканью головка бедренной кости движется внутри углубления в подвздошной кости, которое называют вертлужной впадиной, соединенная с ним связками. Именно на шаровидной головке кости чаще всего возникает киста тазобедренного сустава, намного реже ее обнаруживают в вертлужной впадине.
Природа сделала тазобедренные суставы самыми крупными и прочными скелетными сочленениями в организме человека, они несут на себе вес тела при ходьбе, беге, прыжках. Но из-за постоянных высоких нагрузок они в первую очередь страдают от травм, быстрее изнашиваются с возрастом.
Травмы и дегенеративные изменения в хрящевой ткани провоцируют возникновение субхондральной кисты: образования из нескольких эластичных капсул, наполненных синовиальной жидкостью. Она часто возникает на фоне деформирующего артроза тазобедренных суставов — коксартроза. Факторами риска также считаются:
К группе риска относят людей после 60 лет, но кисты в суставе могут появиться и у молодых мужчин и женщин, которые занимаются спортом или страдают от хронических заболеваний суставов.
Аневризмальные кисты, заполненные кровью, чаще возникают у детей, подростков и молодых людей. Причиной их появления также могут быть травмы, но нередко они возникают на фоне опухолевых процессов, в том числе злокачественных.
Небольшие новообразования на тазобедренном суставе «спрятаны» внутри сочленения, внешне незаметны, их невозможно нащупать самостоятельно. Сама по себе киста не болит, но выступая над поверхностью кости, она мешает физиологическому движению «шарнира» во впадине, и человек чувствует дискомфорт во время быстрой ходьбы, бега, при поднятии тяжестей. Когда полость (или количество мелких кист) увеличивается, возникают:
Вскоре симптоматика становится ярче: появляются ночные боли, они усиливаются к утру; при движении они тем сильнее, чем интенсивнее нагрузка. Для кистозного поражения сустава характерны «стартовые» болезненные ощущения: они появляются в начале движения, если ему предшествовал покой.
На приеме врач просмотрит карточку пациента: записи о сопутствующих заболеваниях подскажут, какие из них могли спровоцировать кисту. При пальпации в области сустава прощупывается округлое плотно-эластичное неподвижное выпячивание хрящевой ткани величиной от 5–6 мм до нескольких сантиметров с четкими границами. В большинстве случаев оно находится с тыльной стороны сустава, в зоне сухожилия либо суставной сумки, при воспалении кожа над ним краснеет и отекает. Для уточнения диагноза назначают:
- УЗИ сустава. Оно помогает визуализировать кисту и отличить капсулу с жидкостью от опухолей кости и мягких тканей.
- Рентгеновское обследование. Кроме местоположения и характеристик кисты оно определяет состояние окружающих тканей. Более подробную картину заболевания дает компьютерная томография: в вену пациента вводят контрастное вещество и делают серию снимков на аппарате КТ, получая трехмерное изображение сустава.
- Пункцию. Анализ жидкости из кисты безошибочно указывает на характер образования и позволяет исключить злокачественный процесс.
Если УЗИ и рентген не позволяют объяснить боли и скованность в суставе, пациенту рекомендуют пройти магнитно-резонансную томографию. Методика МРТ безопасна для людей, которым противопоказано рентгеновское облучение.
Комплексная диагностика дает возможность не только выявить кисту, но и понять, что привело к ее появлению. После этого врач назначает курс лечения — в зависимости от тяжести состояния пациента, его возраста и сопутствующих патологий.
В начале лечебного курса больной сустав фиксируют плотной эластичной повязкой и обеспечивают ноге покой. Консервативная терапия включает использование лекарственных препаратов, физиотерапию, домашние процедуры по согласованию с врачом и нехирургические способы удаления кистозной полости.
- Лекарственное воздействие. Для снятия боли, устранения скованности в суставе и отеков прописывают анальгетики и нестероидные противовоспалительные средства (Мовалис, Ортофен, Ибупрофен и препараты на их основе) в инъекциях, таблетках или местно — в виде гелей и мазей. На начальных стадиях эффективны внутрисуставные инъекции: озоно-кислородной смеси для питания хряща и гиалуроновой кислоты, которая служит дополнительной смазкой для суставов.
- Физиотерапевтические методы — это магнито- и лазеротерапия, электрофорез с лекарственными составами и лечебная физкультура. Упражнения стимулируют кровообращение в зоне сустава и помогают вернуть нормальный объем движений.
- Народные средства служат дополнением к традиционной терапии. Дома можно делать теплые компрессы с отварами листьев малины, цветков бузины, травы золотого уса, корня одуванчика и принимать внутрь отвары из листьев крапивы, золотого уса, зверобоя, подорожника, березовых почек.
- Раздавливание и пункция. В первом случае полость вминают в сустав, перемещая наполняющую ее жидкость в синовиальную капсулу. Пунктирование представляет собой прокалывание кисты толстой иглой и откачивание ее содержимого, после чего в полость вводят противовоспалительные препараты и туго бинтуют сустав.
Консервативные методы редко приводят к полному исчезновению кисты; с большей вероятностью она рассасывается у детей и в тех случаях, когда ее вызвала травма. Однако в большинстве случаев избавиться от нее поможет только оперативное вмешательство.
При отсутствии лечения или при неэффективной консервативной терапии могут развиться опасные осложнения, и кисту необходимо удалить. Показаниями к операции считаются:
- признаки сдавливания сосудов и нервных корешков;
- риск патологического перелома в зоне аневризмальной кисты;
- быстрый рост капсулы и риск ее прорыва (излияние жидкости в суставное сочленение приводит к острому воспалительному процессу);
- высокий риск сосудистых осложнений (тромбофлебит: воспаление стенок сосудов с образованием тромба).
Место вмешательства обезболивают или вводят пациента в наркоз; кисту удаляют вместе с капсулой, а вычищенные полости внутри кости при необходимости «пломбируют» искусственными костными материалами. В современных клиниках вмешательство производят эндоскопическим методом, с помощью артроскопа. Он позволяет минимально нарушать целостность покровных тканей и ускорить выздоровление.
Период восстановления после удаления кисты продолжается не менее двух недель. На оперированное бедро накладывают тугую повязку, чтобы ограничить выработку синовиальной жидкости, и назначают лекарственные препараты: противовоспалительные, обезболивающие, антибиотики.
В послеоперационный период нельзя много ходить, приседать, поднимать тяжести. Чтобы вернуть суставу гибкость и подвижность, врач назначает пациенту комплекс упражнений лечебной физкультуры. Сустав восстанавливается приблизительно через месяц после операции, но чтобы не допустить осложнения, нужно в течение года наблюдаться у врача и проходить контрольные обследования.
Людям, которые страдают от заболеваний суставов или знают о своей наследственной предрасположенности к ним, необходимо регулярно проходить обследования, чтобы вовремя начать терапию и избежать опасных последствий. Им нужно следить за своим питанием и не перегружать тазобедренные сочленения.
Отсутствие или слабое проявление симптомов кистозной патологии приводит к тому, что пациенты поздно обращаются к врачу, не подозревая о серьезной болезни. Они попадают на прием к специалисту, когда заболевание перешло во вторую или третью стадию, и справиться с ним намного труднее. Поэтому почувствовав боль, дискомфорт, онемение в области бедра, не тяните с обследованием, и у вас уйдет меньше времени на то, чтобы восстановить нормальную функцию сустава.
Источник

