Народные средства лечения кавернозной ангиомы

Кавернозные ангиомы (каверномы) чаще всего являются врожденными сосудистыми аномалиями, представленными единичными, значительно реже множественными полостями, разделенными внутри септами (перегородками) и заполненными кровью. Кровенаполнение каверном осуществляется из мелких артериол и капилляров, а отток крови через венулы такого же порядка. В связи с мелким калибром питающих сосудов давление крови в каверномах невысокое, поэтому дренирующие вены не гипертрофируются и при СКТ/МРТ/Ангиографии не видны. Особенностью каверном является очень тонкая неполноценная сосудистая стенка, настолько тонкая, что клеточные элементы крови – эритроциты, «пропотевают» через нее и оседают в прилежащем мозговом веществе. Этот процесс носит название «диапедезное кровоизлияние». Продукты естественного распада гемоглобина (гемосидерин), содержащегося в эритроцитах, образуют вокруг каверномы зону хронических, специфических и очень узнаваемых на МРТ изменений.
Локализоваться каверномы могут в любой части мозга, преимущественно в больших полушариях, а также в стволе мозга, мозжечке, подкорковых узлах, в мозолистом теле и в боковых желудочках. Примерно в 30-40% случаев кавернозные ангиомы сочетаются с другим видом сосудистых мальформаций – венозными ангиомами. Венозные ангиомы представляют из себя аномалию развития венозных сосудов в виде «пучка» мелких вен (“голова Горгоны”) собирающихся в одну крупную дренажную вену.
Частота выявляемости кавернозных ангиом составляет несколько случаев на миллион населения.
Чем опасно наличие кавернозной ангиомы?
Каверномы могут всю жизнь протекать бессимптомно. Однако у ряда больных клинические проявления могут быть двух типов, как по отдельности, так и в сочетании:
- Кровоизлияние. Иногда, повышение давления крови внутри каверномы приводит к локальному разрушению сосудистой стенки и образованию внутримозгового кровоизлияния. В отличие от АВМ, кровоизлияния из каверном никогда не бывают массивными и не представляют угрозы жизни больного, за исключением крайне редких случаев расположения каверном в нижних отделах продолговатого мозга, там, где расположены центры сердечно-сосудистой и дыхательной регуляции. Однако, при расположении очага кровоизлияния в какой-либо функциональной зоне, кровоизлияние даже небольшого объема может приводить к появлению неврологических симптомов (например, развитию контрлатерального гемипареза при расположении очага в прецентральной извилине лобной доли).
- Эпилептический синдром. В ряде случаев, вследствие хронического наличия гемосидерина в мозговом веществе или при развитии острого кровоизлияния, может формироваться очаг патологической мозговой биоактивности, клинически проявляющийся эпиприступами различной структуры (судорожные, бессудорожные, абсансы, вегетативные, полиморфные и прочие).
Таким образом, каверномы крайне редко несут угрозу жизни пациента, но могут оказывать заметное влияние на качество жизни
Как диагностировать каверному?
Магнитно-резонансная томография (МРТ) является наиболее информативным методом диагностики каверном. В режимах сканирования Т1 и Т2 может быть видна полость, окруженная черным ободком гемосидерина, с признаками острых и подострых кровоизлияний. Наиболее чувствительным является режим Т2* («Т2 со звездой»), позволяющий диагностировать даже мелкие (1-2 мм) каверномы, не видимые в других режимах сканирования
Компьютерная томография – ее диагностическая ценность ограничивается, как правило, острым периодом кровоизлияния (несколько дней), когда на изображении виден очаг излившейся крови
Ангиография неинформативна в диагностике каверном
Как избавиться от каверномы?
В случае формирования эписиндрома и/или при перенесенном кровоизлиянии возможно два метода лечения:
Хирургическое удаление каверномы является высокоэффективным методом, позволяющим раз и навсегда избавить больного от риска повторных кровоизлияний. Хирургия также эффективна при наличии у пациента эпиприступов, однако эффективность ее снижается в случае длительного анамнеза эписиндрома
Радиохирургия проводится по тому же принципу, что и для артерио-венозных мальформаций – чем выше доза, тем лучше эффект. Поэтому, лучше всего поддаются лечению каверномы до 1 см в диаметре, когда возможно безопасное применение максимально допустимых доз облучения. Морфологические изменения при этом аналогичны таковым в артерио-венозных мальформациях – стенки каверномы и устья питающих сосудов подвергаются гиалинозу, в результате чего кровоток снижается, прекращаются диапедезные кровоизлияния, на 50-70% снижается риск повторных спонтанных внутримозговых кровоизлияний. Эпиприступы также становятся реже или полностью проходят, но как и в ситуации с хирургией, чем дольше анамнез болезни, тем меньше вероятность полного излечения от них
Общепринятая тактика при бессимптомных, случайно выявленных каверномах – наблюдение.
Надо ли облучать множественные каверномы?
Как и в случае с одиночными каверномами, радиохирургическое лечение проводится только на тот очаг, который проявляется клинически – кровоизлиянием или эпиприступами
Что делать с венозной ангиомой?
Очень часто возникает вопрос, как избавиться от венозной ангиомы? Во-первых, следует знать, что венозные ангиомы никогда не проявляются кровоизлияниями или эпиприступами. Во-вторых, представляя из себя аномальную по строению венозную сеть, они, тем не менее, принимают полноценное участие в локальном венозном кровообращении мозга. Единственный вариант появления клинических симптомов, связанных с венозной ангиомой – спонтанное развитие тромбоза дренирующей вены. Ситуация эта скорее гипотетическая, чем имеющая реальное значение. В этом случае, у пациента возникнут явления венозного инфаркта мозга с выраженным отеком в месте нарушенного венозного оттока. И лишь один способ может помочь справиться с подобной ситуацией – тромболитическая и антикоагулянтная терапия. Попытки хирургического или радиохирургического воздействия на венозные ангиомы мало того, что не имеют никакого смысла, но и аналогичным тромбозу образом приведут к грубым локальным нарушениям венозного кровотока. Таким образом, само по себе наличие венозной ангиомы не является поводом к какому-либо лечению.
Какой метод лечения каверномы лучше?
С точки зрения профилактики повторных кровоизлияний, эффективность хирургического лечения выше. Однако, при локализации каверном в функционально важных или труднодоступных зонах мозга (например, в подкорковых ядрах, стволе мозга) хирургия сама по себе имеет высокие риски остаточного неврологического дефицита, а радиохирургия позволяет в значительной степени избежать данных осложнений. Поэтому решение об оптимальном методе воздействия принимается индивидуально, с учетом всех возможных факторов, в т.ч. и с учетом информированного выбора самого пациента
Рис.1 Результат радиохирургического лечения каверномы ствола мозга. Слева – кавернозная ангиома латеральной поверхности ствола мозга, на момент радиохирургии Гамма-ножом. Справа – значительное уменьшение размеров каверномы через 3.5 года после радиохирургии. Нет повторных кровоизлияний
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дерматологическая патология – ангиома кожи – представляет собой локализованную сосудистую аномалию в виде опухолеобразных разрастаний деформированных капилляров или венул, расположенных в дерме и подкожной клетчатке. Данные образования могут быть как выступающими над поверхностью кожи, так и совершенно плоскими, часто называемыми родимыми пятнами.
Ангиомы являются одним из наиболее часто встречающихся дефектов кожи. Код по МКБ 10 – класс XII (болезни кожи и подкожной клетчатки), L98.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
D18.0 Гемангиома любой локализации
Причины ангиомы кожи
На сегодняшний день в дерматологии принято выделять такие формы ангиомы кожи:
- красная родинка или ангиома (вишневая ангиома, пятна Кэмпбелл де Морган);
- винные родимые пятна или пятна портвейна (или nevus flammeus, то есть невус пламенеющий);
- образования синего и багрового цвета или венозные озера;
- пауковидная ангиома (паутинный невус);
- пещеристые или кавернозные (имеющие полость) ангиомы – сосудистые опухоли в подкожной клетчатке.
Патогенез определяют, как врожденный дефект сосудов кожи и подкожной клетчатки. Данный дефект, по статистике зарубежных специалистов, имеется у 0,7-1,8% новорожденных и у 10-15% недоношенных детей и младенцев с первоначальным малым весом.
Одни дерматологи связывают причины ангиомы кожи с дегенеративными изменениями коллагеновых волокон, окружающих эти кровеносные сосуды, что лишает их необходимой структурной поддержки и приводит к дилатации (то есть расширению). Другая точка зрения на патогенез ангиом: разрастание кровеносных сосудов в коже обусловлено пролиферацией эндотелиальных клеток, выстилающих внутренние стенки сосудов. Появление винных родимых пятен – диффузных капиллярных поражений кожи – считается результатом нарушения локальной иннервации сети капилляров. Однако все эти патологические процессы имеют генетические причины. Хотя ангиомы кожи в виде мелких вишневых или красных родинок (пятен Кэмпбелл де Морган) появляются у людей после 30-40-ти лет (увеличиваясь в размерах и количестве), а также после 60-ти (сенильная ангиома или гемангиома).
До сих пор нет единой классификации ангиом кожи и налицо явный терминологический разнобой, вносящий немало путаницы при описании и диагностике этих аномалий. Ангиомы кожи – как вид врожденных сосудистых патологий, имеют целый ряд названий: сосудистые мальформации (пороки) кожи, капиллярные ангиодисплазии, гемангиомамы (которые могут быть и не врожденными и возникать в любом возрасте), васкулярные невусы (хотя невусы связаны с выработкой кожного пигмента меланина).
Специалисты американского National Skin Care Institute различают врожденные сосудистые пороки в зависимости от типа вовлеченных сосудов: СМ (капиллярная мальформация), VM (венозная), CVM (капиллярно-венозная), CLM (капиллярно-лимфатическая), LVM (лимфатически-венозная), CLVM (капиллярно-венозно-лимфатическая мальформация) и т.д.
Осложнения ангиомы кожи могут возникнуть при травматическом воздействии на них, которое чревато кровотечением. Также не исключается возможность образования капиллярных микротромбов и развития воспаления в виде гнойной гранулемы. Кроме того, следует отметить, что так называемые пятна портвейна особо крупных размеров, расположенные на лице, могут быть при сосудистых опухолях мягкой оболочки головного мозга и свидетельствовать о тяжелой врожденной патологии синдроме Стерджа-Вебера-Краббе (тотальном поражении ЦНС с нарушением физического и умственного развития).
Кожные ангиомы не угрожают онкологией, и их прогноз благоприятный у преимущественного большинства пациентов. Однако в очень редких случаях возможна ангиосаркома кожи или же злокачественная гемангиоэндотелиома.
[7], [8], [9], [10]
Симптомы ангиомы кожи
Первые признаки наличия ангиомы на кожных покровах различных частей тела в виде узелка вишневой или красной родинки – обнаруживаются визуально при рождении ребенка или у взрослого человека. Они могут быть плоскими или иметь форму полусферы, не исчезают при надавливании, не причиняют беспокойства и не вызывают никаких ощущений.
Легко узнать и винное родимое пятно (вид капиллярой мальформации): оно уже имеется у новорожденного; никогда не возвышается над кожей; имеет все оттенки красного и розового цвета, самые разные размеры и очертания (с нечеткими границами); локализуется на лице или голове. А еще эти пятна могут расти по мере роста детей и приобретать насыщенный пурпурный цвет. На их долю приходится свыше 10% пороков развития сосудов.
Диффузные капиллярные ангиомы кожи, имеющие цвет лосося (желто-розовый) и называемые «отметиной аиста», располагаются у младенцев на волосистой части головы, на шее, лбу или веках. Со временем они регрессируют и исчезают сами собой.
Симптомы ангиомы кожи в виде венозного озера (вид венозной мальформации) – опухолеобразные папулы различных форм голубоватого, красного или фиолетового цвета с локализацией на губах или веках (у детей); в пожилом возрасте (65 лет и старше) они появляются на ушах и чаще встречаются у мужчин.
Пауковидная ангиома кожи (с находящейся в центре красной папулой и расходящимися в разные стороны видимыми капиллярами) часто определяется дерматологами как ангиома звездчатая, сосудистый паук или телеангиэктазия. На них приходится до 40% всех сосудистых пороков развития. Данная ангиома локализуется по ходу верхней полой вены на лице, шее, на кистях и предплечьях рук, на верхней части грудной клетки у 10-15% здоровых взрослых и детей. Пауковидная ангиома склонна к регрессии: может постепенно уменьшаться в размерах, бледнеть, а со временем и вовсе исчезнуть и проявляться только на холоде или при повышенной температуре тела.
Такие «пауки» могут появляться у беременных, а также у женщин, пользующихся гормональными контрацептивами, что, возможно, связано с повышенным уровнем эстрогена. Как отмечают специалисты, наличие на коже более трех пауковидных ангиом может быть признаком патологии печени (треть больных циррозом печени имеют подобные «отметки» на коже), а также указывает на вероятность варикозного расширения вен пищевода.
Симптомы ангиомы кожи кавернозного характера, которые чаще всего называют гемангиомами, – наличие в эпидермисе синюшного или багрового узла, имеющего неровную поверхность; при прощупывании образование горячее, а при нажатии на него становится бледнее. Имеет тенденцию к росту.
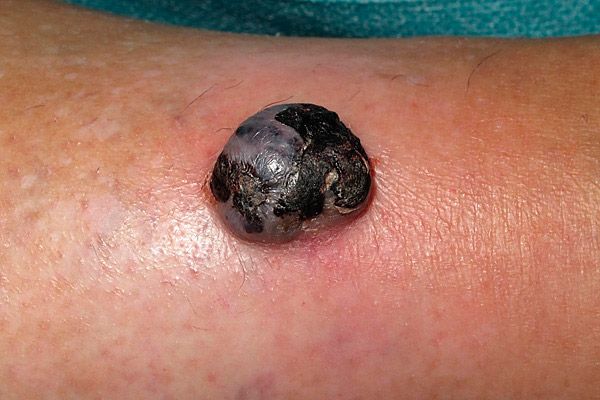
К ангиомам кавернозного типа относится врожденное красное родимое пятно, получившее название «клубничный» невус или nevus vascularis. Первые признаки могут появиться через несколько недель после рождения ребенка в виде красного пятна (на лице, голове, спине и грудной клетке). Образование быстро растет (иногда до нескольких сантиметров) примерно до годовалого возраста, и на этом этапе имеет вид ярко-красной опухоли. Затем рост прекращается, и примерно через год начинается медленный регресс с изменением цвета до синевато-серого. В 50% случаев такая родинка исчезает к 5-ти годам, в 90% к 9-ти; на ее месте возможно формирование белесого шрама. Но клубничный невус больших размеров имеет негативные последствия в виде повышения уровня тромбоцитов в крови, что может привести к сердечной недостаточности.
Диагностика ангиомы кожи
Ангиома кожи, как правило, диагностируется в процессе осмотра пациента врачом-дерматологом, в том числе, с использованием дерматоскопа. И для большинства патологий кожи данного типа нет необходимости в проведении клинических исследований. Так что анализы, как правило, не требуются.
Однако когда обнаруживается патологическое изменение подлежащих тканей, необходима инструментальная диагностика ультразвуковое сканирование (УЗИ) сосудистого образования.
В более сложных случаях при изменении цвета и размера родинки или родимого пятна, нетипичных для конкретного вида ангиомы, при кровоточивости образования проводится полное обследование со сдачей всех анализов. При неопределенности в диагнозе (к примеру, при подозрении на узловую меланому или базальную карциному) проводится дифференциальная диагностика с помощью биопсии и гистологического исследования ткани образования, ангиографии, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
[11], [12], [13]
Лечение ангиомы кожи
Дерматологическая ангиома в большинстве клинических случаев не нуждаются в лечении; к тому же, при антенатально обусловленном характере патологии лечение ангиомы кожи весьма проблематично. Типичный случай предполагает постановку диагноза, разъяснение пациенту (или родителям детей с различными родимыми пятнами), причин и клинических характеристик сосудистого образования и последующее наблюдение за его состоянием.
Оперативное лечение ангиом кожи проводится, если пациент обеспокоен своей внешностью, образования вызывают дискомфорт или находятся в области, которую легко задеть, что может привести к кровотечению. Такое лечение заключается в их удалении с помощью:
- импульсного лазера (PDL);
- прижигания высокочастотным электротоком (диатермокоагуляции или электрокаутеризации);
- фульгурации (бесконтактного прижигания плазмой);
- криодеструкции (замораживания выступающей узелковой ангиомы с жидким азотом);
- пункции и введения склерозирующих веществ (спирта);
- хирургического иссечения.
Для медикаментозной терапии кожных ангиом применяют такие лекарства, как:
- системные кортикостероиды (инъекции Преднизолона, Гидрокортизона и др. в очаг поражения способствуют остановке роста и ускоренной регрессии ангиомы);
- интерферон α-2а или α-2b (внутримышечное введение снижает пролиферацию ангиомы кожи);
- препараты, ингибирующие ангиогенез блокируют фактор роста эндотелия сосудов (VEGF), применяются при патологической неоваскуляции.
Дерматологи категорически не рекомендуют заниматься самолечением врожденных кожных патологий и, тем более, «испытывать» народное лечение ангиомы кожи на детях.
Никаких проверок и клинических испытаний лечение травами, рекомендуемое для избавления от родимых пятен, не проходило, поэтому не нужно мазать красную родинку, nevus vascularis соком чистотела или алоэ, а винное родимое пятно отваром полыни. Вряд здесь поможет зола березовых дров или смесь яблочного уксуса с медом и черным перцем.
Масло чайного дерева, которое довольно эффективно при грибковых поражениях кожи и ногтей, тоже бессильно. Кроме того, оно может вызвать аллергическую реакцию.
Ангиома кожи может иметь различную локализацию и нередко вызывает определенный дискомфорт в косметическом отношении. Но на общем состоянии здоровья это никак не отражается, и профилактика данной патологии невозможна, так как нет способов для предотвращения ее возникновения. Сходите к врачу, покажите специалисту своего ребенка и придерживайтесь медицинских рекомендаций.
Источник


