Лишний позвонок в поясничном отделе позвоночника
Среди аномалий развития позвоночного столба можно встретить патологию, затрагивающую его конечный отдел. В основном речь идет о сакрализации – сращении последнего поясничного и первого крестцового сегментов. Она выявляется в 10% рентгенологических исследований.
Но бывает и обратная ситуация, известная под названием люмбализации. Ее диагностируют у 3% пациентов, пришедших к врачу с жалобами на боли в спине. В этом случае поясничный отдел пополняется одним позвонком, который отщепляется от крестца. А людей, у которых выявлена подобная аномалия, беспокоят вопросы о ее происхождении, клинической картине и методах коррекции.
Общие сведения

Крестец представляет собой костную структуру, состоящую из пяти позвонков (S1–S5), сращенных между собой посредством неподвижного соединения – синостоза. Он является основой для всего позвоночного столба и образует заднюю стенку тазового кольца. Между крестцом и соседними позвонками (поясничными, копчиковыми) находятся соответствующие суставы.
Учитывая топографо-анатомические особенности крестца, ему приходится испытывать постоянную нагрузку, что связано с прямохождением и повседневной деятельностью человека. И недаром позвонки слились в одну кость – так увеличиваются прочность и функциональная стабильность этого отдела скелета.
Причины
Люмбализация является врожденной аномалией позвоночного столба. Поэтому причиной ее развития следует считать неблагоприятное воздействие на организм плода во внутриутробном периоде. А к факторам, способствующими несращению крестцовых позвонков, можно отнести следующие:
- Инфекционные заболевания.
- Интоксикации химическими и биологическими веществами.
- Употребление алкоголя, курение.
- Прием некоторых лекарств.
Такое внешнее влияние особенно опасно в первом триместре беременности, когда начинается закладка костной системы. Но оградиться от неблагоприятных факторов нужно на весь период вынашивания ребенка, ведь скелетная система продолжает созревать до самого рождения и даже после него. Существуют и немодифицируемые факторы, на которые сложно повлиять. Среди них важное значение имеет наследственная предрасположенность к аномалиям костно-суставного аппарата, а также возраст беременной (старше 30 лет).
Источник люмбализации находится еще во внутриутробном периоде развития ребенка – причиной аномальной структуры крестцовой кости становится неблагоприятное внешнее воздействие в сочетании с наследственной предрасположенностью.
Классификация
Люмбализация S1 позвонка, т. е. его отделение от крестца, имеет некоторые особенности, отраженные в классификации аномалии. В зависимости от степени отщепления, различают следующие виды патологии:
- Полная люмбализация – первый крестцовый позвонок полностью отделился от остальных, став дополнительным сегментом поясничного отдела (L6).
- Неполная люмбализация – позвонок S1 сохраняет некоторую связь с крестцом, так как разделение произошло не по всей площади контакта сегментов.
Сходный принцип положен в основу другой типологии, когда аномалию считают одно- или двусторонней. Первая разновидность, очевидно, подразумевает частичное отделение позвонка, а вторая – полное. Кроме того, при постановке диагноза необходимо учитывать строение нового сегмента: он может быть нормальным, т. е. не отличающимся от других, или дефектным – с несращением дужки (спондилолиз).
Симптомы

Во многих случаях люмбализация протекает бессимптомно, поэтому диагностируется лишь случайно – при прохождении обследования по поводу других заболеваний скелета, патологии тазовых органов или почек.
у некоторых пациентов аномалия все же сопровождается клиническими признаками, чаще всего дебютируя в молодом возрасте (до 30 лет). Провоцирующими факторами становится повышенная нагрузка на позвоночник: боль при поднятии тяжести, падения или прыжки на ноги, боковое сгибание туловища. При этом люмбализация протекает в двух клинических формах:
- Поясничная.
- Седалищная.
Первая характеризуется болевым синдромом с соответствующей локализацией. Острый приступ в виде прострела называется люмбаго. Боль настолько резкая, что застает пациентов врасплох, буквально не давая разогнуться или закончить какое-то движение. Если неприятные ощущения имеют ноющий характер, более глубокие и продолжительные, то говорят о люмбалгии. При образовании лишнего поясничного позвонка боль имеет специфические особенности – возникает во время прыжков на пятки при согнутых коленях или спуска с лестницы, а уменьшается или исчезает в положении лежа.
При седалищной форме боли распространяются в ягодицы и ноги – по ходу одноименного нерва – что в медицинских терминах соответствует люмбоишиалгии. Компрессия корешка сопровождается и другими симптомами:
- Онемение, покалывание, ползание «мурашек».
- Снижение поверхностной чувствительности.
- Изменение сухожильных рефлексов.
- Мышечная слабость.
Подобные признаки наблюдаются с одной или обеих сторон, охватывая ягодичную область, заднюю поверхность бедра и голени, вплоть до стопы – соответственно прохождению седалищного нерва.
При врачебном осмотре выявляются местные симптомы, свидетельствующие о поражении позвоночника. Заметно ограничение подвижности в поясничном отделе, сглаженность физиологического лордоза. Мышцы спины напряжены – они ощущаются под кожей в виде продольных валиков. Определяется болезненность при пальпации околопозвоночных точек, чаще в области L5. Седалищная форма характеризуется симптомом натяжения (Ласега): при поднятии прямой ноги из положения лежа на спине усиливаются боли в пояснице.
При люмбализации крестец наклоняется кзади, что приводит к неверному распределению нагрузки. Поэтому пациенты с должны помнить, что у них есть высокий риск дегенеративной патологии – остеохондроза, спондилоартроза, спондилеза. А односторонняя аномалия становится фактором дальнейшего развития сколиотической деформации позвоночника.
Люмбализация имеет много общего с другими заболеваниями позвоночника, поскольку сопровождается признаками корешкового и миотонического синдромов.
Дополнительная диагностика

Чтобы подтвердить предположение врача и уточнить характер аномалии крестцового отдела позвоночника, необходимо провести дополнительное обследование. Оно включает визуализационные методы:
- Рентгенографию.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
Учитывая симптоматику патологии, пациенту требуется консультация смежных специалистов, прежде всего невролога.
Лечение
Как и другие аномалии позвоночника, люмбализация нуждается в коррекции. Бессимптомные формы не требуют лечения, дети и подростки нуждаются лишь в динамическом наблюдении с целью предотвращения сколиоза. А в манифестных случаях терапия включает консервативные и хирургические мероприятия.
Консервативное

В основном лечение люмбализации ограничивается консервативными мероприятиями. При явном болевом синдроме с признаками компрессии нервных корешков показаны следующие средства:
- Медикаменты (противовоспалительные, миорелаксанты, витамины).
- Физиопроцедуры (электро- и фонофорез, магнитотерапия, УВЧ, парафиновые аппликации).
- Массаж спины.
- Лечебная гимнастика.
- Ортопедическая коррекция (корсеты).
Пациентам противопоказано поднимать тяжелые предметы, следует ограничить физическую нагрузку, рекомендуют спать на жесткой кровати.
В большинстве случаев люмбализацию лечат консервативно, устраняя симптомы и предупреждая осложнения.
Хирургическое

При стойком болевом синдроме, не поддающимся консервативной коррекции, приходится прибегать к хирургическому лечению. Операция заключается в удалении суставных отростков S1 и его стабилизации (спондилодез костным трансплантатом или металлическими пластинами). Прогноз при люмбализации благоприятный – трудоспособность восстанавливается полностью, но тяжелая физическая работа таким пациентам противопоказана.
Люмбализация – это врожденная аномалия. В большинстве случаев она протекает бессимптомно, но может сопровождаться и крайне болезненными проявлениями, а также иметь неприятные последствия в будущем. Поэтому важное значение отводится ранней диагностике и активному лечению. А выполнение всех рекомендаций врача станет залогом успешного восстановления функциональных способностей.
Источник

Краткое содержание: Сакрализация позвоночника зачастую никак себя не проявляет. Иногда с ней может быть связана боль в пояснице или проблемы с осанкой и подвижностью. По-другому сакрализацию называют переходным пояснично-крестцовым позвонком (ППКП).
Что такое сакрализация?
Сакрализация — это распространенная аномалия позвоночника, при которой имеет место сращение пятого поясничного позвонка с крестцовой костью в самом низу позвоночного столба. Пятый поясничный позвонок (L5) может срастись с крестцом полностью или частично с одной стороны, а также с обеих сторон. Сакрализация представляет собой врожденную особенность, появляющуюся еще на стадии эмбрионального развития.
Симптомы
Выраженность и тип сращения при сакрализации сильно варьируются от человека к человеку. Некоторые люди с сакрализацией позвоночника страдают от боли в пояснице, однако не совсем ясно, может ли сакрализация сама по себе стать причиной боли в спине. Результаты исследований на эту тему противоречивы.
Связь между сакрализацией и болью в пояснице впервые была описана в 1917 году итальянским врачом Марио Бертолотти, а соответствующий синдром получил название синдрома Бертолотти. С этого момента вопрос о том, действительно ли сакрализация вызывает боль в пояснице и если да, то каким образом, стал темой дебатов в медицинской литературе, которые продолжаются и по сей день.
В 2013 году обзор медицинских исследований, посвященных боли в пояснице, показал, что количество пациентов с болью в пояснице, у которых также имелась сакрализация позвоночника, составило от 6 до 37 процентов. В исследовании 2015 года было высказано предположение, что люди с болью в пояснице и сакрализацией, возможно, имеют более выраженную болевую симптоматику по сравнению с пациентами, у которых сакрализации нет.
Кроме того, с сакрализацией связывают следующие симптомы:
- артроз в месте сращения позвонка L5 с крестцом;
- бурсит;
- дегенерация межпозвонкового диска;
- межпозвонковая грыжа (обычно на уровне L4-L5);
- проблемы с подвижностью;
- проблемы с контролем осанки;
- сколиоз;
- боль в ягодице;
- боль в ноге.
Типы сакрализации
У сакрализации позвоночника есть несколько форм, которые классифицируются на основании рентгенографии. Сращение может быть полным или частичным, односторонним (унилатеральным) или двусторонним (билатеральным). Самой распространенной является классификация по Castellvi:
- Тип 1: сращение шириной как минимум 19 мм с одной (1a) или с обеих (1b) сторон;
- Тип 2: неполное сращение с формированием псевдосустава с одной (2a) или с обеих (2b) сторон;
- Тип 3: полное сращение позвонка L5 с крестцом с одной (3a) или с другой (3b) стороны;
- Тип 4: сочетание типов 2 и 3.
Причины
Причины сакрализации позвоночника до сих пор неизвестны. Сакрализация появляется в стадии эмбрионального развития, когда начинается формирование позвонков на 8 неделе беременности. Также возможно, что существует генетическая предрасположенность к сакрализации.
Распространенность
Оценки распространенности сакрализации в общей популяции сильно варьируются: от 4 до 36 процентов. Такой разброс продиктован различиями в определениях и диагностических методах.
Среди людей младше 30 лет сакрализация позвонка L5 по оценкам имеется у 18.5%.
В научном исследовании 2017 года было сделано предположение, что распространенность сакрализации позвоночника может варьироваться в зависимости от расы. Данное исследование ссылается на исследования, в которых частота этой аномалии составляет от 4% в Китае до 35.9% в Турции.
Диагностика
Процесс диагностики, как обычно, начинается с медицинского осмотра и составления медицинской истории пациента. После врач назначает рентгенографию поясничного отдела позвоночника, чтобы иметь возможность посмотреть на позвоночник с разных ракурсов. Врач также может порекомендовать проведение магнитно-резонансной томографии (МРТ). Кроме того, для подтверждения диагноза доктор может использовать диагностические инъекции анестетика или стероидов в соответствующую область.
Лечение
Лечение данной аномалии позвоночника зависит от типа и степени сакрализации, а также от имеющихся у пациента симптомов. Каждый человек индивидуален, поэтому не существует программы лечения, которая подойдет абсолютно всем. Консервативное лечение боли в пояснице при сакрализации такое же, как и лечение боли в пояснице при других проблемах с позвоночником.
1. Лечебная гимнастика
Лечебная гимнастика помогает укрепить мышцы и улучшить подвижность спины.
Исследование 2015 года показывает, что техника Александера помогает выработать правильную осанку и улучшает нейромышечную координацию. В том же исследовании отмечают, что пилатес может быть более эффективен, чем иные методики, в укреплении мышц поясничной и тазовой областей.
Специально подобранная лечебная гимнастика с упражнениями на укрепление и щадящее растягивание мышц поясницы и таза также является эффективным методом борьбы с болью при сакрализации L5-позвонка. План занятий должен быть составлен лечащим врачом, он же должен контролировать то, насколько правильно Вы выполняете те или иные упражнения. Если вы хотите добавить в программу дополнительные упражнения, не стоит делать этого, предварительно не посоветовавшись со специалистом.
Мы много лет используем для лечения боли в спине гимнастику по системе Ниши. Она позволяет быстро увеличить подвижность позвоночника, проработать глубокие мышцы спины. Гимнастика, выполняемая ежедневно позволяет остановить развитие остеохондроза позвоночника, а на фоне комплексного лечения- уменьшить размер протрузий и грыж диска.
2. Медицинский массаж
Медицинский массаж при боли в пояснице помогает улучшить приток крови к мышцам, способствует их расслаблению и снятию мышечных спазмов.
3. Безнагрузочное вытяжение позвоночника
Безнагрузочное вытяжение позвоночника необходимо использовать в тех случаях, когда, помимо боли в пояснице, у пациента с сакрализацией позвонка L5 наблюдаются дегенерация межпозвонковых дисков, межпозвонковая грыжа и/или искривление позвоночника (сколиоз).
4. Терапия теплом/холодом
Терапию теплом/холодом применяют для снижения боли и снятия мышечных спазмов в пояснице, при этом использовать грелку или пузырь со льдом необходимо не более 10 минут, предварительно обернув их тканью. Это позволит избежать ожога или обморожения.
5. Медикаментозные препараты
К медикаментозным средствам, используемым для лечения боли в пояснице при сакрализации позвоночника, относятся обезболивающие и противовоспалительные препараты. Если при приеме препарата в течение 3 дней боль осталась на таком же уровне, то следует его отменить и обратиться в специализированное лечебное учреждение. Длительный прием медикаментов абсолютно противопоказан, так как побочные действия и осложнения превосходят их положительный эффект в несколько раз.
6. Другие методы
Существует несколько исследований, посвященных другим методам лечения боли при сакрализации позвоночника, которые потенциально могут оказаться эффективными.
Применение локального анестетика в сочетании с радиочастотными технологиями оказалось эффективным в одном описанном случае. Авторы рекомендуют проводить дополнительные исследования по этой технике.
7. Хирургия
В медицинской литературе описано мало случаев хирургического вмешательства при сакрализации позвоночника. Чтобы лучше понимать, в каких ситуациях операция может быть полезной, нужно больше исследований.
Оперативное вмешательство может быть рекомендовано врачом при проблемах с межпозвонковыми дисками или при других аномалиях, ставших результатом сакрализации. Например, сакрализация может вызвать выпячивание диска между четвертым и пятым поясничными позвонками, что приведет к межпозвонковой грыже или дегенерации диска. Это также может вызвать компрессию корешка спинномозгового нерва, сколиоз или ишиас (боль в спине, ягодице и ноге).
Не стоит относиться к хирургии на позвоночнике как к простой процедуре, которая быстро и навсегда избавит Вас от боли в спине. Во всем мире операция рассматривается как метод, к которому прибегают только в крайних случаях, обычно если у пациента наблюдаются выраженные болевые и/или другие симптомы, которые влияют на его повседневную жизнь и работу, а длительное и комплексное консервативное лечение не дало значимых результатов. Операция на позвоночнике несет в себе как общие (тромбоэмболия, реакция на наркоз), так и специфические (утечка спинномозговой жидкости, недержание мочи и кала, парез, паралич) риски. Кроме того, эффект от хирургического вмешательства не всегда долгосрочен, а в некоторых случаях и по разным причинам она может просто не помочь или даже усугубить положение. Поэтому решение об оперативном вмешательстве должно приниматься взвешенно и желательно на основе мнения не одного, а нескольких специалистов.
Прогноз
Сакрализация позвонка L5 — распространенная врожденная аномалия, которая зачастую не вызывает симптомов. Дебаты о том, может ли сакрализация быть причиной боли в пояснице, ведутся с того самого момента, как сакрализация была впервые описана. Если Вы страдаете от боли в пояснице или других симптомов, существует большое количество консервативных и хирургических методов, которые помогут Вам от них избавиться.
Источник
Люмбализация – это врожденный дефект позвоночника, который характеризуется аномальным недоразвитием начального крестцового сегмента (он обозначается как s1). Недоразвитый позвонок не срастается с остальными костными структурами крестца и примыкает к поясничному отделу, получая обозначение l6.
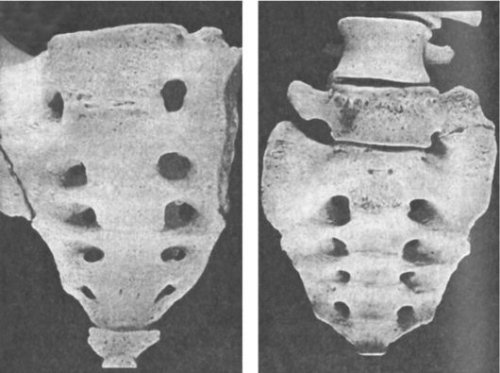
Люмбализация s1 позвонка
Заболевание часто протекает бессимптомно в течение многих лет, а первые клинические проявления диагностируются обычно после сорокалетнего возраста, когда начинаются ранние процессы естественного старения организма и обезвоживание костно-хрящевой ткани. Люмбализацию также называют аномальным развитием (или недоразвитием) крестца, так как в основе патогенетического механизма лежит нарушение сращивания крестцовых позвонков, происходящее в период эмбрионального развития.
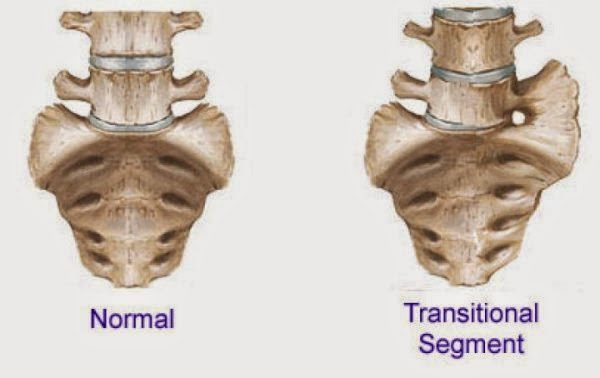
Люмбализация L5 S1
При отсутствии других заболеваний опорно-двигательной системы операционное лечение люмбализации s1 позвонка не требуется. Применение консервативной коррекции показано лишь при выраженном болевом синдроме в поясничной области: в остальных случаях обычно выбирается тактика наблюдения.
Недоразвитие крестца: патогенез люмбализации
Врожденные дефекты позвоночника всегда связаны с нарушением эмбрионального развития, когда происходит формирование и закладка костей и органов нервной системы. Одним из важнейших органов эмбриона является нервная трубка, зачатки которой формируются на 4-5 неделе беременности. В этот период у плода образуются первичные позвонки (их еще называют перепончатыми позвонками), состоящие из тела и невральной дуги. На этом же сроке образуются участки хрящевой ткани, которые к 7-8 неделям гестации постепенно начнут замещаться костными структурами.
Развитие эмбриона
Процесс формирования костной ткани в крестцовом отделе значительно отличается от других позвонков, так как дополнительные точки окостенения в данном сегменте позвоночника появляются лишь на седьмом месяце внутриутробного развития. Всего у зародыша закладывается 12-13 копчиковых и крестцовых позвонков, которые в процессе редукции сращиваются с другими структурами костного скелета, и их число уменьшается до 9-10 (5 крестцовых позвонков и 4-5 копчиковых позвонков). Полное сращение крестцовых позвонков в единый крестец происходит к 17-20 годам, но если процесс нейруляции в стадии эмбрионального развития был нарушен, развиваются различные аномалии и дефекты, одним из которых является люмбализация.
Строение позвоночника – сложная система. Когда один элемент выходит из строя, нагрузка падает на остальные, при этом человек испытывает боль, присутствует ограничение подвижности. Чтобы подробнее понимать, что собой представляет то или иное заболевание опорно-двигательного аппарата, стоит изучать не только клинические проявления, но и анатомию. В статье по ссылке изложена подробная информация об анатомии крестцовых позвонков, элементах и функциях крестца.
Причины люмбализации s1 позвонка
До сих специалисты не могут точно назвать причины данной патологии, но ведущая роль в аномалиях подобного рода отводится воздействию внешних и внутренних негативных факторов во время внутриутробного роста. Особенно опасным в этом плане является первый триместр, когда происходит закладка важнейших органов, необходимых для осуществления жизнедеятельности: нервной трубки (из нее впоследствии формируется головной и спинной мозг), сердца, дыхательных путей, органов пищеварения и выделения.
Наиболее значимыми факторами, способными повлиять на развитие позвоночника у плода, врачи называют:
- нестабильность гормонального фона матери на фоне ожирения, сахарного диабета, гипо- и гипертиреоза и других эндокринологических патологий;
- возраст женщины старше 35 лет (ранее этот показатель равнялся 40 годам);

После 35 лет возрастает риск патологий у плода
- пагубные привычки матери (злоупотребление алкоголем, курение во время беременности);
- инфицирование плода через кровеносные сосуды плаценты или амниотические воды;
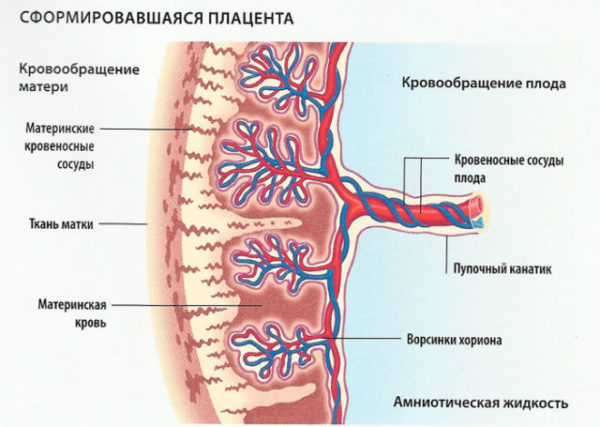
Плацентарное кровообращение плода
- хронические стрессы, сильные эмоциональные потрясения в первой половине беременности;
- длительное использование оральных контрацептивов или гормональных противозачаточных средств перед наступлением беременности;

Долгий прием оральных контрацептивов может обернуться беременностью с патологиями плода, в том числе люмбализацией
- прием сильнодействующих препаратов, обладающих эмбриотоксическим действием и проникающих через гематоплацентарный барьер, в первом триместре беременности.
Роль наследственного фактора в развития люмбализации пока не определена, так как отсутствуют достоверные данные о количестве пациентов с данной патологией позвоночника. Это связано с тем, что при костной и хрящевой форме люмбализации больные, как правило, не чувствуют болезненных ощущений и какого-либо дискомфорта в области поясницы, поэтому не обращаются к врачам для прохождения необходимой диагностики. Несмотря на это, ортопеды и вертебрологи не исключают значимость генетического фактора и возможность наследования люмбализации от родителей или ближайших кровных родственников.

Не исключено, что люмбализация может передаваться по наследству
Обратите внимание! По разным данным, количество пациентов с диагнозом «люмбализация s1 позвонка» составляет от 1,7% до 5,1%. За медицинской помощью больные с выраженными болевыми синдромами, связанными с отделением начального сегмента крестцового отдела, впервые обращаются обычно в возрасте 18-22 лет.
Чем опасно аномальное развитие крестца?
В большинстве случаев пациенты с четырьмя крестцовыми и шестью поясничными позвонками не замечают каких-либо патологий и не предъявляют никаких жалоб, поэтому при случайном выявлении люмбализации не придают должного значения лечению и необходимому режиму. Такой подход опасен высоким риском развития осложнений, например, остеохондроза, кифоза, сколиоза, спондилеза и других заболеваний, в основе которых лежит деформация анатомических структур позвоночника.
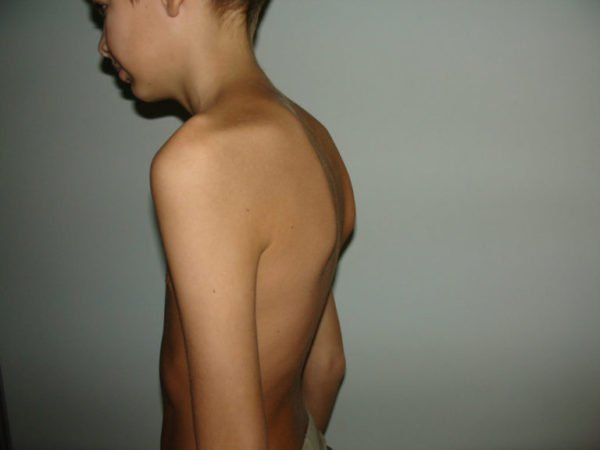
Одно из возможных осложнений — сколиоз
Почти у 60% больных с люмбализацией отмечается выраженное искривление позвоночника, которое становится заметным еще в раннем возрасте и диагностируется при прохождении обязательной медицинской комиссии перед поступлением в дошкольное образовательное учреждение.
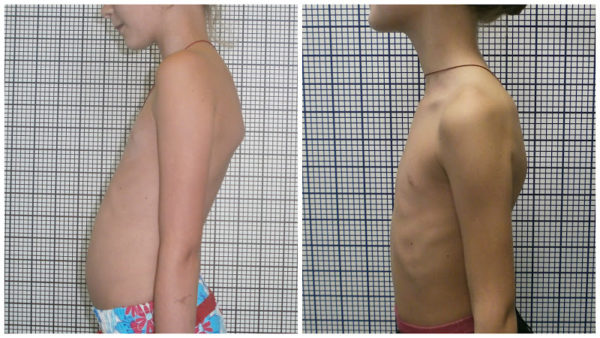
Выраженное искривление позвоночника
Если на данном этапе не предпринимать никаких действий для коррекции патологии, в будущем у ребенка возможно развитие тяжелых форм сутулости, связанных со смещением и деформацией центральной оси позвоночной трубки. С возрастом будут прогрессировать и другие отклонения, связанные с недоразвитием крестца, например:
- смещение замыкающего позвонка l6 во время интенсивных физических нагрузок, например, поднятия тяжестей;
- отклонение крестца назад и нарушение центра тяжести (влияет на осанку, тонус брюшных мышц и функционирование органов малого таза);
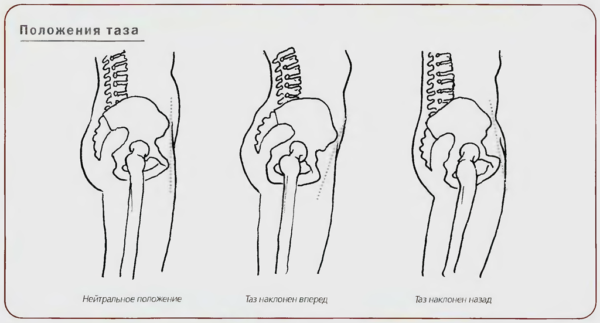
Положения таза в норме и патологические
- ухудшение кровообращения и изменение структурных особенностей паравертебральных мягких тканей в области пораженного сегмента позвоночника;
- развитие корешкового синдрома (радикулопатии).
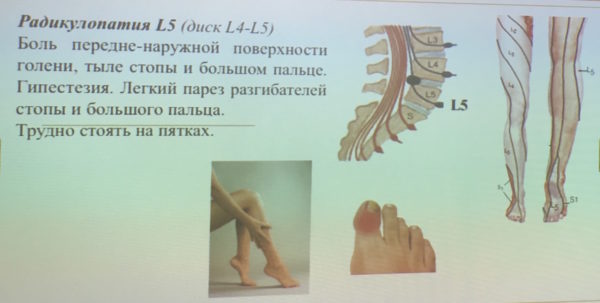
Радикулопатия
Корешковый синдром представляет собой комплекс болевых и неврологических симптомов, возникающих в результате сдавливания и ущемления нервных окончаний спинномозговых нервов. Больной при этом чувствует острую боль (люмбаго), которая может принимать хроническое течение и длиться несколько месяцев и даже лет, характеризуясь чередованием ремиссий и рецидивов.
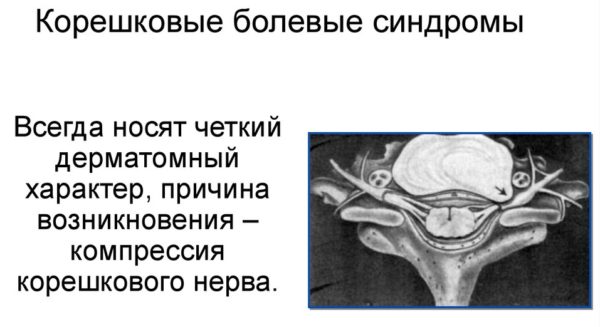
Корешковые болевые синдромы
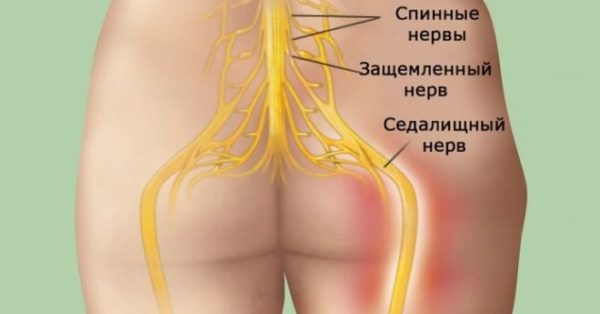
У пациентов с люмбализацией первого крестцового позвонка нередко диагностируется и седалищный синдром, вызванный компрессией самого крупного и толстого нерва в организме человека (седалищного), который проходит через копчик и крестец, полость малого таза и обе конечности. Боли, вызванные сдавливанием седалищного нерва, называются люмбоишиалгией.

Защемление седалищного нерва
Важно! Выраженная люмбалгия и люмбоишиалгия (люмбаго с ишиасом) могут стать причиной временного ограничения трудоспособности человека, а также способности к передвижению и выполнению действий по самообслуживанию. Если данные патологии развиваются на фоне люмбализации позвонка на уровне s1, следует своевременно принимать меры для коррекции первопричины и связанных с ней осложнений (деформация позвонков и межпозвоночных дисков, смещение позвонков, отек и воспаление мягких тканей, воспаление нервных корешков).
Классификация
Существует несколько типов классификация люмбализации, но наиболее распространенным является деление по степени отделения первого крестцового позвонка.
Классификация по степени отделения s1 позвонка
| Форма | Что это такое? |
|---|---|
| Полная. | Позвонок s1 становится частью поясничного отдела, удлиняя его. Связь с крестцом отсутствует. |
| Частичная. | Позвонок s1 отделяется от анатомического расположения крестца не полностью, но при этом теряет с ними связь и взаимодействие. Это наиболее тяжелая форма люмбализации, при которой у взрослых пациентов наблюдается ограниченность движений в пояснице, а по краям выступающих отростков позвонков разрастаются костные наросты в виде шипов или крючьев. |


