Лимфангиолейомиоматоз легких лечение народными средствами
Этиология (причины)
Спорадическим ЛАМ практически всегда болеют женщины. Лишь несколько случаев заболевания было выявлено среди мужчин. Первый из них был обнаружен у мужчины с туберозным склерозом, зарегистрированным в 2000 году в клинике Майо, командой врачей во главе с Генри Тазеларом.
Пролиферации гладких мышц, которые происходят в ЛАМ, часто наблюдаются у пациентов с туберозным склерозом (ТСК-ЛАМ), что показывает наличие клонов гладких мышц при почечной ангиомиолипоме у этих пациентов. Таким образом, считается, что они представляют собой метастаз этой «доброкачественной» опухоли. Отмечается явное преобладание женского пола среди больных ТСК-ЛАМ. ЛАМ болеют практически исключительно женщины. Средний возраст появления первых симптомов 34 года. Первые симптомы болезни могут появиться до изменений на рентгенограмме или функционального исследования лёгких; пока функциональные методы не покажут изменений болезнь сложно диагностировать. Часто существует значительная задержка между появлением первых симптомов и постановкой правильного диагноза.
Первые симптомы ЛАМ, как правило, начинаются с одышки при физической нагрузке и рецидивирующего пневмоторакса. В течении болезни может быть непродуктивный кашель, кровохарканье, лимфатический плевральный выпот или лимфатический асцит. Обструкция лёгочных венул вызывает застой в кровеносных сосудах и кровохарканье, лимфатическая обструкция приводит к хилотораксу и хилёзному асциту. Клиническое течение болезни у пациентов с ЛАМ имеет существенные различия. Болезнь, как полагают, медленно прогрессирует, что приводит к дыхательной недостаточности и смерти. 10-летняя выживаемость от начала болезни и появления первых симптомов составляет 49%, хотя сообщались цифры в диапазоне от 8.5-летней выживаемости вероятностью в 38% до 10-летней – 79%. Различия в выживаемости могут быть связаны с улучшением диагностики, особенно с применением КТ высокого разрешения, и это вовсе не означает, что прогрессирование болезни существенно изменилось.
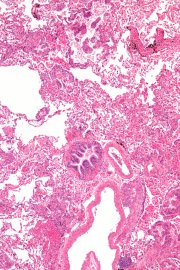
Диагностика лёгких бессимптомных форм также может внести свой вклад в больший процент выживаемости. Спирометрия у пациентов с ЛАМ показала наличие хронической обструкции дыхательных путей с увеличением объёма лёгких и снижением диффузии CO2. Межузловая радиологическая картина по результатам спирометрии у молодой женщины позволяет сузить круг дифференциальной диагностики некоторых форм эмфиземы, гистиоцитоза Лангерганса и саркоидоза. Информация, предоставленная HRCT имеет важное значение для дифференциации ЛАМ от этих заболеваний.
Многочисленные схемы лечения были описаны для лечения ЛАМ. В свете сообщений о клиническом обострении болезни во время беременности и использования экзогенных эстрогенов, многие врачи стали применять терапевтические способы снижения гормонов. Антиэстрогенная терапия, впервые использованная в начале 1980-х годов, состояла из хирургической кастрации или овариэктомии, назначении тамоксифена, прогестерона и гонадотропин-рилизинг гормона или агонистов лютеинизирующего гормона-рилизинг гормона. Некоторые исследования показали благотворное влияние антиэстрогенов в гормональной терапии ЛАМ, но тщательные изучения некоторых из этих исследований показывают, что лечение улучшило исход хилоторакса или хилёзного асцита, в то время как поражение лёгких оставалось прежним и не давало видимой положительной динамики, но в то же время и не прогрессировало. Несмотря на то, что трансплантация лёгких стала доступной для пациентов с плохим ответом на лекарственную терапию, всё же данную операцию необходимо производить с большой осторожностью и по крайней необходимости.
На самом деле, кастрация не даёт явного положительного влияния на течение болезни, а также не демонстрирует отдалённые последствия, особенно в послеоперационном периоде трансплантации легких, а наоборот способствует раннему разрушению костной структуры.
В большинстве случаев хилоторакс должен лечиться консервативно. Хилоторакс обычно появляется на ранних стадиях заболевания, когда общее состояние пациента удовлетворительное. Досрочное использование хирургических вмешательств, таких как плевральная пункция, плевродез или плеврэктомия следует избегать, так как эти процедуры могут снизить возможность дальнейшей трансплантации лёгких. Лечение включает в себя тамоксифен, прогестерон и, в некоторых случаях, диета с низким содержанием жиров.
Когда состояние пациента резко ухудшается, двусторонняя трансплантация лёгких является наилучшим методом лечения. Показаниями для трансплантации являются: прогрессия болезни, несмотря на проводимое лечение, снижение соотношения – объем форсированного выдоха за 1 секунду (ОФВ1) / форсированная жизненная емкость менее 50%. Общей ёмкости лёгких более чем на 130% и ОФВ1 менее 30%. В самой большой публикации по трансплантации лёгких у пациентов с ЛАМ, средний ОФВ1 во время оценки для проведения операции составляла 24%.
Общими послеоперационными осложнениями после проведения трансплантации являются: бактериальные, вирусные и грибковые инфекции; острого и хронического отторжения. Осложнениями специфичными для ЛАМ являются: пневмоторакс своего лёгкого после односторонней трансплантации лёгких, хилоторакс, повторный ЛАМ и осложнения со стороны органов брюшной полости.
Клиническая картина
ЛАМ болеют преимущественно женщины. Средний возраст появления первых симптомов 34 года. Первые симптомы болезни могут появиться до изменений на рентгенограмме или функционального исследования лёгких; пока функциональные методы не покажут изменений болезнь сложно диагностировать. Часто существует значительная задержка между появлением первых симптомов и постановкой правильного диагноза.
Первые симптомы ЛАМ, как правило, начинаются с одышки при физической нагрузке и рецидивирующего пневмоторакса. В течении болезни может быть непродуктивный кашель, кровохарканье, лимфатический плевральный выпот или лимфатический асцит. Обструкция лёгочных венул вызывает застой в кровеносных сосудах и кровохарканье, лимфатическая обструкция приводит к хилотораксу и хилёзному асциту. Клиническое течение болезни у пациентов с ЛАМ имеет существенные различия. Болезнь, как полагают, медленно прогрессирует, что приводит к дыхательной недостаточности и смерти. 10-летняя выживаемость от начала болезни и появления первых симптомов составляет 49%, хотя сообщались цифры в диапазоне от 8.5-летней выживаемости вероятностью в 38% до 10-летней – 79%. Различия в выживаемости могут быть связаны с улучшением диагностики, особенно с применением КТ высокого разрешения, и это вовсе не означает, что прогрессирование болезни существенно изменилось.
Диагностика лёгких бессимптомных форм также может внести свой вклад в больший процент выживаемости. Новые информационные данные рассказывают о некоторых пациентах с ЛАМ, которые прожили 20 лет и более. Исследования по ЛАМ значительно возросли с 1995 года, и каждый год есть улучшения в поиске новых схем лечения болезни.
Спирометрия у пациентов с ЛАМ показала наличие хронической обструкции дыхательных путей с увеличением объёма лёгких и снижением диффузии CO2. Межузловая радиологическая картина по результатам спирометрии у молодой женщины позволяет сузить круг дифференциальной диагностики некоторых форм эмфиземы, гистиоцитоза Лангерганса и саркоидоза. Информация, предоставленная HRCT имеет важное значение для дифференциации ЛАМ от этих заболеваний.
Сосудистый эндотелиальный фактор роста D повышается в сыворотке пациентов с ЛАМ. Типичные кистозные изменения на КТ высокого разрешения и уровень в сыворотке крови сосудистого эндотелиального фактора роста D более 800 пг / мл считаются диагностически значимыми для ЛАМ.
Для постановки диагноза некоторым пациентам может потребоваться биопсия. Видеоассистированная торакоскопическая биопсия является наиболее достоверным и широко используемым методом, но также очень эффективно использование трансбронхиальной биопсии. В некоторых случаях диагноз ЛАМ можно с уверенностью поставить на основании клинической картины (без биопсии) у пациентов с типичными кистозными изменениями на КТ высокого разрешения и обнаружения туберозного склероза, ангиомоилипомы или хилоторакса.
Многочисленные схемы лечения были описаны для лечения ЛАМ. В свете сообщений о клиническом обострении болезни во время беременности и использования экзогенных эстрогенов, многие врачи стали применять терапевтические способы снижения гормонов. Антиэстрогенная терапия, впервые использованная в начале 1980-х годов, состояла из хирургической кастрации или овариэктомии, назначении тамоксифена, прогестерона и гонадотропин-рилизинг гормона или агонистов лютеинизирующего гормона-рилизинг гормона. Некоторые исследования показали благотворное влияние антиэстрогенов в гормональной терапии ЛАМ, но тщательные изучения некоторых из этих исследований показывают, что лечение улучшило исход хилоторакса или хилёзного асцита, в то время как поражение лёгких оставалось прежним и не давало видимой положительной динамики, но в то же время и не прогрессировало. Несмотря на то, что трансплантация лёгких стала доступной для пациентов с плохим ответом на лекарственную терапию, всё же данную операцию необходимо производить с большой осторожностью и по крайней необходимости.
На самом деле, кастрация не даёт явного положительного влияния на течение болезни, а также не демонстрирует отдалённые последствия, особенно в послеоперационном периоде трансплантации легких, а наоборот способствует раннему разрушению костной структуры.
В большинстве случаев хилоторакс должен лечиться консервативно. Хилоторакс обычно появляется на ранних стадиях заболевания, когда общее состояние пациента удовлетворительное. Досрочное использование хирургических вмешательств, таких как плевральная пункция, плевродез или плеврэктомия следует избегать, так как эти процедуры могут снизить возможность дальнейшей трансплантации лёгких. Лечение включает в себя тамоксифен, прогестерон и, в некоторых случаях, диета с низким содержанием жиров.
Когда состояние пациента резко ухудшается, двусторонняя трансплантация лёгких является наилучшим методом лечения. Показаниями для трансплантации являются: прогрессия болезни, несмотря на проводимое лечение, снижение соотношения – объем форсированного выдоха за 1 секунду (ОФВ1) / форсированная жизненная емкость менее 50%. Общей ёмкости лёгких более чем на 130% и ОФВ1 менее 30%. В самой большой публикации по трансплантации лёгких у пациентов с ЛАМ, средний ОФВ1 во время оценки для проведения операции составляла 24%.
Общими послеоперационными осложнениями после проведения трансплантации являются: бактериальные, вирусные и грибковые инфекции; острого и хронического отторжения. Осложнениями специфичными для ЛАМ являются: пневмоторакс своего лёгкого после односторонней трансплантации лёгких, хилоторакс, повторный ЛАМ и осложнения со стороны органов брюшной полости.
Прогноз
Точные данные о выживаемости трудно собрать, так как ЛАМ часто диагностируется как астма или другие более распространенные заболевания и не может быть правильно определён, пока не достигнет развёрнутой клиники. Всесторонние исследования всех известных британских пациентов обнаружили, что из 21 пациента с ЛАМ, наблюдавшихся в течение 15 и более лет, 18 были ещё живы, и 11 из 12 пациентов, течение болезни у которых наблюдались в течение 20 и более лет были живы, однако многие из них вышли на инвалидность по дыхательной недостаточности.
Осложнения
• Ухудшение легочной недостаточности
• Пневмоторакс, вторичный по отношению к разрыву кисты в плевральную полость
• хилезный плевральный выпот
Лечение
Наличие ЛАМ у женщин детородного возраста предполагает, что гормональная стимуляция играет определенную роль в процессе развития болезни, на этой основе разработано несколько подходов к лечению, основанных на уменьшении эффекта эстрогенов.
В той или иной ситуации для лечения назначается:
• прогестерон
• удаление яичников
• тамоксифен
• агонисты гонадотропин-рилизинг гормона (ГнРГ)
• терапия андрогенами
Не один из этих методов не доказал своей 100% эффективности и каждый из них имеет свои побочные эффекты. Существует ряд фактов, которые подтверждают то, что тамоксифен может ухудшить течение ЛАМ у некоторых пациентов.
Когда функция лёгких снижается до состояния, при котором оксигенация становится неадекватной потребностям организма, рассматривается вопрос о трансплантации лёгких. После трансплантации лёгких состояние пациентов с ЛАМ оценивается по таблицам Каплана-Мейера (кривым выживания), как и других больных после трансплантации лёгких. Хотя, как сообщается по некоторым данным, ЛАМ повторяется в пересаженных легких, не было зарегистрировано ни одного случая отторжения трансплантата или смерти из-за рецидива ЛАМ..
Недавно сообщалось об одном случае положительного ответа при лечении доксициклином. Тем не менее, эта терапия не была подтверждена клиническими испытаниями.
Сиролимус недавно был испытан для лечении ЛАМ. Суд Миля (Международный Многоцентровой суд Сиромиля по эффективности в лечении ЛАМ) провёл рандомизированное, двойное слепое и плацебо-контролируемое исследования. Первичным пунктом исследования была скорость изменения функции легких в течение одного года после лечения. В общей сложности в исследовании участвовали 89 пациентов из 13 городов Соединенных Штатов, Японии и Канады. Чтобы участвовать в исследовании, пациенты должны иметь определённую стадию ЛАМ и нарушение функции лёгких. В целом, в исследовании приняли участие пациенты с умеренно тяжёлым течением ЛАМ и функцией лёгких около 50% от должной. Пациенты получали сиролимус или плацебо в течение одного года и эффект от лечения оценивался спустя один год. Анализ данных показал, что сиролимус стабилизирует функцию лёгких, улучшает некоторые показатели качества жизни и трудоспособности и снижает уровень сосудистого эндотелиального фактора роста D (VEGF-D) у пациентов с ЛАМ. Побочные эффекты чаще наблюдались в группе пациентов, принимающих сиролимус, но серьезные побочные эффекты были равномерно распределены между группами. Положительный эффект сиролимуса ослабевал после отмены приёма препарата и снижение функции лёгких возобновлялось. Вывод исследования заключался в том, что сиролимус может рассматриваться как препарат для лечения умеренно тяжёлого ЛАМ. Необходимы дополнительные исследования для определения рисков и преимуществ в лечении пациентов с более лёгкими формами заболевания и тех, кто принимает препарат более одного года.
Источник
Что такое лимфангиолейомиоматоз?
Лимфангиолейомиоматоз (ЛАМ) — это редкое прогрессирующее мультисистемное расстройство, которое преимущественно поражает женщин детородного возраста. Встречается у женщин с туберозным склерозом, а также у женщин, у которых нет этого наследственного генетического заболевания. ЛАМ характеризуется распространением и неконтролируемым ростом (пролиферацией) специализированных клеток (клеток ЛАМ, подобных гладким мышцам) в определенных органах тела, особенно легких, почках и лимфатических узлах.
Общие симптомы, связанные с лимфангиолейомиоматозом, включают кашель и/или затрудненное дыхание (одышку), особенно после периодов физической нагрузки. Пострадавшие могут также испытывать осложнения, включая коллапс легкого или скопление жидкости вокруг легких (выпот в плевральной полости). Нарушение является прогрессирующим и, в некоторых случаях, может привести к хронической дыхательной недостаточности.
Признаки и симптомы

Симптомы лимфангиолейомиоматоза варьируются от случая к случаю. Конкретные симптомы зависят от того, на какие органы воздействуют клетки ЛАМ. В большинстве случаев начальные симптомы связаны с легкими и включают одышку, особенно при физической нагрузке. Пострадавшие могут также испытывать эпизоды боли в груди, кашля, хрипов и кашля с небольшим количеством крови (кровохарканье).
Некоторые люди могут испытывать накопление жидкости (например, хилуса) в грудной полости вокруг легких (плевральный выпот). Хилус — это насыщенная жиром мутная жидкость, которая поглощается во время пищеварения лимфатическими сосудами, расположенными вокруг кишечника. Хилус обычно протекает через лимфатические сосуды в верхнюю часть грудной клетки (грудной проток) и затем откладывается в вены, где он смешивается с кровью. У некоторых людей с ЛАМ лимфатические сосуды могут разорваться или стать заблокированными (закупоренными), что приводит к накоплению хилуса в грудной полости (хилотораксу). В некоторых случаях хилус может накапливаться в брюшной полости, вызывая вздутие живота, состояние, которое называется хилусный асцит. Вовлечение осевых лимфатических узлов может также привести к образованию лимфангиолейомиом, лимфатических структур, заполненных хилусом, внутри грудной клетки и живота.
У некоторых людей с ЛАМ может возникнуть коллапс легкого, не связанный с травмой (спонтанный пневмоторакс). Симптомы коллапса легкого могут включать:
- внезапную, острую боль в груди;
- затрудненное, учащенное дыхание (тахипноэ);
- учащенное сердцебиение (тахикардия);
- низкое кровяное давление (гипотония);
- обильное потоотделение;
- головокружение.
У некоторых больных коллапс легкого может повториться.
Приблизительно у 50 процентов людей с лимфангиолейомиоматозом развиваются ангиомиолипомы, которые представляют собой доброкачественные опухоли, состоящие из жира, кровеносных сосудов и клеток, похожих на гладкие мышцы. Эти опухоли поражают почки или живот и часто не вызывают симптомов (бессимптомны). В некоторых случаях они могут вызвать боль в боку, кровь в моче (гематурия) или кровотечение в живот (кровоизлияние в брюшную полость).
Симптомы лимфангиолейомиоматоза могут прогрессивно усиливаться по мере продолжения пролиферации клеток ЛАМ, что в итоге приводит к хронической опасной для жизни дыхательной недостаточности. Симптомы ЛАМ часто ухудшаются во время беременности. Многие случаи ЛАМ связаны с остеопорозом, состоянием, характеризующимся прогрессирующим истончением костей.
Причины и факторы риска
Точная причина лимфангиолейомиоматоза не известна. Поскольку заболевание встречается почти исключительно у женщин репродуктивного возраста, возможно, существует связь между женскими гормонами (т. е. эстрогеном и прогестероном) и ЛАМ.
Некоторые ученные изучают связь между редким генетическим заболеванием, известным как комплекс туберозного склероза (КТС) и ЛАМ. Приблизительно у 30 процентов женщин с КТС имеются признаки легочного лимфангиолейомиоматоза, что позволяет предположить, что эти нарушения могут иметь общую причину или происхождение. Комплекс туберозного склероза вызывается мутациями в одном из двух генов, известных как ген TSC1 или ген TSC2.
Недавно исследования показали, что у некоторых людей с ЛАМ, у которых нет КТС, есть соматические мутации (например, мутации, которые возникают в периферических тканях после зачатия) в гене TSC2. Эти мутации не были обнаружены ни в крови, ни в нормальных клетках легких, ни в нормальных клетках почек пораженных людей. Эти данные предполагают, что мутации TSC генов являются причиной ЛАМ даже у женщин, у которых нет наследственного расстройства КТС.
Симптомы, связанные с лимфангиолейомиоматозом, возникают из-за распространения и накопления (пролиферации) клеток ЛАМ в различных органах организма, особенно в легких. Это ненормальное распространение приводит к образованию кист, а также обструкции пораженных дыхательных путей, кровеносных сосудов и лимфатических сосудов. Инфильтрация легких клетками ЛАМ может привести к прогрессирующим затруднениям дыхания, коллапсу легких и вмешательству в способность легких доставлять кислород к остальной части тела.
Обструкция кровеносных сосудов может привести к кровотечению в легких (легочное кровотечение) и кашлю с кровью (кровохарканье). Обструкция лимфатических сосудов может привести к хилезным выпотам и асциту. Лимфатические сосуды являются частью лимфатической системы, кровеносной сети сосудов, протоков и узлов, которые фильтруют и распределяют лимфатические и кровяные клетки по всему организму. Лимфа — это жидкость, которая циркулирует через тело, очищая и укрепляя ткани. После выполнения своих функций лимфа отводится через лимфатическую систему.
Затронутые группы населения
ЛАМ является редким заболеванием, которое преимущественно поражает женщин детородного возраста. Средний возраст пострадавших на момент появления симптомов составляет 33 года. В медицинской литературе было зарегистрировано более 400 случаев в Соединенных Штатах с тех пор, как д-р фон Стоссел впервые описал это расстройство в 1937 году. По некоторым оценкам, более 1000 женщин только в Соединенных Штатах Штаты могут иметь ЛАМ. Многие исследователи считают, что расстройство недостаточно диагностировано, что затрудняет определение его истинной частоты в общей популяции. Ассоциация по туберкулезному склерозу рекомендует проводить скрининг женщин с туберкулезным склерозом по крайней мере один раз по достижении зрелости.
Связанные расстройства
Симптомы следующих расстройств могут быть похожи на симптомы ЛАМ. Сравнения могут быть полезны для дифференциальной диагностики:
Есть несколько обструктивных заболеваний легких, которые могут вызывать симптомы, похожие на ЛАМ. Однако эти заболевания, такие как эмфизема, астма и хронический обструктивный бронхит, могут быть исключены с помощью лабораторных исследований и рентгенографических исследований.
- Туберозный склероз является редким генетическим мультисистемным заболеванием, которое обычно проявляется вскоре после рождения, но может проявляться во взрослом возрасте. Нарушение может характеризоваться эпизодами неконтролируемой электрической активности в мозге (эпилепсия); умственной отсталостью; отличительными кожными нарушениями; и доброкачественными (нераковыми) опухолеподобными узелками (гамартомами) головного мозга, определенных областей глаз (например, сетчатки), сердца, почек, легких или других тканей или органов. Кроме того, у многих пораженных людей могут быть подобные кисте образования в определенных скелетных областях, особенно в костях пальцев рук и ног (фалангах). Характерные поражения кожи включают резко очерченные участки пониженной окраски кожи (гипопигментация), которые могут развиваться в младенческом возрасте, и относительно небольшие красноватые узелки, которые могут появляться на щеках и носу, начиная примерно с четырех лет. Эти красноватые поражения в конечном итоге увеличиваются, смешиваются (сливаются) и образуют бородавчатый вид (сальные аденомы). Также могут развиваться дополнительные кожные поражения, в том числе плоские, «кофейного» цвета участки повышенной пигментации кожи; доброкачественные, фиброзные узелки (фибромы), возникающие вокруг или под ногтями; или грубые, приподнятые, «неровные» поражения (шагрени) на нижней части спины. Приблизительно у 30 процентов людей с туберозным склерозом развивается легочный лимфангиолейомиоматоз. Туберозный склероз возникает в результате изменений (мутаций) в гене или генах, которые могут возникать спонтанно (спорадически) по неизвестным причинам или наследоваться как аутосомно-доминантный признак. Большинство случаев представляют новые (спорадические) генные мутации без семейного анамнеза заболевания.
- Гистиоцитоз из клеток Лангерганса (ГКЛ) представляет собой редкий спектр нарушений, характеризующихся перепроизводством (пролиферацией) и накоплением специфического типа лейкоцитов (гистиоцитов) в различных тканях и органах организма. Появление ГКЛ в легких может иметь сходство с ЛАМ при компьютерной томографии.
Диагностика
Диагноз лимфангиолейомиоматоза может быть подтвержден тщательной клинической оценкой, которая включает в себя подробную историю болезни и различные специализированные тесты, включая рентгенологические исследования, тесты на функцию легких и/или хирургическое удаление и микроскопическое исследование пораженной ткани (биопсии). Приблизительно у 80 процентов людей с ЛАМ КТ-исследования выявляют кисты в легких или вокруг одного или обоих легких (выпот в плевральной полости). КТ-исследования живота могут выявить ангиомиолипомы или лимфангиолейомиомы, которые подтверждают диагноз ЛАМ.
Хирургическая биопсия открытого легкого является одним из окончательных способов подтверждения диагноза ЛАМ. Эти образцы ткани биопсии подтверждают присутствие в них клеток ЛАМ.
Стандартные методы лечения
Лечение лимфангиолейомиоматоза направлено на конкретные симптомы, которые проявляются у каждого человека. Накопление жидкости в легких (плевральный выпот) может быть дренировано с помощью хирургически имплантированного шунта или трубки. Хирургическое введение стерильного ирританта (например, оксициклина антибиотиков) в пространство, окружающее легкие, может помочь свести легкие к грудной стенке и уменьшить накопление жидкости вокруг легких. Препараты, которые временно расширяют бронхи (бронходилататоры), могут помочь в некоторых случаях облегчить проблемы с дыханием (симптомы, похожие на астму). При необходимости следует вводить дополнительный кислород.
Рапамицин (Сиролимус) был одобрен для лечения лимфангиолейомиоматоза (ЛАМ), редкого прогрессирующего заболевания легких, которое в основном поражает женщин детородного возраста. Рапамицин производится компанией Wyeth Pharmaceuticals, Inc., дочерней компанией Pfizer, Inc.
Поскольку ЛАМ чаще всего встречается у молодых женщин детородного возраста, исследователи предполагают, что женские гормоны, такие как эстрогены, играют роль в развитии расстройства. Связь между ЛАМ и женскими гормонами не была доказана. Тем не менее, многие врачи исследовали использование агентов, которые снижают выработку или воздействие эстрогена в организме. Результаты сильно различались среди людей. Такие агенты могут включать медроксипрогестерона ацетат. Некоторые больные испытывали симптоматическое улучшение во время приема этого лекарства, особенно те, у которых рецидивировал хилоторакс, но регулярное использование не рекомендуется из-за значительных побочных эффектов. Эстрогенсодержащие препараты и пищевые добавки следует прекратить принимать пациентам с ЛАМ.
Заместительная диета может быть или не быть полезной для некоторых женщин с хилотораксом, связанным с ЛАМ. Хирургическое удаление брюшных ангиомиолипом может быть необходимо в тех случаях, когда эти образования вызывают кровотечение и боль. Первоначальная рекомендация — эмболизировать ангиомиолипому, что может привести к некрозу поражения.
У людей с тяжелыми случаями лимфангиолейомиоматоза трансплантация легкого может рассматриваться как последнее средство. Другое лечение симптоматическое и поддерживающее.
Из-за частой ассоциации ЛАМ с остеопорозом, пострадавшие должны пройти анализ минеральной плотности кости. Любую потерю минеральной плотности кости следует лечить витамином D, добавками кальция и бисфосфонатами.
Прогноз
Более ранние сообщения указывали на мрачный прогноз лимфангиолейомиоматоза с прогрессирующей дыхательной недостаточностью и смертью в течение 10 лет после постановки диагноза. Недавние сообщения, однако, более благоприятны: 71% пострадавших пациентов живы более 10 лет. Статистические данные могут улучшаться по мере того, как пациентам ставится более ранний диагноз или с более доброкачественным заболеванием.
Источник

