Лечение народными средствами миелопатия
Видео
Миелопатия является собирательным термином, обозначающим любое повреждение спинного мозга имеющее различный генез. Например, миелопатия может быть канцероматозная (связана с дегенерацией спинного мозга, связанная с раковым процессом) компрессионная (вследствие давления на спинной мозг гематомы или тканей), радиационная миелопатия (происходит разрушение спинного мозга от воздействия ионизирующего излучения – к примеру, при лучевой терапии). Когда причиной повреждения спинного мозга являются заболевания, то миелопатия носит название этого заболевания – например диабетическая миелопатия.
 Миелопатия может быть вызвана травмой спинного мозга (перелом или вывих позвонков), грыжей межпозвоночного диска (межпозвонковый диск оказывает компрессионное воздействие на спинной мозг), остеоартрозом позвоночника (спондилез) или объемными поражениями, такими как опухоли. Миелопатия также может быть клиническим проявлением инфекционных или воспалительных процессов, а также нарушений кровообращения в сосудах спинного мозга о (спинальный инсульт). Синдром, который является результатом компрессии спинного мозга с одной стороны спинного мозга на уровне 10 грудного позвонка и сопровождающийся спастическим парезом на стороне повреждения спинного мозга и потерей проприорецепции и болевой и температурной чувствительности на противоположной стороне – называется Броун-Секаровским синдромом и тоже считается разновидностью миелопатии. Причинами миелопатии могут быть также вирусы, иммунные реакции, недостаточность кровообращения в сосудах спинного мозга. Кроме того миелопатия может развиться вследствие демиелинизации (потери нервным волокном защитной оболочки) или как реактивное осложнение на такие прививки как оспа, корь, ветрянка.
Миелопатия может быть вызвана травмой спинного мозга (перелом или вывих позвонков), грыжей межпозвоночного диска (межпозвонковый диск оказывает компрессионное воздействие на спинной мозг), остеоартрозом позвоночника (спондилез) или объемными поражениями, такими как опухоли. Миелопатия также может быть клиническим проявлением инфекционных или воспалительных процессов, а также нарушений кровообращения в сосудах спинного мозга о (спинальный инсульт). Синдром, который является результатом компрессии спинного мозга с одной стороны спинного мозга на уровне 10 грудного позвонка и сопровождающийся спастическим парезом на стороне повреждения спинного мозга и потерей проприорецепции и болевой и температурной чувствительности на противоположной стороне – называется Броун-Секаровским синдромом и тоже считается разновидностью миелопатии. Причинами миелопатии могут быть также вирусы, иммунные реакции, недостаточность кровообращения в сосудах спинного мозга. Кроме того миелопатия может развиться вследствие демиелинизации (потери нервным волокном защитной оболочки) или как реактивное осложнение на такие прививки как оспа, корь, ветрянка.
Факторы риска
Миелопатия вследствие травмы или заболевания может произойти в любом возрасте как у мужчин, так и у женщин. Степень нарушения функций зависит от уровня поражения спинного мозга.
Чаще всего первичные опухоли спинного мозга встречаются у людей в возрасте от 30 до 50 лет.
Травмы спинного мозга чаще встречаются у мужчин в возрасте от 15 до 35 лет.
Шейная спондилогенная миелопатия является наиболее распространенным повреждением спинного мозга в лиц в возрасте 55 лет и старше. Повышенный риск развития шейной спондилогенной миелопатии имеют люди, которые подвержены повторяющимся травмам – работа связана с переносом тяжестей или занятия такими видами спорта, как гимнастика. Пациенты с наличием сосудистых заболеваний подвержены большему риску закупорки спинальных артерий. Также у пациентов с рассеянным склерозом возможно развитие симптомов миелопатии.
Заболеваемость: Точной информации о частоте миелопатии на сегодняшний день нет. Тем не менее, информация о некоторых распространенных причинах миелопатии существует. К примеру, в США происходит от 12 до 15 000 травм спинного мозга ежегодно. Считается, что у 5% – 10% пациентов с раком велика вероятность роста опухолей в эпидуральное пространство, что приводит к более 25000 случаям миелопатии в год, из них 60% будет возникать в грудном отделе позвоночника, и 30% в пояснично-крестцовом отделе позвоночника.
Распространенность шейной спондилогенной миелопатии составляет 50% среди мужчин и 33% женщин в возрасте старше 60 лет.
Различные опухоли могут привести к компрессии спинного мозга, но первичные опухоли спинного мозга встречаются достаточно редко.
Симптомы и диагностика
История болезни: симптомы миелопатии варьируют в зависимости от причин, тяжести состояния, и является ли состояние являющейся причиной миелопатии острым или хроническим. В случае, когда причиной являются опухоли спинного мозга, компрессия или травмы могут быть боли (которые также могут иррадиировать в руки или ноги), нарушения чувствительности или движений, и / или контрактуры с одной, или с противоположной стороны тела. Если причиной является остеоартрит, могут быть жалобы на боли и болезненность, снижение амплитуды движений в позвоночнике, слабость, возможны деформации позвоночника. Миелопатия может также проявляться нарушением функции мочевого пузыря или кишечника или потерей чувствительности или онемением в области гениталий. Инфекции, вызывающие миелопатию, могут вызвать повышение температуры, покраснение, припухлость, повышенную болезненность. Если у человека синдром Броун-Секара, то может быть спастический паралич на стороне повреждения спинного мозга и потеря проприорецепции и боль, чувство жара на другой стороне тела.
Осмотр
Стандартный неврологический осмотр может выявить заболевания, связанные с компрессией корешков (например, шейная радикулопатия) или наличие спастичности в ногах. Клонусы мышц могут быть признаками расстройств верхнего двигательного нейрона в спинном мозге. Изучение рефлекторной активности позволяет отметить изменения рефлексов (которые могут быть повышенными или сниженными в зависимости от причины), а также потери или изменения чувствительности. Проверка сенсорной чувствительности (от нижних конечностей до лица) может быть необходима для определения уровня нарушений чувствительности. Кроме того, полезно определение активности брюшных рефлексов, что также позволяет уточнить уровень поражения. Также может быть паралич и / или уменьшение чувствительности в различных частях тела. Возможно также снижение объема произвольных движений. Оценка функции прямой кишки тоже имеет важную роль в диагностике миелопатии.
Диагностические методы
Диагностические методы зависят от истории заболевания и физикального обследования. Рентгенография, денситометрия, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) спинного мозга может обнаружить повреждения в пределах или вблизи спинного мозга. Лабораторные исследования могут быть назначены, чтобы исключить другие возможные причины (например, дефицит витамина В12 или отравления солями тяжелых металлов). Повышенное количества белых кровяных телец (лейкоцитов) предполагает наличие инфекции (менингит или остеомиелит позвоночника). Повышенная скорость оседания эритроцитов крови (СОЭ) может быть признаком воспаления, инфекции или опухоли. Спинномозговая пункция может быть проведена для получения спинномозговой жидкости (ликвора) для лабораторных исследований при подозрении на менингит или рассеянный склероз. Другие диагностические процедуры могут включать биопсию костной ткани или мягких тканей, а также посев культуры крови и цереброспинальной жидкости.
Лечение
Лечение зависит от причины миелопатии. Для перелома или вывиха позвонков – обезболивающие (анальгетики), тракция, иммобилизация в течение нескольких недель, и реабилитационная терапия (физиотерапия, ЛФК, массаж). Хирургическое лечение для исправления деформации позвоночника может включать в себя удаление части поломанного позвонка и / или фиксация отломков позвонков. Анальгетики, НПВС, (стероиды), и, возможно, физиотерапия может быть использована для лечения проблем связанных с артритом. Лекарственные препараты для лечения рассеянного склероза могут быть полезными, в том числе новые лекарственные препараты или стероиды. Инфекции требуют применения препаратов для устранения инфекции (антибиотики), для снижения температуры (жаропонижающие), и, возможно, противовоспалительные препараты (стероиды), чтобы минимизировать воспаление. Для лечения миелопатии в результате компрессии спинного мозга может потребоваться операция по удалению опухоли или грыжи межпозвонкового диска (ламинэктомия).
Прогноз
Прогноз зависит от причины миелопатии и наличия стойкого повреждения нервных структур. Тракция и иммобилизация могут привести к полному выздоровлению, если не было повреждения спинного мозга. Полное излечение возможно и при инфекциях. При хронических заболеваниях таких, как артрит или остеопороз, эффект от лечения может быть временным или если заболевание прогрессирует, то возможно стойкая потеря трудоспособности вплоть до инвалидной коляски Травма спинного мозга или компрессия может привести к необратимым изменениям в спинном мозге, включая потерю чувствительности в различных частях тела, а также потерю произвольных движений в конечностях. Восстановление после удаления опухоли зависит от остаточного повреждения и если это раковая опухоль, то от метастазирования. Восстановление после удаления грыжи диска (дискэктомия) дает хороший результат, но только если спинной мозг не подвергся необратимым изменениям в результате компрессии. Осложнениями миелопатии может быть зависимость от обезболивающих, постоянная нарушение чувствительности и / или произвольных движений, деформации позвоночника и нарушения функции мочевого пузыря и кишечника.
Источник
Миелопатия — заболевание спинного мозга, возникающее на фоне других патологических состояний. Под термином «миелопатия» подразумеваются дистрофические повреждения тканей невоспалительного характера, при этом их происхождение может быть разным.
Содержание статьи:
- Этиология и патогенез миелопатии
- Хроническая вертеброгенная миелопатия
- Атеросклеротическая миелопатия
- Эпидуральная миелопатия
- Канцероматозная миелопатия
- Классификация миелопатии
- Симптомы миелопатии
- Диагностика миелопатии
- Лечение миелопатии
- Прогноз и профилактика миелопатии

В связи с этим в группе риска находятся практически все представители социума. Так первичная опухоль, поражающая спинной мозг, характерна для людей обоих полов 30-50 лет, травмам подвержены подростки и молодые мужчины 15-35 лет, остеопороз часто развивается у пожилых женщин и молодежи, принимающей стероидные гормональные вещества. В случае остеопороза миелопатия образуется не из-за самого заболевания, а по той причине, что пораженная кость более склонна к травматическим повреждениям, чем здоровые костные ткани.
Считается, что спондилогенный и атеросклеротический тип миелопатии наиболее характерны для людей с активным образом жизни: спортсменов и рабочих, занимающихся тяжелым физическим трудом. Это обусловлено частыми повторяющимися травмами, которые они получают по роду своей деятельности в течение жизни. Поэтому после 55 лет у многих из них развивается миелопатия.
Кроме перечисленных категорий, в числе потенциальных пациентов — люди с сосудистыми заболеваниями, рассеянным склерозом и раковые больные.
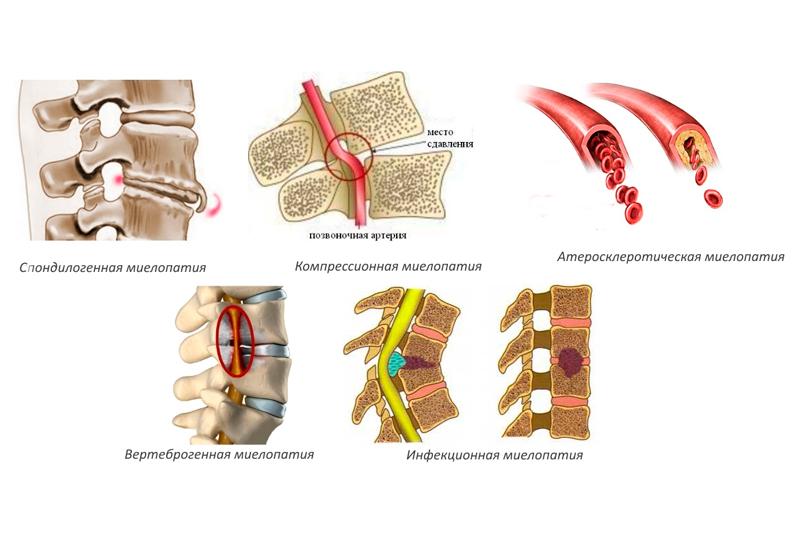
Этиология и патогенез миелопатии
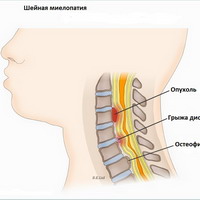
В подавляющем числе случаев миелопатии местом ее локализации становится шейный отдел позвоночного столба, что происходит в результате развития остеохондроза или спондилеза. В последнем случае речь идет о вертеброгенной шейной миелопатии.
Может развиваться миелопатия и из-за таких заболеваний, как врожденный стеноз позвоночного канала, краниовертебральная аномалия, повреждение спинномозговой ткани в результате травм и деформаций, цирроз печени, дефицит витаминов E и группы B, боррелиоз, ревматоидный артрит, паранеопластический синдром. Существует миелопатия, развивающаяся вследствие лечебных мероприятий, которым могут стать химическая и лучевая терапия, эпидуральная анестезия.
Существуют и другие виды миелопатии, причинами которой могут стать атеросклероз, различные воспаления, полученные дозы радиации, остеопороз, диабет и др.
Среди причин вертеброгенной формы выделяют грыжи межпозвоночных дисков, врожденный стеноз спинномозгового канала и остеохондроз. Миелопатия этого типа развивается, когда позвоночник регулярно испытывает нагрузки, приходящиеся на его верхние зоны, где и локализуется патология. Острый вариант миелопатии — результат травм, которые пациенты обычно получают в автокатастрофах при хлыстовом ударе. Это особое движение головы и шеи при резкой остановке автомобиля, например, при столкновении с неким объектом. Как правило, эта травма случается с не пристегнутым водителем или пассажиром на переднем сиденье. Спинной мозг в данном случае повреждается в результате смещения.
Хроническая вертеброгенная миелопатия
Хроническая вертеброгенная миелопатия — последствие запущенного остеохондроза, по причине которого сужается спинномозговой канал и образовываются остеофиты. Эти костные образования сдавливают ткани и кровеносные сосуды, из-за чего спинной мозг не получает питание в полном объеме.
Атеросклеротическая миелопатия
Атеросклеротический вид миелопатии — это одно из осложнений холестериновых бляшек, препятствующих питанию спинного мозга. Бляшки возникают по генетическим причинам, вследствие порока сердца или системного атеросклероза.
Эпидуральная миелопатия
Эпидуральная миелопатия наиболее опасна. Она образуется после кровоизлияния в спинномозговой канал и по мере своего развития нарушает структуру нервной ткани. Сильное кровотечение может полностью разрушить канал.
Разного рода токсины нейротропного характера, сокращающие количество нервных клеток, также вызывают миелопатию, которую относят к другим видам. В итоге передача сигналов головному мозгу от отдельных частей тела становится либо затруднительной, либо вовсе невозможной.
Канцероматозная миелопатия
Раковые образования вызывают канцероматозную миелопатию в процессе дегенерации тканей спинного мозга. Радиационная форма заболевания разрушает массивы спинномозговой ткани при ионизирующем излучении.
Классификация миелопатии
Миелопатия подразделяется на восемь типов. Классификация основана на причинах, вызывающих изменение в тканях спинного мозга.
- Спондилогенная миелопатия — это следствие разного рода дегенеративных патологий, поражающих позвоночник;
- Атеросклеротический тип данного заболевания возникает в том случае, когда на стенках сосудов, питающих кровью спинной мозг, образуются отложения холестерина. Чаще всего этот вил миелопатии развивается по причине системного атеросклероза, генетических расстройств обмена веществ, пороков работы сердечно-сосудистой системы;
- Вертеброгенная миелопатия — результат таких нарушений, как остеохондроз, стеноз, межпозвоночная грыжа. Выделяют две разновидности этого типа миелопатии: хронический — возникающий при отсутствии своевременного лечения указанных заболеваний, и посттравматический, называемый также острым — развивающийся из-за травм. В первом случае болезнь возникает как результат разрастания остеофитов, сдавливающих ткани и сосуды. Во втором — как последствие хлыстового удара и смещения межпозвонковых дисков;
- Токсический тип представляет собой осложнение отравляющего воздействия на центральную нервную систему при таких заболеваниях, как дифтерия и схожие с ней болезни;
- Радиационная. Причиной ее развития может стать лучевая терапия, проводимая при лечении злокачественных новообразований;
- Инфекционная — часто наблюдаемая патология, провоцируемая болезнью Лайма, нейросифилисом, ВИЧ-инфекцией, энтеровирусным заражением, поразившим организм в детском возрасте;
- Карциноматозная миелопатия. Эту патологию вызывает паранеопластическое поражение ЦНС: онкологический процесс, лимфома, лейкемия, лимфогранулематоз;
- Демиелинизирующая — миелопатия, развивающаяся из-за демиелинизирующих расстройств ЦНС наследственной этиологии.
Симптомы миелопатии
Миелопатия может проявлять себя по-разному. Существуют признаки общего характера и признаки, характерные исключительно для конкретного типа заболевания. К общим симптомам, проявляющимся при любой форме миелопатии, относятся:
- Паралич рук или ног в зависимости от места локализации патологии;
- Парез конечностей;
- Дисбаланс в работе кишечника и мочевого пузыря;
- Онемение в конечностях;
- Сильные боли в районе очага;
- Пониженная чувствительность тканей в зоне ниже области, в которой наблюдается изменение.
- Ишемический тип миелопатии — это заболевание, которое чаще всего локализуется в области шеи и только в редких случаях — в зоне поясницы. Течение заболевания длительное, с прогрессированием процесса. Независимо от зоны поражения при ишемической миелопатии наблюдаются корешковые и суставные боли, онемение, неловкость движений рук и ног. Присутствует атрофия и слабость мышц, начинающаяся в ближних к патологии конечностях и переходящая на остальные. На поздних этапах становятся выраженными нарушения работы органов таза.
- Посттравматический тип данного заболевания характеризуется сегментарными нарушениями чувствительности и проводниковыми дефектами. Сегментарные нарушения в данном случае — это периферический парез, сопровождающийся гипорефлексией и мышечной гипотонией, а проводниковые дефекты — чувствительность ниже обычного и центральный парез, который происходит одновременно со спастическим мышечным тонусом и повышенным уровнем рефлексов. Кроме того, могут наблюдаться: бульбарный синдром, вестибулярная атаксия, нарушение чувствительности тканей в лицевой зоне, осложнение мочеиспускания, недержание, запоры, инфекции мочеполовой системы. Наличие тех или иных признаков зависит от места, в котором спинной мозг имеет поражение.
- Радиационная миелопатия поражает спинной мозг по прошествии минимум шести месяцев после окончания лучевой терапии. Максимальный срок, в который она может проявиться, составляет 3 года. Развитие заболевания происходит медленно с поэтапным некрозом тканей без изменения цереброспинальной жидкости. В редких случаях может сопровождаться синдромом Броун-Секара.
- Карциноматозная миелопатия характеризуется такими признаками, как некротические изменения структуры спинного мозга. В составе ликвора у пациентов с данным типом заболевания обнаруживается умеренный гиперальбуминоз или плеоцитоз.
Диагностика миелопатии
В первую очередь для определения заболевания больного осматривает невролог, который при необходимости назначает дальнейшее обследование. Как правило, пациента направляют и на лабораторные, и на инструментальные исследования.
К первым относятся:
- общий и развернутый анализ крови;
- изучение уровня иммуноглобулинов и воспалительных белков в крови;
- люмбальная пункция;
- биопсия тканей спинного мозга;
- посев крови или цереброспинальной жидкости.
Данные анализы помогают выявить инфекционное поражение спинного мозга и его аутоиммунные расстройства. Кроме того, они дают информацию о возможных дефектах кровообращения в спинном мозге.
Среди инструментальных методов диагностирования обязательными являются компьютерная и магнитно-резонансная томография и электромиография. КТ позволяет визуализировать кости позвоночного столба, а КТ-ангиография — кровеносные сосуды, в которые предварительно вводят контрастное вещество.
Посредством МРТ специалисты просматривают спинной и головной мозг, межпозвонковые диски и возможные опухоли в их областях. При наличии спинального инсульта его также легко можно рассмотреть при помощи этого исследования.
Электромиография предоставляет сведения об уровне электрического возбуждения по периферическим нервам и всему спинному мозгу. В некоторых случаях назначают денситометрию и рентгенографию, позволяющую изучить позвоночник на предмет плотности его тканей.
Лечение миелопатии
Несмотря на то, что миелопатия — очень сложное заболевание, современная медицина располагает несколькими эффективными способами его лечения. Общие терапевтические меры предусматривают не только устранение симптомов миелопатии, но и борьбу с причиной этого заболевания.
Лечение включает в себя курс витаминов группы В, антиоксидантов, сосудорасширяющих и нейропротекторных препаратов, необходимых для остановки дальнейшего отмирания нервных клеток.
Кроме общих мер, пациенты проходят лечение, назначаемое при определенных формах миелопатии. Так при заболевании, причиной которого стал остеохондроз, больные принимают анальгетики и нестероидные противовоспалительные медикаменты, прописываемые им на период обострения. В период между этими критическими состояниями необходимы массажи, курс ЛФК и физиотерапия.
При миелопатии, возникшей на фоне рассеянного склероза, могут назначаться стероидные препараты. Для нейтрализации инфекционного заражения применяют жаропонижающие и антибиотики. Стероиды применяются, но не всегда, что зависит от ряда особенностей состояния пациента.
Компрессионный тип миелопатии часто требует хирургического вмешательства, в ходе которого удаляется опухоль или грыжа, мешающая нормальному функционированию позвоночника.
Прогноз и профилактика миелопатии
Состояние пациента в будущем определяется степенью сохранения вещества спинного мозга после окончания лечения. Определить ее можно только после того, как кровоток полностью восстановлен, а сдавливание тканей прекратилось. Чем раньше врачам удается устранить повреждающий фактор, тем оптимистичнее прогноз миелопатии, поэтому при первом подозрении на ее наличие следует как можно скорее сдать все назначенные специалистом анализы и пройти полную диагностику. Первые предварительные выводы врач делает по результатам МРТ, но поле проведения терапии они могут принять иной вид.
Профилактики миелопатии, как таковой, в медицине не существует, так как она представляет собой следствие других заболеваний. К мерам по предупреждению этой патологии можно отнести профилактику инфекционных заражений, раковых опухолей, атеросклероза, остеохондроза, межпозвоночных грыж, дифтерии и других заболеваний, которые могут в будущем вызвать развитие миелопатии в спинном мозге.
Отдельно нужно позаботиться о том, чтобы свести к минимуму вероятность травм и сильных перегрузок. Людям, трудящимся физически и спортсменам необходимо регулярно посещать лечащего врача для осмотра и своевременного выявления признаков патологии тканей спинного мозга. То же касается и людей с наследственными демиелинизирующими расстройствами ЦНС. Гарантированной защиты от миелопатии ученым пока не известно.
Источник


