Лечение белых угрей на лице народными средствами
Из этой статьи Вы узнаете:
- что такое вульгарные угри,
- как избавиться от черных точек,
- как проводится выдавливание угрей на лице.
Угри на лице – это заболевание, при котором в порах кожи (в просвете волосяных фолликулов) образуются пробки, состоящие из секрета сальных желез и слущенных эпителиальных клеток. Это заболевание также принято называть такими терминами как «угревая сыпь» или «угревая болезнь», либо комедональной формой акне. Сами угри часто называют терминами – вульгарные угри или комедоны, и их нужно отличать от так называемых «розовых угрей», которые появляются при Розацеа.
Угревая сыпь на лице обычно возникает у девочек в возрасте 12-13 лет, а у мальчиков (из-за более позднего начала полового созревания) – в возрасте 14-15 лет. Важнейшую роль в развитии угревой болезни у подростков играет повышение уровня андрогенов, которые активизируют выработку кожного сала (секрета сальных желез). У пациентов более зрелого возраста к развитию вульгарных угрей на лице может привести не только гормональный дисбаланс, но и ряд других факторов.
Белые и черные угри на лице –
Выделяют два типа угревой сыпи. Первый вариант – это так называемые белые угри (их также называют закрытыми комедонами). Они могут иметь размер от 0,1 до 3,0 мм, и выглядят как небольшие белые бугорки на поверхности кожи. При белых угрях просвет волосяных фолликулов будет раздут и заполнен плотным жировым содержимым (сальная пробка), а выводное отверстие фолликула на поверхности кожи будет практически незаметно. Такие угри могут сохраняться на срок от нескольких недель до нескольких месяцев, а могут и за несколько дней превратиться – либо в черные угри, либо в воспаленные прыщи.
1) Как выглядят белые угри (закрытые комедоны) –
Второй вариант – это черные угри (их также называют открытыми комедонами), которые выглядят как точки темного цвета в порах кожи. Они могут иметь размер от 0,1 до 3,0 мм, и в этом случае мы непосредственно видим в порах кожи верхнюю часть сальных пробок. Темный цвет им придает не грязь, как принято считать, а пигмент кожи меланин. Чаще всего открытые комедоны являются результатом трансформации закрытых комедонов (рис.4-6).
2) Черные угри (открытые комедоны) –
Угри на носу есть практически у всех людей. Достаточно часто встречается угревая сыпь на лбу, подбородке, щеках, а также на спине и плечах. Такая локализация объясняется прежде всего тем, что именно в этих областях в коже наблюдается наибольшее количество сальных желез, количество которых достигает от 400 до 800 на 1 см2. По статистике белые угри встречаются в 4 раза чаще (по сравнению с черными).
Важно: следует отличать обычные вульгарные угри от прыщей (не смотря на то, что и те, и другие относятся к акне). Выше мы уже говорили, что угревую сыпь также называют «комедональной формой акне», и эту форму всегда отличает отсутствие воспаления в области волосяных фолликулов. Прыщами же принято называть уже воспалительные образования, возникающие в области волосяных фолликулов, которые могут быть в форме папул и/или пустул (рис.7).
Пустула (традиционный прыщик с гноем внутри) –
Почему образуются вульгарные угри
В порах кожи расположены волосяные фолликулы, в просвет которых открываются протоки сальных желез. Таким образом, синтезируемый сальными железами секрет (кожное сало) – сначала изливается в просвет волосяного фолликула, а потом уже экскретируется на поверхность кожи. Физиологическое значение секрета сальных желез заключается в увлажнении кожи (за счет уменьшения испарения влаги с ее поверхности), а также улучшении ее барьерных свойств. Причины образования вульгарных угрей на лице заключаются в следующем –
1) Гиперактивность сальных желез –
активность сальных желез контролируется гормонами. Наибольшая активность сальных желез отмечается в пубертатном периоде (период полового созревания) – это временной отрезок с 12 до 16 лет у девочек, и с 13 до 17-18 лет у мальчиков. Это происходит по причине увеличения уровня андрогенов в крови – в первую очередь это касается тестостерона. Последний может быть как тестикулярного (у мальчиков), так и овариального происхождения (у девочек). Таким образом, первая причина может быть связана с высокой концентрацией андрогенов.
Но концентрация андрогенов может быть повышена не только у подростков, но и у взрослых людей (абсолютная гиперандрогения). Кроме того, у женщин активность сальных желез связана еще и с циклом, например, она всегда увеличивается после овуляции, что связано с увеличением концентрации лютеинизирующего гормона. Поэтому в период от 2 до 7 дней после овуляции – у женщин возможно появление или усиление угревой сыпи. Но все же у большинства людей с акне (угрями и прыщами) – увеличение концентрации андрогенов лабораторно не подтверждается, но при этом есть гиперактивность сальных желез.
Последнее имеет свою причину. Дело в том, что у ряда пациентов может наблюдаться увеличение чувствительности рецепторов, расположенных в сальных железах, к андрогенам. В свою очередь это приводит к повышенному производству секрета сальных желез (даже при нормальной концентрации андрогенов в крови). Повышенную чувствительность рецепторов обеспечивают такие ферменты как 17-β ГСД, 3-β ГСД, а также 5 α-редуктаза. Первые 2 фермента превращают дегидроэпиандростерон и андростендион в тестостерон, и далее 5 α-редуктаза превращает свободный тестостерон уже в дигидротестостерон.
Таким образом, благодаря повышенной активности ферментов происходит увеличение концентрации дигидротестостерона (даже при нормальном уровне андрогенов в крови). Дигидротестостерон является непосредственным гормональным стимулятором синтеза секрета сальных желез (себума). У пациентов с угрями и прыщами биосинтез дигидротестостерона в сальных железах увеличен от 2 до 30 раз – по сравнению с пациентами со здоровой кожей. Причем у мужчин этот процесс происходит значительно интенсивнее (24stoma.ru).
Важно: гиперактивность сальных желез имеет еще одно важное последствие. Дело в том, что увеличение секреции приводит к изменению качественного состава себума, а именно к снижению содержания в нем линолевой кислоты. На что это влияет – мы расскажем ниже.
2) Фолликулярный гиперкератоз –
Мы уже говорили, что кожная пора представляет из себя просвет волосяного фолликула (так называемый «фолликулярный канал»). Особенностью последнего является не только то, что в него открывается проток сальной железы и происходит отделение себума. Стенки фолликулярного канала покрыты тонким слоем фолликулярных кератиноцитов (корнеоцитов). Обновление клеточных слоев происходит с десквамацией последних, т.е. они слущиваются и попадают в просвет волосяного фолликула, и далее вместе с себумом выносятся на поверхность кожи.
Существует такое понятие как фолликулярный гиперкератоз. Этот процесс заключается в усилении пролиферации (размножения) глубоких слоев кератиноцитов, и замедление их десквамации (слущивания) в просвет волосяного фолликула. Прежде всего это происходит за счет андрогенной стимуляции, а также низкого содержания линолевой кислоты в себуме. Кроме того, к фолликулярному гиперкератозу приводит и высвобождение кератиноцитами фолликула – медиатора воспаления под названием ИЛ-1 (интерлейкин-1). Этот медиатор воспаления высвобождается кератиноцитами – также в ответ на гиперпродукцию кожного сала сальными железами.
И вот мы подошли к тому, что именно «увеличение количества себума + фолликулярный гиперкератоз» – это главные процессы, которые и приводят к обструкции волосяных фолликулов в порах кожи (т.е. к формированию в их просвете «сальных пробок» – открытых и закрытых комедонов).
Белые и черные угри: фото
Реклама
3) Эпидермальный гиперкератоз –
Но гиперпролиферация кератиноцитов и нарушение их слущивания может происходить не только в волосяных фолликулах, но и в эпидермальном слое кожи. Кератиноциты эпидермиса, например, также имеют рецепторы к андрогенам, как и кератиноциты волосяных фолликулов. Повышенная концентрация андрогенов, либо повышенная чувствительность рецепторов к андрогенам – приводит к гиперпролиферации кератиноцитов, а также усилению в них синтеза кератина, а также гликозаминогликанов, которые являются одним из главных компонентов связующего цемента между кератиноцитами.
В результате усиления цемента – нарушается разъединение кератиноцитов в роговом слое (корнеоцитов), что приводит к снижению их отшелушивания и увеличению толщины рогового слоя. Последнее может блокировать устья волосяных фолликулов, затрудняя извержение из них секрета сальных желез (себума) на поверхность кожи, что способствует образованию сальных пробок. Но эпидермальный гиперкератоз может быть связан и с избыточным воздействием солнечного излучения, которое также приводит к увеличению толщины рогового слоя. Есть даже такой термин как «солнечные угри» (болезнь Фавра-Ракушо).
Угри на лице: предрасполагающие факторы
Помимо главных факторов появления угрей существуют и второстепенные, предрасполагающие к их появлению. Основные из них мы перечислили ниже:
- Комедогенная косметика –
косметические средства могут приводить к появлению угрей, если они сделаны на жировой основе и способны забивать поры. Примером комедогенных компонентов служат различные натуральные масла, а также различные эмоленты, полученные из нефти (например, изопропил миристат и его аналоги). Желательно выбирать косметику, протестированную на комедогенность, на которой будет стоять соответствующая пометка «некомедогенно». - Противозачаточные таблетки и гормональные изменения –
выше мы уже писали, что появление и усиление угрей у женщин (в период от 2 до 7 дней после овуляции) – может быть связано с циклом. Кроме того, противозачаточные таблетки также могут стимулировать угревую сыпь, но только в том случае, если они содержат только чистый прогестерон. - Лекарственные препараты –
появление угревой сыпи на лице могут стимулировать противосудорожные препараты, бромиды, литий, йодиды, изониазид, кортикотропин, преднизолон или его аналоги, а также стероидные гормоны. Кроме того, согласно самому известному в мире учебнику по дерматологии «Fitzpatrick’s Dermatology» – такая реакция возможна на применение комплекса витаминов группы В, и кроме того – на так называемые «галогенированные соединения» (последние широко применяются при производстве лекарств и красителей). - Повышенное потоотделение –
если в силу физиологии, либо в связи с повышенными физическими нагрузками, либо условиями работы – вы часто потеете, то это может усугубить ваши угри.
Важно: в литературе обсуждается влияние и многих других факторов. Одним из ложных предубеждений является, то угри и прыщи могут быть связаны с клещами Demodex folliculorum (и это безусловно работа медицинских представителей, которые внушают это сотрудникам аптек). Этот вид клещей действительно может присутствовать в волосяных фолликулах, но его наличие совершенно не играет никакой значимой роли в развитии угревой сыпи. И кроме того, эти клещи вообще крайне редко можно обнаружить у людей молодого возраста.
Другим ложным утверждением является влияние зашлакованности организма и кишечника в частности, и необходимости принимать, прости господи, адсорбенты! Безусловно такие тезисы также распространяют медицинские представители фармкомпаний, а также об этом можно прочитать в многочисленных комментариях, которые пишут сотрудники маркетинговых агентств под видом обычных посетителей форумов. Это называется «медицинский маркетинг» (скрытая реклама фармпрепаратов на форумах), и этим не брезгуют подавляющее большинство фармацевтических компаний.
Диета: а вот что касается диеты, то на сегодняшний день нет ни одного серьезного клинического исследования, которое бы обнаружило зависимость угрей от особенностей питания. До сих пор обсуждается влияние потребления продуктов с высоким гликемическим индексом, а также жирной пищи, молока, шоколада и других богатыми углеводами продуктов – на усугубление течения угревой болезни. По крайней мере, на сегодняшний день связь этих продуктов с угревой болезнью и прыщами – считается не доказанной. Дальше мы расскажем о том – как избавиться от угрей.
Реклама
Как избавиться от угрей на лице
Избавиться от угрей в домашних условиях стало намного легче – благодаря появлению современных препаратов, а также качественных средств по уходу за кожей лица. Препаратами 1 очереди являются средства на основе адапалена, который относится к топическим ретиноидам. Наружные средства на основе адапалена – это самое эффективное, что есть на сегодняшний день в аптеках от угревой сыпи. Я говорю это как человек, который сам прошел очень длинный путь в лечении угревой сыпи, и перепробовал практически все препараты не только фармацевтических компаний, но средств от акне, выпускаемых косметическими брендами.
Схема лечения угревой сыпи –
В статье по ссылке ниже – вы найдете обзор всех основных групп препаратов, которые рекомендуются от угрей. Не совершайте моих ошибок – сразу начните с крема или геля на основе адапалена. Эти препараты особенно оценят пациенты с жирной кожей, потому что уже через 2-3 дня с начала применения – вы заметите, что ваша кожу в течение всего дня остается сухой (не жирной). А примерно через 4-8 недель после применения вы увидите и клинический эффект уменьшения количества угрей. А вот, что касается азелаиновой и салициловой кислот, то тут к ним много вопросов.
→ Препараты для лечения угревой сыпи
Регулярное очищение и уход за кожей –
Два раза в день умывайте лицо мягкими моющими средствами. Для пациентов с акне средства для умывания обычно содержат салициловую кислоту, либо альфа-гидрокси кислоты. Салициловая кислота является липофильной, и поэтому она будет эффективно способствовать растворению жировых пробок, но это касается только черных угрей (открытых комедонов). Отшелушивающий эффект у салициловой кислоты крайне незначительный, поэтому при так называемых белых угрях – оптимальнее использовать умывашки с альфа-гидрокси кислотами. Последние обладают чуть более выраженным отшелушивающим действием.
Кроме того, вы должны отказаться от комедогенной косметики, а также следить за тем, чтобы ваши средства для умывания – удаляли не только обычные водо-растворимые загрязнения, но и жиро-растворимые загрязнения (остатки косметических средств). Если вы начинаете использовать адапален, то первое время стоит отказаться от скрабов (чтобы предотвратить раздражение кожи).
Очень важный момент – в весеннее и летнее время регулярно используйте солнцезащитный крем с SPF 50, т.к. это также поможет вам предотвратить появление новых угрей. Это важно не только, если вы используете наружные средства с топическими ретиноидами или пероксидом бензоила. Например, солнечное излучение напрямую приводит к развитию эпидермального гиперкератоза, что способствует обструкции фолликулов (формированию в них комедонов). Крем от солнца обязательно должен быть некомедогенным, желательно в форме суспензии, как на фото ниже. Далее мы расскажем – как проводится механическое удаление угрей.
Солнцезащитный крем с SPF 50 (выбор нашей редакции):
Выдавливание угрей: видео
Эта процедура бывает необходима для механического удаления макрокомедонов (стойких угрей большого размера). Если речь идет об открытых комедонах, то выдавливание угрей на лице проводится специальными комедон-экстакторами. Что касается закрытых комедонов, то перед выдавливанием белых угрей над каждым из них делается крошечный надрез – при помощи скошенной иглы большого диаметра (от медицинского шприца). Игла лишь немного пронзает эпидермис и далее, используя механическое давление, комедон выдавливается на поверхность кожи.
Не стоит давить угри дома, т.к. потом каждый второй пациент потом приходит с воспалительными осложнениями после такой процедуры. Типичные ошибки – неполное удаление комедона, а также разрыв капсулы волосяного фолликула (в результате чего секрет сальной железы попадает в глубь, вызывая обширное воспаление в глубине тканей).
Как проводится выдавливание угрей на лице: видео
Типичные осложнения, с которыми сталкивается пациент после процедуры выдавливания угрей на лице – 1) воспаление и формирование узлов, 2) нарушения пигментации, 3) появление атрофических рубцов. Чтобы максимально избежать риска осложнений – делать такие процедуры необходимо либо у врача-дерматолога, либо врача-косметолога, но никак не у косметологов-эстетистов без медицинского образования, и тем более не самостоятельно.
Важно: если вы перед процедурой механической чистки лица будете в течение 3-4 недель использовать топические ретиноиды (Дифферин, Клензит), то выдавливание угрей будет происходить значительно легче. Соответственно, меньше будет и риск осложнений. Это связано с тем, что наружные ретиноиды обладают комедонолитическим эффектом, т.е. они способствуют растворению жирового субстрата, из которого состоят угри (комедоны). Надеемся, что наша статья оказалась Вам полезной!
Источники:
1. Учебник по дерматологии «Fitzpatrick’s Dermatology» (8-ое издание),
2. «Акне с позиции доказательной медицины» (Анисимова М.Ю.),
3. «Этиология, патогенез, классификация и клиническая картина вульгарных угрей» (Баринова А.Н.),
4. «Клеточные механизмы барьерно-защитных функций кожи и их нарушения при кожных заболеваниях» (Меделец О.Д.).
Источник
- Время чтения статьи: 1 минута
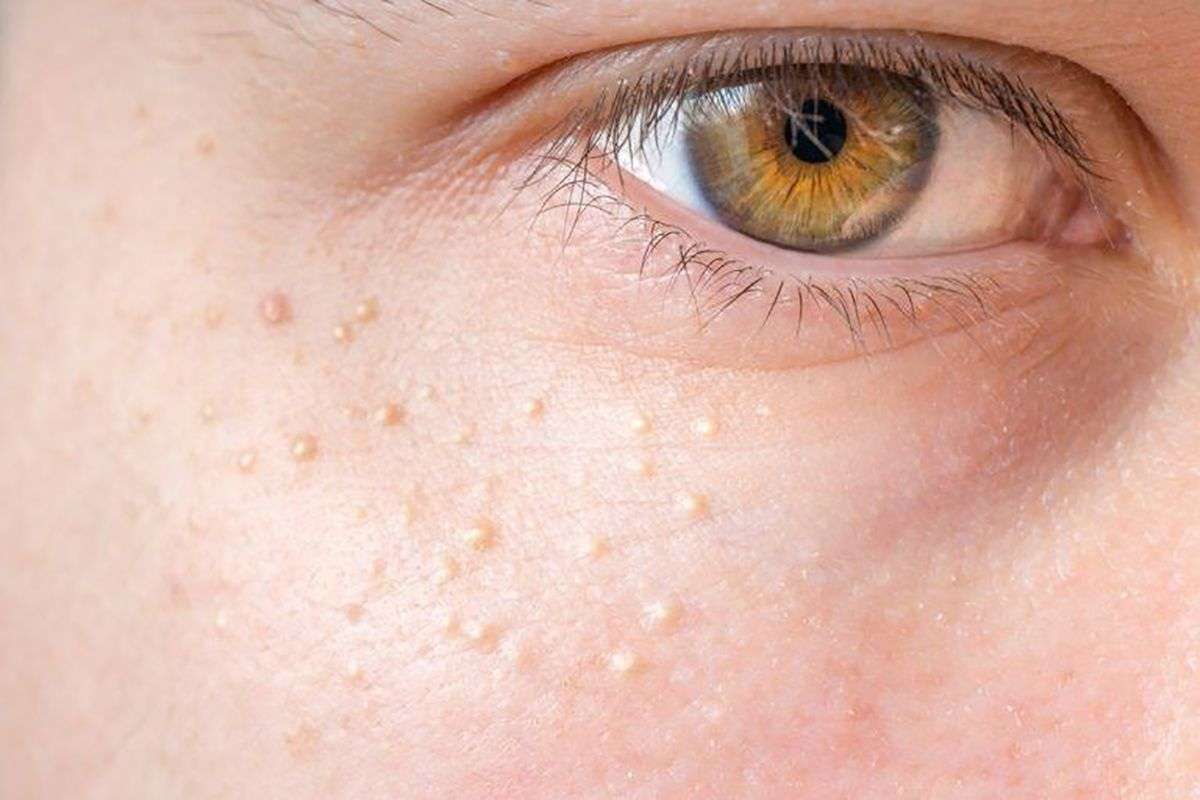
Многие сталкиваются с просянкой – косметическим дефектом, который не причиняет вреда здоровью. На лице (реже – других частях тела) появляются небольшие белые точки, на ощупь похожие на узелки. Хотя в народе заболевание называют просянкой или белыми угрями, в медицинской литературе их не относят к угревой болезни. Более правильное название явления – милиумы или ретенционные милиарные кисты. То есть, по сути, это не прыщ (угорь), а доброкачественное образование на коже.
Чтобы понять причину появления просянки и узнать, как можно избавиться от нее, стоит обратиться к врачу.
Милиумы могут появляться как поодиночке, так и группами. Чаще всего они возникают на:
носу;
подбородке;
висках;
веках.
Некоторые замечают их на лбу или шее, другие – на половых органах. Они не вызывают дискомфорта и болезненных ощущений, никак себя не проявляют и становятся причиной для опасения только из-за того, что портят внешность пациентов.
Интересно, что в отличие от угрей милиарные кисты состоят не из кожного сала, смешанного с пылью и другими микрочастицами, в котором развиваются микробы и воспалительные процессы, а из кератина. Милиум состоит из оболочки, выстроенной из эпителиальных клеток. Внутри нее находится кератиновый сгусток с вкраплениями наслоившихся ороговевших клеток и совсем небольшими – жира, выступающего в роли связывающего агента.
Причины появления
Основная причина возникновения просянки на лице – это избыточное образование клетками кератина. Предположительно, в коже появляется множество новых клеток, выделяющих кератин, а отшелушивание старых происходит все реже. Избыток кератина превращается в сгусток, который затем становится кистой.
Причин у этого может быть множество. Так, милиумы может вызывать:
гормональный дисбаланс;
нарушение метаболических процессов;
гиперкератоз;
патологии щитовидной железы;
негативное длительное воздействие солнечных лучей;
болезни пищеварительных органов;
неправильное питание, регулярное употребления жирной и жареной пищи в больших количествах, практически полное отсутствие в рационе клетчатки, недостаток важных витаминов и т.д.;
заболевания поджелудочной железы и надпочечников, приводящие к гормональным сбоям.
К слову, гормональный дисбаланс – частая причина появления просянки не только у взрослых, но и у детей, в частности, у новорожденных. Во время родов организм ребенка переживает гормональный криз, вследствие чего и появляются милиумы. Но если у взрослых без удаления они не проходят, то у малышей исчезают примерно через месяц после появления на свет.
Лечение
Как избавиться от просянки – вопрос сложный. Сделать это непросто, а в домашних условиях – практически невозможно и очень опасно. Так как она не представляет опасности, лучше не воздействовать на нее. Однако если милиумы стали эстетической проблемой, удалить их поможет косметолог.
Есть несколько причин отказаться от собственноручного удаления кист. Во-первых, если вы будете воздействовать нестерильными инструментами или руками, возникнет шанс занесения инфекции. Во-вторых, у вас может не получиться – просянки покрыты толстым слоем кожи, поэтому вскрыть их пальцами сложно. Неправильное воздействие может привести к образованию рубца – еще большего косметического дефекта.
Косметолог или дерматолог более эффективно уберут образование. Чаще всего используется механический способ удаления. Специалист вскроет оболочку милиума и уберет кератиновый сгусток – ее содержимое. Процесс происходит либо при помощи стерильной иглы, которой прокалывают кожу и, поддевая кисту, выталкивают ее через образованные отверстия. Либо с использованием специального инструмента для кюретажа – кюретки, похожей на ложечку. Ею выскабливают милиум. Такой метод дает возможность удалить его полностью, не оставляя остатков, которые могут превратиться в новую кисту.
Для лечения просянки также могут использовать электро- или лазерную коагуляцию.
Профилактика
Но лучше всего действовать заранее, не давая милиуму шанса на образование. В качестве профилактики можно:
выявить патологии органов и по возможности устранить их;
нормализовать питание, обогатить рацион овощами и фруктами, отказаться от жареной, острой, жирной пищи в пользу менее калорийной и более здоровой;
стараться оберегать кожу от негативного воздействия ультрафиолета, используя всевозможные средства защиты: от кремов до бейсболок.
Следует помнить, что просянка не связана с выработкой кожного сала, поэтому на нее
нельзя повлиять при помощи косметических средств: кремов, масок и скрабов.
Однако правильный уход за кожей сделает ее более здоровой и красивой, а также
снизит вероятность возникновения кист, так как уменьшит количество ороговевших
клеток. Скраб можно приготовить самостоятельно из домашних продуктов: кофе,
соды, соли, меда, сахара и других.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Источник


