Грыжа в поясничном отделе позвоночника реферат
Õàðàêòåðèñòèêà ìåæïîçâîíî÷íîé ãðûæè êàê íàðóøåíèÿ ñêåëåòà. Ðàññìîòðåíèå îñîáåííîñòåé ïðîòåêàíèÿ áîëåçíè. Îïðåäåëåíèå ìåòîäîâ äèàãíîñòèêè è ëå÷åíèÿ. Èññëåäîâàíèå îñíîâíûõ ïîêàçàíèé è ïðîòèâîïîêàçàíèé ê ëå÷åáíîé ôèçè÷åñêîé êóëüòóðå ïðè ìåæïîçâîíî÷íîé ãðûæå.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÔÅÄÅÐÀËÜÍÎÅ ÃÎÑÓÄÀÐÑÒÂÅÍÍÎÅ ÁÞÄÆÅÒÍÎÅ ÎÁÐÀÇÎÂÀÒÅËÜÍÎÅ Ó×ÅÐÅÆÄÅÍÈÅ ÂÛÑØÅÃÎ ÎÁÐÀÇÎÂÀÍÈß ÍÀÁÅÐÅÆÍÎ×ÅËÍÈÍÑÊÈÉ ÃÎÑÓÄÀÐÑÒÂÅÍÍÛÉ ÏÅÄÀÃÎÃÈ×ÅÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ
Ôèëîëîãè÷åñêèé ôàêóëüòåò
Êàôåäðà ðóññêîãî ÿçûêà è ëèòåðàòóðû
Ðåôåðàò íà òåìó:
Ìåæïîçâîíî÷íàÿ ãðûæà
Ðàáîòó âûïîëíèëà
ñòóäåíòêà 1 êóðñà
î÷íîãî îòäåëåíèÿ
Ñàëàõîâà Àëñó
06.10.2017
Ñîäåðæàíèå
ìåæïîçâîíî÷íûé ãðûæà ëå÷åáíûé ôèçè÷åñêèé
Ââåäåíèå
Õàðàêòåðèñòèêà ìåæïîçâîíî÷íîé ãðûæè
Ïðîòåêàíèå áîëåçíè
Äèàãíîñòèêà
Ëå÷åíèå
ËÔÊ ïðè ìåæïîçâîíî÷íîé ãðûæå
Çàêëþ÷åíèå
Ñïèñîê èñïîëüçîâàííûõ èñòî÷íèêîâ
Ââåäåíèå
Ïî ñòàòèñòèêå, êàæäûé 10 ÷åëîâåê â ìèðå ñòðàäàåò çàáîëåâàíèÿìè îïîðíî-äâèãàòåëüíîãî àïïàðàòà. Ýòî ñóùåñòâåííàÿ öèôðà. Áîëüøå ðàñïðîñòðàíåíû ëèøü ñåðäå÷íîñîñóäèñòûå ïàòîëîãèè.
Ìåæïîçâîíî÷íûå ãðûæè ñîñòàâëÿþò äî 15% âñåõ îáðàùåíèé ê íåâðîëîãó èëè íåéðîõèðóðãó.
Ê ñîæàëåíèþ, ýòî çàáîëåâàíèå ÷àñòî ïðèâîäèò ê èíâàëèäíîñòè. Ýòî îãðîìíàÿ ïðîáëåìà äëÿ ëþáîãî îáùåñòâà: ïàòîëîãèÿ èñêëþ÷àåò ÷åëîâåêà èç òðóäîâîé äåÿòåëüíîñòè, ñòàíîâèòñÿ äèêòàòîðîì è ïîä÷èíÿåò ñåáå ïàöèåíòà.
Õàðàêòåðèñòèêà ìåæïîçâîíî÷íîé ãðûæè
Ìåæïîçâîíî÷íàÿ ãðûæà — ýòî ïàòîëîãèÿ îïîðíî-äâèãàòåëüíîãî àïïàðàòà, ïðè êîòîðîé ïðîèñõîäèò ÷àñòè÷íîå èëè ïîëíîå âûïÿ÷èâàíèå ïóëüïîçíîãî ÿäðà ìåæïîçâîíî÷íîãî äèñêà âîâíå èëè íàðóæó. ×àùå âñåãî ãðûæè ôîðìèðóþòñÿ êàê îñëîæíåíèå îñòåîõîíäðîçà. Ýòî çàáîëåâàíèå åùå áîëåå ðàñïðîñòðàíåíî. Òå÷åíèå åãî ñîïðÿæåíî ñ äèñòðîôè÷åñêèìè ïðîöåññàìè â ïîçâîíî÷íîì ñòîëáå.  îïðåäåëåííûé ìîìåíò ôèáðîçíîå êîëüöî, óäåðæèâàþùåå ÿäðî ìåæïîçâîíî÷íîãî äèñêà ðàçðûâàåòñÿ. Äèñê äåôîðìèðóåòñÿ è ñòàíîâèòñÿ íåñïîñîáíûì âûïîëíÿòü àìîðòèçèðóþùóþ ôóíêöèþ. Âûïÿ÷èâàþùàÿñÿ ãðûæà îêàçûâàåò äàâëåíèå íà íåðâíûé êîðåøîê è ïðîâîöèðóåò âîñïàëèòåëüíûé ïðîöåññ, ïðîòåêàþùèé ñ îòåêîì òêàíåé.
Ãðûæè äèñêîâ îòëè÷àþòñÿ ñâîåé îïàñíîñòüþ, ïîýòîìó íè â êîåì ñëó÷àå íåëüçÿ íè÷åãî ïðåäïðèíèìàòü ñàìîñòîÿòåëüíî.
Ïðîòåêàíèå áîëåçíè
Ïåðâûé ýòàï íåäóãà îáû÷íî ñîïðîâîæäàåòñÿ âûäàâëèâàíèåì ôðàãìåíòà ìåæïîçâîíêîâîãî äèñêà íàðóæó äî 3 ìì. ÷åðåç ñâåæèå, íåäàâíî îáðàçîâàííûå, òðåùèíû.
Ðàçäðàæåíèå òêàíåé ïðîäîëüíîé ñâÿçêè, íàõîäÿùåéñÿ â çàäíåé ÷àñòè, ñîïðîâîæäàåòñÿ âûïÿ÷èâàíèåì ïóëüïîçíîãî ÿäðà. Ýòî äåéñòâèå ñòàíîâèòñÿ ïðè÷èíîé îòåêà áëèçëåæàùèõ òêàíåé è íàðóøåíèþ êðîâîîáðàùåíèÿ ïîðàæåííîé îáëàñòè.
Êîðåøîê ñïèííîãî ìîçãà íà÷èíàåò ñòðàäàòü îò íåõâàòêè êèñëîðîäà, ðàçâèâàþòñÿ ñïàéêè. Íàðàñòàåò ñïàçì ñîñóäîâ, íåðâíûå âåòêè, ðàñïîëàãàþùèåñÿ â ïîçâîíî÷íîì ñòîëáå, ðàçäðàæåíû. Íà ôîíå ëåãêîé äèñòðîôèè òêàíåé ïàöèåíò íà÷èíàåò èñïûòûâàòü îñòðûå áîëåâûå îùóùåíèÿ (ïðîñòðåëû).
Íà âòîðîé ñòàäèè âûïÿ÷èâàíèå ïðèíèìàåò ôîðìó ïðîòðóçèè, èíòåíñèâíûå áîëåâûå îùóùåíèÿ ïðèòóïëÿþòñÿ è íàõîäÿò îòðàæåíèå â êîíå÷íîñòÿõ. Íàïðÿæåííûé è ñäàâëåííûé êîðåøîê îòåêàåò, åãî ïèòàíèå êðîâüþ óõóäøàåòñÿ, ñîçäàåòñÿ ýôôåêò êîìïðåññèîííîãî êîðåøêîâîãî ñèíäðîìà.
Íà òðåòüåé ñòàäèè ñòóäåíèñòîå ÿäðî äèñêà ïî÷òè ïîëíîñòüþ ïåðåñòàåò îêàçûâàòü àìîðòèçàöèîííóþ ïîääåðæêó. Íåðâíûé êîðåøîê ïî áîëüøåé ÷àñòè àòðîôèðóåòñÿ íà ôîíå ïëîõîãî êðîâîîáðàùåíèÿ, âûçâàííîãî ðîñòîì îñòåîôèòîâ, ïàòîëîãè÷åñêèõ íàðîñòîâ íà ïîâåðõíîñòè êîñòíîé òêàíè.
Çàêëþ÷èòåëüíàÿ, ÷åòâåðòàÿ ñòàäèÿ ñîïðîâîæäàåòñÿ ñíèæåíèåì áîëåâûõ îùóùåíèé. Ýòî ÿâëåíèå îáúÿñíÿåòñÿ àòðîôèåé îêðóæàþùèõ òêàíåé.
Ìåæïîçâîíî÷íûé äèñê ñòàíîâèòñÿ áîëåå ïëîòíûì, ïîçâîíî÷íî-äâèãàòåëüíûé ñóñòàâ ïðåòåðïåâàåò àíêèëîçèðóþùóþ áëîêàäó – êàëüöèíèðîâàíèå è äîñòèæåíèå íè÷òîæíîé ïîäâèæíîñòè.
Äèàãíîñòèêà
Äèàãíîñòèêîé çàáîëåâàíèé îïîðíî-äâèãàòåëüíîãî àïïàðàòà â öåëîì çàíèìàþòñÿ âðà÷è-îðòîïåäû. Îäíàêî ãðûæè äèñêîâ — ïðîáëåìà ìåæäèñöèïëèíàðíàÿ. Íå îáîéòèñü áåç êîíñóëüòàöèè íåâðîëîãà è, â êðàéíèõ ñëó÷àÿõ, íåéðîõèðóðãà. Íà÷àòü æå ñâîé ïóòü ñëåäóåò ñ ïîñåùåíèÿ âðà÷à-òåðàïåâòà èëè õèðóðãà. Îíè ïîìîãóò îïðåäåëèòüñÿ ñ äàëüíåéøåé ñòðàòåãèåé îáñëåäîâàíèÿ è âûäàäóò íåîáõîäèìûå íàïðàâëåíèÿ.
Îñíîâó äèàãíîñòèêè ñîñòàâëÿþò èíñòðóìåíòàëüíûå èññëåäîâàíèÿ. Ñðåäè íàèáîëåå èíôîðìàòèâíûõ:
1) Ðåíòãåíîãðàôèÿ ïîÿñíè÷íîãî îòäåëà ïîçâîíî÷íèêà. Íàèáîëåå ðàñïðîñòðàíåííîå è äîñòóïíîå èññëåäîâàíèå. Ãëàâíûé ìèíóñ — îòñóòñòâèå âèçóàëèçàöèè ìÿãêèõ òêàíåé è ñòðóêòóð, ê êîòîðûì îòíîñÿòñÿ ìåæïîçâîíî÷íûå äèñêè.  äàííîì ñëó÷àå ìîæíî ëèøü ãàäàòü åñòü ãðûæè èëè íåò.
2) ÌÐÒ-äèàãíîñòèêà. Íàèáîëåå ïðåäïî÷òèòåëüíûé ìåòîä, ïîçâîëÿþùèé âûÿâèòü èçìåíåíèÿ ïîçâîíî÷íèêà ñî ñòîïðîöåíòíîé òî÷íîñòüþ.
Îáû÷íî ýòèõ èññëåäîâàíèé äîñòàòî÷íî äëÿ âûÿâëåíèÿ ïàòîëîãèé ïîçâîíî÷íèêà.
Ëå÷åíèå
 äåëå òåðàïèè áîëüøóþ ðîëü èãðàþò êîíñåðâàòèâíûå ìåòîäû ëå÷åíèÿ. Õèðóðãè÷åñêîå ëå÷åíèå — êðàéíÿÿ ìåðà
Îñíîâó êîíñåðâàòèâíîé òåðàïèè ñîñòàâëÿåò ïðèåì ñïåöèàëüíûõ ëåêàðñòâåííûõ ñðåäñòâ:
* Ïðîòèâîâîñïàëèòåëüíûõ íåñòåðîèäíîãî ïðîèñõîæäåíèÿ. Ñþäà âõîäÿò: Êåòîðîë, Íàéç, Èáóïðîôåí, Íèìåñóëèä, Êñåôîêàì è äð.
* Îáåçáîëèâàþùèõ ïðåïàðàòîâ: Ìîâàëèñ, Áàðàëãèí è ò.ä.
* Ñïàçìîëèòèêîâ (Íî-øïà).
* Ìèîðåëàêñàíòîâ.
 êðàéíèõ ñëó÷àÿõ ïîêàçàí ïðèåì ñòåðîèäíûõ ïðîòèâîâîñïàëèòåëüíûõ ñðåäñòâ (Ïðåäíèçîëîí è äðóãèå ïîäîáíûå).
Ïðè ïåðåõîäå çàáîëåâàíèÿ â ñîñòîÿíèè ðåìèññèè íàçíà÷àåòñÿ ôèçèîëå÷åíèå è ËÔÊ. Êîíêðåòíûå ïðîöåäóðû è êîìïëåêñû ôèçè÷åñêèõ óïðàæíåíèé ïîäáèðàþò âðà÷è, èñõîäÿ èç òÿæåñòè áîëåçíè è òåêóùåãî ñîñòîÿíèÿ ïàöèåíòà. Øèðîêî ïðàêòèêóåòñÿ è îðòîïåäè÷åñêîå ëå÷åíèå. Ñóòü åãî çàêëþ÷àåòñÿ â íîøåíèè ñïåöèàëüíîé øèíû, èñêóññòâåííî ïîääåðæèâàþùåé áîëüíîé ïîçâîíî÷íèê. Ëå÷åíèå ìåæïîçâîíî÷íîé ãðûæè ïîÿñíè÷íîãî îòäåëà äîëæíî áûòü êîìïëåêñíûì, òîëüêî òîãäà ýôôåêò áóäåò íàèáîëåå çàìåòíûì.
Åñëè ñëó÷àé íå çàïóùåí, òî ïàöèåíòó ïðåäëàãàþò êîíñåðâàòèâíîå ðåøåíèå ïðîáëåìû. Ýôôåêòèâíûì áóäåò âàðèàíò êîìïëåêñà: ëåêàðñòâåííûå ïðåïàðàòû – ëå÷åáíàÿ ãèìíàñòèêà – ìàíóàëüíàÿ òåðàïèÿ. Ïðè îáîñòðåíèè ðåêîìåíäóåòñÿ ìàëîïîäâèæíûé ðåæèì, â íåêîòîðûõ ñëó÷àÿõ ïîñòåëüíûé, ñðîêîì äî íåäåëè.  ñëó÷àå íåîáõîäèìîñòè ïðîâîäèòñÿ áëîêàäà ïîðàæåííîãî ó÷àñòêà. Âîçìîæíî íàçíà÷åíèå îáåçáîëèâàþùèõ ìàçåé, êîòîðûå ñëåäóåò âòèðàòü äëÿ áîëåå ãëóáîêîãî âîçäåéñòâèÿ. Àïïàðàòíàÿ òåðàïèÿ îêàçûâàåò ýôôåêòèâíîå âîçäåéñòâèå íà íà÷àëüíûõ ñòàäèÿõ áîëåçíè, â âîññòàíîâèòåëüíûé ïåðèîä. Ïîäòâåðäèëè âûñîêèå öåëåáíûå õàðàêòåðèñòèêè ãèðóäîòåðàïèÿ(ëå÷åíèå ðàçëè÷íûõ çàáîëåâàíèé ÷åëîâåêà ñ èñïîëüçîâàíèåì ìåäèöèíñêîé ïèÿâêè), èãëîóêàëûâàíèå, ìàññàæ. Íàðîäíàÿ ìåäèöèíà ïðî÷íî óêðåïèëàñü â îçäîðîâèòåëüíîì êîìïëåêñå ïðè ëå÷åíèè ìåæïîçâîíî÷íîé ãðûæè. Îòâàðû, êîòîðûå ñîäåðæàò áîëüøîé âèòàìèííûé êîìïëåêñ, ïîäïèòûâàþò èñòîí÷åííûå òêàíè, óëó÷øàþò îáùåå ôèçè÷åñêîå ñîñòîÿíèå ïàöèåíòà.
Õèðóðãè÷åñêîå ðåøåíèå ïðîáëåìû – ýòî êðàéíÿÿ ìåðà, êîãäà äðóãèå âàðèàíòû íåýôôåêòèâíû. ×àñòî îïåðàöèîííîãî âìåøàòåëüñòâà òðåáóþò ìåäèàííàÿ è äîðçàëüíàÿ ãðûæè äèñêîâ L5 s1 è L4 L5. Ëþáîå âìåøàòåëüñòâî â ïîçâîíî÷íóþ îáëàñòü áîëüøîé ðèñê. Õèðóðãè ñòàðàþòñÿ ñäåëàòü îïåðàöèè áåçîïàñíûìè, èñïîëüçóÿ íåéðîõèðóðãè÷åñêèå ìåòîäû, òàêèå êàê:
1.Ìèêðîõèðóðãè÷åñêîå óäàëåíèå ãðûæè ìåæïîçâîíî÷íîãî äèñêà (ìèêðîäèñêýêòîìèÿ) — ýòî îïåðàöèÿ, ÿâëÿþùàÿñÿ ýôôåêòèâíûì ìåòîäîì õèðóðãè÷åñêîãî ëå÷åíèÿ. Ýòîò ìåòîä âûïîëíÿåòñÿ ïîä áîëüøèì óâåëè÷åíèåì ñ èñïîëüçîâàíèåì îïåðàöèîííîé íàëîáíîé ëóïû èëè ñ èñïîëüçîâàíèåì îïåðàöèîííîãî ìèêðîñêîïà. Îñíîâíûì ïðåèìóùåñòâîì ýòîãî ìåòîäà ÿâëÿåòñÿ âîçìîæíîñòü óäàëåíèÿ ãðûæè ìåæïîçâîíêîâîãî äèñêà ëþáîé ïëîòíîñòè è ëþáîãî ðàñïîëîæåíèÿ.
2.Ýíäîñêîïè÷åñêèé ìåòîä õèðóðãè÷åñêîãî ëå÷åíèÿ ãðûæ ìåæïîçâîíêîâûõ äèñêîâ ÿâëÿåòñÿ äîñòàòî÷íî íîâûì íàïðàâëåíèåì è, êàê òàêîâîé, ïîäâåðãàåòñÿ ìàññå êðèòèêè è ñðàâíåíèé. Ïðèìåíåíèå ýíäîñêîïà ïîçâîëÿåò ñóùåñòâåííî óìåíüøèòü îïåðàöèîííóþ òðàâìó, íî èìååò áîëåå îãðàíè÷åííûå óñëîâèÿ ïðèìåíåíèÿ (ðàçìåð, ðàñïîëîæåíèå ãðûæè ìåæïîçâîíêîâîãî äèñêà).
3. Òðàíñôàñåòî÷íîå óäàëåíèå ìåæïîçâîíêîâîé ãðûæè ïîÿñíè÷íîãî îòäåëà ñ èñïîëüçîâàíèåì òóáóñíûõ ðåòðàêòîðîâ è ÷ðåñêîæíîé ïîëóðèãèäíîé òðàíñïåäèêóëÿðíîé ñòàáèëèçàöèåé íà PEEK-ñòåðæíÿõ. Ñîâðåìåííûé ìàëîèíâàçèâíûé ìåòîä íåéðîõèðóðãè÷åñêîãî ëå÷åíèÿ ìåæïîçâîíêîâîé ãðûæè.  õîäå îïåðàöèè ïðîèçâîäèòñÿ óäàëåíèå ãðûæè è ñòàáèëèçàöèÿ îïåðèðóåìîãî ñåãìåíòà ïðè ïîìîùè ñèñòåìû, ñîñòîÿùåé èç ÷åòûðåõ òèòàíîâûõ âèíòîâ è äâóõ PEEK (ÏÈÊ) ñòåðæíåé.
ËÔÊ ïðè ìåæïîçâîíî÷íîé ãðûæå
Óïðàæíåíèÿ, óêðåïëÿþùèå ìûøöû æèâîòà:
– Ïîäúåìû òóëîâèùà (ïîëåçíû, ÷òîáû óêðåïèòü ñëàáûå ìûøöû âåðõíåãî ïðåññà æèâîòà). Äëÿ èõ âûïîëíåíèÿ íóæíî ëå÷ü íà ñïèíó, íèæíèå êîíå÷íîñòè ñîãíóòü â êîëåíÿõ, à ðóêè ðàñïîëîæèòü íà ãðóäè ñêðåùåííûìè. Ïîäíèìàòü âåðõíþþ ÷àñòü òóëîâèùà íà ïÿòíàäöàòü – äâàäöàòü ñàíòèìåòðîâ îò ïîëà, çàäåðæèòåñü íà 2 – 5 ñåêóíä, çàòåì ìåäëåííî îïóñêàòü â íà÷àëüíîå ïîëîæåíèå. Âûäûõàòü íà ïóòè ââåðõ, è âäûõàòü íà ïóòè âíèç. Äâà ïîäõîäà ïî äåñÿòü ðàç.
– Äëÿ óêðåïëåíèÿ òåõ ìûøö, êîòîðûå ñîñòàâëÿþò ïðåññ íèçà æèâîòà, ëå÷ü íà ñïèíó è ïîî÷åðåäíî è ìåäëåííî ïîäíèìàòü âûïðÿìëåííûå íîãè íà 30 – 50 ñàíòèìåòðîâ îò ïîëà. Ôèêñèðîâàòü èõ â âåðõíåì ïîëîæåíèè íà äåñÿòü ñåêóíä, ïîñëå ÷åãî òàêæå íåñïåøà îïóñêàòü. Äâà ïîäõîäà ïî äåñÿòü ïîäúåìîâ.
– Ëå÷ü íà ñïèíó (êàê ïðàâèëî, â ñïîêîéíîì ðàññëàáëåííîì ñîñòîÿíèè ìåæäó ñïèíîé è ïîëîì îáðàçóåòñÿ çàçîð). Ïóòåì íàïðÿæåíèÿ ìûøö ïåðåäíåé áðþøíîé ñòåíêè, ïðèæàòü ñïèíó ê ïîëó òàê, ÷òîáû èñ÷åç çàçîð, îñòàâàòüñÿ â ýòîé ïîçå â òå÷åíèå âîñüìè – äåñÿòè ñåêóíä, âåðíóòüñÿ â èñõîäíóþ ïîçèöèþ. Âûïîëíÿòü ïðèåì 8 – 10 ðàç.
Óïðàæíåíèÿ, ðàññëàáëÿþùèå ìûøöû ñïèíû.
– Ïîäíÿòèÿ òàçà. Ëå÷ü íà ñïèíó, õîðîøî ñîãíóòü íîãè â êîëåííûõ ñóñòàâàõ. Íàïðÿ÷ü ÿãîäèöû è æèâîò òàê, ÷òîáû íèæíÿÿ ÷àñòü ñïèíû íåìíîãî ïðèïîäíÿëàñü íàä ïîëîì, çàñòûòü â ýòîé ïîçå íà ñåêóíäó. Îïóñòèòüñÿ îáðàòíî íà ïîë, ðàññëàáèòüñÿ. Äûøàòü ðàâíîìåðíî. Ïëàâíî óäëèíÿòü âûïîëíåíèå óïðàæíåíèÿ äî 5 ñåêóíä. Çàòåì îòñòàâèòü ñòóïíè íîã íåìíîãî äàëüøå îò òåëà è ïîïðîáîâàòü ñíîâà.
– Óïðàæíåíèå ðàçãèáàíèÿ. Èç ïîëîæåíèÿ ëåæà íà æèâîòå ñ ïðèæàòûìè ê ãðóäè ñîãíóòûìè â ëîêòÿõ ðóêàìè, ìåäëåííî ïðèïîäíÿòü âåðõíþþ ÷àñòü òîðñà íà ëîêòè, äåðæà áåäðà è òàç íà ïîëó. Çàìåðåòü â ýòîé ïîçèöèè íà ïÿòü ñåêóíä è âåðíóòüñÿ îáðàòíî íà ïîë. Ïîñòåïåííî óâåëè÷èâàòü ïðåáûâàíèå â ðàçîãíóòîé ïîçèöèè äî òðèäöàòè ñåêóíä. Ïîâòîðÿòü 10 ðàç.
Ðàñòÿæêà ìûøö ñïèíû.
– Ëåæà íà ñïèíå ñ ñîãíóòûìè â êîëåíÿõ è ïîñòàâëåííûìè âìåñòå íîãàìè è ðàçâåäåííûìè â ñòîðîíû ðóêàìè, àêêóðàòíî è ìåäëåííî îïóñêàòü êîëåíè íà ïîë èç ñòîðîíû â îäíó ñòîðîíó, çàäåðæèâàÿñü â êðàéíèõ ïîëîæåíèÿõ ïî äâàäöàòü ñåêóíä.
– Íàõîäÿñü íà ñïèíå, âçÿòü ðóêàìè ãîëåíü èëè áåäðî îäíîé íîãè è ìåäëåííî ïîòÿíóòü êîëåíî ïî íàïðàâëåíèþ ê ãðóäíîé êëåòêå äî ìàêñèìóìà. Çàäåðæàòüñÿ íà äåñÿòü – äâàäöàòü ñåêóíä, çàòåì àíàëîãè÷íî ïðîäåëàòü ñ äðóãîé íîãîé.
– Íàõîäÿñü ëåæà íà ñïèíå áåðåæíî ïîòÿíóòü êîëåíè îáåèõ íîã ê ãðóäè. Ñïóñòÿ äâàäöàòü – òðèäöàòü ñåêóíä, ìåäëåííî âåðíóòüñÿ â íà÷àëüíîå ïîëîæåíèå. Äâà ïîäõîäà ïî 6 ðàç.
– Ñåñòü íà ãîëåíè, ñîãíóòü è, âûòÿíóâ ðóêè, ïîòÿíóòüñÿ âïåðåä íå îòðûâàÿ ÿãîäèöû îò ïÿòîê. ×åðåç äâàäöàòü – òðèäöàòü ñåêóíä, ìåäëåííî âîçâðàùàòüñÿ ê èñõîäíîìó ïîëîæåíèþ. Äâà ïîäõîäà ïî 6 ðàç.
Óïðàæíåíèÿ, óêðåïëÿþùèå ìûøöû ñïèíû.
– Íàõîäÿñü ëåæà íà æèâîòå (ìîæíî ïîäëîæèòü ÷òî-íèáóäü íàïîäîáèå âàëèêà èëè ïîäóøêè äëÿ óäîáñòâà è ñîçäàíèÿ âîçâûøåííîñòè) ñ ðóêàìè ðàñïîëîæåííûìè çà ñïèíîé â ñöåïêå, ïîäíÿòü ïëå÷è è âåðõ òóëîâèùà. Ïîáûâ â ýòîì ïîëîæåíèè îêîëî ïÿòè ñåêóíä (äàëåå óâåëè÷èâàÿ äî 20 ñåêóíä), âåðíóòüñÿ â èçíà÷àëüíîå, 8-10 ðàç.
– Èç ïîçèöèè ëåæà íà æèâîòå (ïðè÷åì ãîëîâà è ãðóäü îïóùåíû íà ïîë, à ðóêè ïðîòÿíóòû íàä ãîëîâîé), ìåäëåííî ïîäíÿòü ðóêó è ïðîòèâîïîëîæíóþ âûïðÿìëåííóþ â êîëåíå íîãó íà ïÿòü – äåñÿòü ñàíòèìåòðîâ îò ïîëà, çàôèêñèðîâàòüñÿ íà ïàðó ñåêóíä (ïîñòåïåííî óâåëè÷èâàÿ äî äâàäöàòè) è âîçâðàòèòüñÿ â ïåðâîíà÷àëüíîå ïîëîæåíèå. Ïîâòîðÿòü îò âîñüìè äî äåñÿòè ðàç.
– Ïîëóìîñòèê. Èç ïîëîæåíèÿ íà ñïèíå ñ ñîãíóòûìè â êîëåííûõ ñóñòàâàõ íèæíèìè êîíå÷íîñòÿìè ìåäëåííî ïîäíÿòü íèç ñïèíû è ÿãîäèöû îò ïîëà. Çàôèêñèðîâàòü â ýòîé ïîçå íà ïÿòü – äåñÿòü ñåêóíä, çàòåì ïëàâíî îïóñòèòü. Ïàðà ïîäõîäîâ ïî äåñÿòü ïîëóìîñòèêîâ.
– Ëå÷ü íà æèâîò, ðóêè ðàñïîëîæèòü ïîä ãîëîâîé. Ïîî÷åðåäíî âûïîëíÿòü ïîäíÿòèå íîã, ñëåãêà ñîãíóòûõ â êîëåíÿõ, ôèêñèðóÿ èõ â âåðõíåì ïîëîæåíèè íà ïÿòü ñåêóíä. 8-10 ïîäíÿòèé.
– Ïîäíèìàòü íàçàä è ââåðõ ïîî÷åðåäíîñòè íîãè, íåçíà÷èòåëüíî ñîãíóòûå â êîëåíÿõ, çàäåðæèâàÿ ââåðõó íà ïÿòü ñåêóíä, çàòåì ìåäëåííî îïóñêàòü. 2 ïîäõîäà ïî 10 ïîäíÿòèé.
– Ñòîÿ íà ÷åòâåðåíüêàõ, îäíîâðåìåííî ïîäíÿòü âûïðÿìëåííóþ ðóêó è òàêóþ æå íîãó ñ ïðîòèâîïîëîæíîé ñòîðîíû, óäåðæèâàòü â òå÷åíèå òðåõ – ïÿòè ñåêóíä. Ïðè ýòîì ñïèíó íóæíî äåðæàòü ïðÿìîé. ×åðåäóÿ ðóêè è íîãè ïîâòîðÿòü 8 – 10 ðàç.
Çàêëþ÷åíèå
 ñâîåì ðåôåðàòå ÿ ïîñòàðàëàñü ðàñêðûòü òåìó: Ìåæïîçâîíî÷íûå ãðûæè.
 ðåçóëüòàòå, ÿ ïðèøëà ê âûâîäó, ÷òî îõðàíà ñîáñòâåííîãî çäîðîâüÿ – ýòî íåïîñðåäñòâåííàÿ îáÿçàííîñòü êàæäîãî, îí íå âïðàâå ïåðåêëàäûâàòü åå íà îêðóæàþùèõ. Êàêîé áû ñîâåðøåííîé íè áûëà ìåäèöèíà, îíà íå ìîæåò èçáàâèòü êàæäîãî îò âñåõ áîëåçíåé. ×åëîâåê – ñàì òâîðåö ñâîåãî çäîðîâüÿ, çà êîòîðîå íàäî áîðîòüñÿ. Ñ ðàííåãî âîçðàñòà íåîáõîäèìî âåñòè àêòèâíûé îáðàç æèçíè, çàêàëèâàòüñÿ, çàíèìàòüñÿ ôèçêóëüòóðîé è ñïîðòîì, ñîáëþäàòü ïðàâèëà ëè÷íîé ãèãèåíû, ÷òîáû ìàêñèìàëüíî ïðåäîòâðàòèòü âîçíèêíîâåíèå ñåðüåçíûõ çàáîëåâàíèé, îäíèì èç êîòîðûõ ÿâëÿåòñÿ ãðûæà ïîçâîíî÷íèêà.
Ìåæïîçâîíî÷íàÿ ãðûæà – ýòî ñåðüåçíàÿ ïðîáëåìà äëÿ ÷åëîâåêà, ìåøàþùàÿ îáû÷íîé æèçíè è ëèøàþùàÿ ìíîãèõ âîçìîæíîñòåé. Ïðè ïîñòîÿííûõ áîëÿõ â ñïèíå, ïîÿñíèöå ñëåäóåò ñðàçó æå ïðîâåñòè äèàãíîñòèêó îðãàíèçìà. À â ñëó÷àå íàëè÷èÿ ãðûæè íåîáõîäèìî àêòèâíî çàíÿòüñÿ åå ëå÷åíèåì, ïðèìåíÿÿ ËÔÊ è äðóãèå ñðåäñòâà ìåäèöèíû.
Ñïèñîê èñïîëüçîâàííûõ èñòî÷íèêîâ
1. https://vashpozvonochnik.ru/bolezni/gryzha/gryzha-mezhpozvonochnogo-diska/
2. https://zhenskoe-mnenie.ru/themes/health/pochemu-voznikaet-mezhpozvonochnaia-gryzha-kak-diagnostirovat-mezhpozvonochnuiu-gryzhu-kak-ee-lechit-i-izbezhat-oslozhnenii-bolezni/
3. https://ru.wikipedia.org/wiki/Ìåæïîçâîíî÷íàÿ_ãðûæà
4. https://vsetelo.com/bolezni/zabolevaniya-oda/gryzha/poyasnichnogo-otdela.html
5. https://osteocure.ru/uprazhneniya/osobennosti-vy-polneniya-gimnastika-pri-mezhpozvonochny-h-gry-zhah.html
Ðàçìåùåíî íà Allbest.ru
…
Источник
Выбор диагностики грыж межпозвоночных дисков. Клинические проявления дегенеративных изменений межпозвоночного диска в пояснично-крестцовом отделе позвоночника. Основные стадии образования межпозвоночной грыжи. Основные виды оперативного лечения.
Краткое сожержание материала:
Размещено на
Оглавление
ВВЕДЕНИЕ
Глава 1. Межпозвоночная грыжа
1.1 Клинические проявления
1.2 Стадии формирования
1.3 Два мифа о межпозвоночной грыже.
1.4 Обследование
1.5 Лечение
Глава 2. Ортопедический режим
Глава 3. Формы занятий физкультурой
3.1 Лечебная физкультура
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗУЕМЫХ ИСТОЧНИКОВ
ВВЕДЕНИЕ
Охрана собственного здоровья – это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния и лишь тогда вспоминает о медицине. Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек – сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены, – словом, добиваться разумными путями подлинной гармонии здоровья.
Здоровье – это первая и важнейшая потребность человека, определяющая способность его к труду и обеспечивающая гармоническое развитие личности. Оно является важнейшей предпосылкой к познанию окружающего мира, к самоутверждению и счастью человека. Активная долгая жизнь – это важное слагаемое человеческого фактора. По определению Всемирной организации здравоохранения “здоровье – это состояние физического, духовного и социального благополучия, а не только отсутствие болезней и физических дефектов”.
Здоровый образ жизни, что же мы вкладываем в это определение. Прежде всего, это образ жизни, основанный на принципах нравственности, рационально организованный, активный, трудовой, закаливающий и, в то же время, защищающий от неблагоприятных воздействий окружающей среды. Такой образ жизни позволяет до глубокой старости сохранять нравственное, психическое и физическое здоровье.
Вообще, можно говорить о трех основных видах здоровья: о здоровье физическом, психическом и нравственном (социальном):
Физическое здоровье – это естественное состояние организма, обусловленное нормальным функционированием всех его органов и систем. Если хорошо работают все органы и системы, то и весь организм человека (система саморегулирующаяся) правильно функционирует и развивается.
Психическое здоровье зависит от состояния головного мозга, оно характеризуется уровнем и качеством мышления, развитием внимания и памяти, степенью эмоциональной устойчивости, развитием волевых качеств.
Нравственное здоровье определяется теми моральными принципами, которые являются основой социальной жизни человека, т.е. жизни в определенном человеческом обществе. Отличительными признаками нравственного здоровья человека являются, прежде всего, сознательное отношение к труду, активное неприятие нравов и привычек, противоречащих нормальному образу жизни.
Здоровый и духовно развитый человек счастлив – он отлично себя чувствует, получает удовлетворение от своей работы, стремится к самоусовершенствованию, достигая неувядающей молодости духа и внутренней красоты.
Глава 1. Межпозвоночная грыжа
Межпозвоночная грыжа — это смещение пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе. Хотя грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а Германии 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, остальные 6 % на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
1.1 Клинические проявления
Клинические проявления дегенеративных изменений межпозвоночного диска в пояснично-крестцовом отделе позвоночника:
локальные боли в зоне проекции пораженного диска — в пояснично-крестцовой области (люмбалгия), усиливающиеся при нагрузке;
боль, иррадиирущая в ягодицу, по задней, задненаружной поверхности бедра и голени на стороне поражения (ишалгия),
онемение и покалывание в области иннервации пораженных корешков, слабость в нижней конечности;
слабость и нарушение чувствительности в обеих ногах;
нарушение функций тазовых органов — мочеиспускания, дефекации и потенции, онемение в перианогенитальной области.
Клинические проявления дегенеративных изменений в шейном отделе позвоночника:
· боли, иррадиирущие в плечо или руку
· головокружение
· подъёмы артериального давления
· сочетание головных болей с подъёмами артериального давления и головокружением
· онемение пальцев рук
Клинические проявления дегенеративных изменений в грудном отделе позвоночника:
· постоянные боли в грудном отделе при работе в вынужденной позе
· сочетание болей в грудном отделе позвоночника со сколиозом или кифосколиозом.
1.2 Стадии формирования
Как правило, возникновению межпозвоночной грыжи предшествует длительный остеохондроз – дегенеративно-дистрофические процессы в тканях диска, в результате которых он теряет амортизирующую способность и эластичность, обезвоживается и усыхает.
Со временем это приводит к тому, что межпозвонковый диск начинает расплющиваться и выпячиваться, или пролабировать (пролапс диска), за чем следует разрыв фиброзного кольца и выпадение ядра диска в позвоночный канал – межпозвонковая грыжа (грыжа межпозвоночного диска).
В образовании межпозвоночной грыжи выделяют несколько стадий.
1 стадия – протрузия.
Протрузия диска означает его выпячивание и растяжение фиброзного кольца без его разрыва.
2 стадия – экструзия.
Экструзия означает дальнейшее выпячивание диска с образованием трещин в фиброзном кольце и частичным выпадением ядра диска.
3 стадия – секвестрация, или истинная грыжа.
На этой стадии фиброзное кольцо диска разрывается и пульпозное ядро выпадает в позвоночный канал, что приводит к сдавливанию (компрессии) спинного мозга. Одновременно происходит повреждение (разрыв) задней продольной связки. Непосредственной причиной образования грыжи может стать, например, резкое поднятие тяжести (так обычно образуется межпозвоночная грыжа поясничного отдела). Опасность межпозвоночной грыжи зависит не только от ее размера, но и от соотношения величины выпадения ядра диска (пролапса) к диаметру спинномозгового канала. Позвоночный канал наиболее узок в шейном и грудном отделах, поэтому грыжа межпозвоночного диска в этих отделах даже при небольшом размере представляет существенную опасность.
1.3 Два мифа о межпозвоночной грыже
С межпозвоночной грыжей связано два распространенных заблуждения.
Первое заблуждение – что межпозвоночная грыжа обязательно означает операцию. На самом деле это вовсе не так. В некоторых случаях межпозвоночной грыжи действительно ничего не остается кроме хирургического вмешательства. Обычно это относится к случаям, когда время для лечения уже упущено, компрессия спинного мозга становится угрожающей и необходимы экстренные меры. Не допустить этого можно, если вовремя начать лечение межпозвонковой грыжи, однако если это уже произошло, остается только операция. В других же случаях межпозвоночную грыжу нужно лечить, а не оперировать. Ведь при диагнозе межпозвоночная грыжа операция не устраняет причину возникшей проблемы, а значит, грыжи могут возникать вновь и вновь. Кроме того, не все операции проходят успешно. Вероятность осложнения, а это парезы и параличи, составляет до 10 % всех случаев.
Второе заблуждение, что грыжу якобы можно вправить с помощью мануальной терапии. На самом же деле, при диагнозе межпозвоночная грыжа лечение не только не требует, а наоборот, исключает применение мануальной терапии! Пытаться вправить грыжу не только бесполезно, но и опасно.
1.4 Обследование
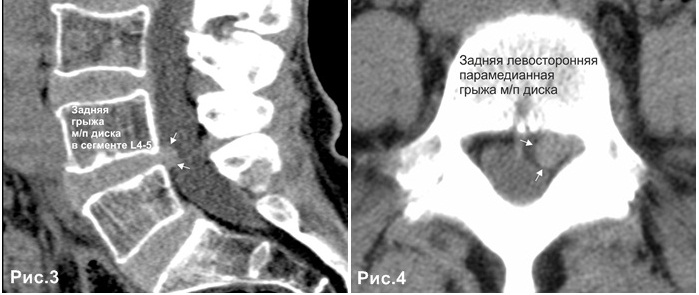
Методом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ). При необходимости проводится неинвазивная МР-миелография или инвазивная КТ-миелография.
1.5 Лечение
межпозвоночный диск позвоночник грыжа
Есть два вида лечения: консервативный и хирургический
В большинстве случаев симптомы межпозвоночной грыжи стихают в течение шести недель после их появления, наступает ремиссия и хирургическое вмешательство не требуется. Исследование Vroomen и коллег (2002) показало, что у 73% пациентов выраженное улучшение наступало без хирургического вмешательства в течение 12 недель после появления симптомов заболевания…
Источник