Домашние приборы для лечения бронхита

Бронхит – распространенное заболевание у детей и взрослых, одним из наиболее неприятных симптомов которого является приступообразный кашель. Чтобы избавиться от болезни, требуется комплексное лечение, включающее в себя применение народных средств. Чем раньше начать их применение, тем большего числа осложнений удастся избежать.
Симптомы бронхита у взрослых и детей
Выбранный метод лечения должен подходить под выраженную симптоматику заболевания. Она отличается в зависимости от вида бронхита.
Основными признаками острого бронхита являются:
- появление сильного кашля, который меняется от сухого к влажному по мере начала лечения;
- приступы кашлевого рефлекса усиливаются в ночное время, появляются частые трудности дыхания во сне;
- увеличение температуры тела до 39-40 градусов;
- повышенная потливость, жар, слабость;
- озноб, часто сменяющий прилив жара;
- сухие хрипы, которые прослушиваются не только врачом при обследовании, но и во время обычного дыхания;
- частая одышка.
Симптомами инфекционного бронхита являются те же признаки, что и у острого, к ним добавляются такие явления, как:
- ощущение дискомфорта в области грудной клетки, похожее на сдавливание;
- жесткое дыхание, сильные хрипы;
- при кашле болезненные ощущения опускаются с грудной клетки до живота;
- температура тела может повышаться до 40-41 градуса.
Важно! Существуют также аллергический и химический бронхиты, они не являются простудными заболеваниями, их симптомы отличаются, остается лишь кашель. Диагностикой и назначением лечения в таких случаях занимаются аллерголог, смежные специалисты.
Народные методы лечения бронхита
Кроме медикаментозной терапии при бронхите применяются доступные методы и процедуры, которые вполне можно проводить и в домашних условиях.
Ингаляции
Ингаляции – незаменимая методика лечения бронхита, позволяющая разжижать мокроту, ускорять ее выведение, воздействуя непосредственно на очаг воспаления.
Существует два способа их проведения:
- ингалятором, небулайзером – специальным устройством, обеспечивающим безопасность и эффективность проведения процедуры;
- паровым способом – старинным методом, который подразумевает использование емкости с раствором для ингаляции.
Для проведения процедуры могут использоваться как лекарственные средства, так и травы, другие народны рецепты. Эффективными являются травяные растворы, включающие в себя такие растения, как ромашка, шалфей, календула, зверобой, эвкалипт, можжевельник. Приобрести такой сбор для ингаляций можно в готовом виде в аптеке.
Эффективными являются также сухие ингаляции морской солью, для их проведения необходимо растереть продукт, накалить, подсушить его на сковороде, пересыпать в емкость и дышать паром. Преимущество такого рецепта в том, что солевая ингаляции эффективна и при сухом, и при влажном кашле, то есть на разных стадиях бронхита.
Для ингаляций с помощью небулайзера чаще назначают лекарственные растворы. Для этого используются такие препараты, как Амброксол, Хлорофиллипт, Ротокан, другие. Применение небулайзеров облегчает процесс дыхания препаратами, современные модели создают аэрозоль из лекарств без увеличения их температуры, что делает процедуру безопасной, комфортной.
Совет! Проведение ингаляций имеет ряд противопоказаний, основными из которых являются астма, хронические заболевания сердечно-сосудистой системы организма.
Настои из трав
Для лечения бронхита применяются травы, обладающие отхаркивающим, противовоспалительным эффектами.
Настой подразумевает приготовление раствора по методу заваривания чая. Трава заливается кипятком, через некоторое время она остывает, после чего ее нужно процедить.
Популярностью пользуются такие эффективные травы для настоев:
- душица;
- термопсис;
- сосновые почки;
- мать-и-мачеха;
- подорожник, другие.
Лучше всего использовать эти растения не по отдельности, а совмещая их друг с другом. Эффективным оказывается приготовление таких сборов:
- Берем в равных количествах шалфей, подорожник, сосновые почки, корень солодки, бузину. На стакан кипятка необходимо взять 2 столовые ложки травяной смеси. Принимается средство по столовой ложке каждые два часа.
- Берем по половине чайной ложки девясила и сосновых почек, добавляем чайную ложку душицы. Завариваем настой, как в предыдущем рецепте, применяем так же. Полученная смесь отличается мощным отхаркивающим эффектом.
Редька от кашля
Черную редьку широко применяли от кашля еще наши предки, этот доступный овощ является кладезем полезным лечебных свойств.
При лечении бронхита особенно ценятся такие действия редьки, как:
- укрепление иммунной системы организмы, внутренних сил для борьбы с недугом;
- высокое содержание фитонцидов (не меньше, чем в луке);
- противомикробное действие;
- противовоспалительный, успокаивающий эффект.
Рецепт от кашля с редькой
Для приготовления действенного средства от бронхита, понадобится также мед. Берем редьку среднего размера, обязательно созревшую, тщательно моем, удаляя остатки грязи. Вырезаем краем ножа серединку, чтобы к центру овоща появился свободный доступ. Добавляем в отверстие ложку меда, чтобы больше половины осталось пустой.
Через несколько часов в редьке появится сок, он будет выделяться на протяжении нескольких дней, затем ее придется заменить.
Применение: взрослым необходимо принимать по столовой ложке сока трижды в день, детям – по чайной. Кстати, детям такое «сладкое» лекарство от кашля приходится по душе.
Важно! И мед, и редька являются сильными аллергенами, поэтому прежде необходимо убедиться в отсутствии аллергической реакции.
Применять редьку с медом, как любое другое народное средство, рекомендовано в качестве дополнения к медикаментозному лечению. Их можно использовать и после прекращения приема лекарств, пока полностью не пройдут все симптомы.
Применять народные средства можно и в целях профилактики. Например, когда один человек в семье заболел, пить сок редьки полезно всем.
Профилактика бронхита
Профилактика бронхита включает в себя соблюдение таких рекомендаций:
- стимулировать работу иммунной системы организма, принимая витамины, как с пищей, так и через лекарственные препараты;
- правильно питаться;
- отказаться от вредных привычек, особенно курения;
- одеваться по погоде, избегать переохлаждения;
- своевременно вылечивать все простудные заболевания;
- обращаться к врачам при первом подозрении на бронхит;
- избегать тесного общения с больными простудными заболеваниями;
- пользоваться личными средствами гигиены.
Такие профилактические меры полезны к применению, как детям, так и взрослым. Они помогут укрепить внутренние силы организма, его способность противостоять инфекциям, вирусам, различным патогенным микроорганизмам.
Хорошим помощником в этом станет применение напитка Флорента, который подойдет всей семье. Он рекомендован для профилактики и лечения бронхитов, других простудных заболеваний. Напиток Флорента используется как дополнительный элемент в профилактике болезней для повышения тонуса организма и устранения воспалений и инфекций.
Таким образом, симптомы и причины появления бронхита могут быть разными, чем раньше начнется лечение, тем быстрее получится преодолеть болезнь. И лекарственные препараты, и народные средства, направлены на разжижение мокроты, ускорение ее выведения из организма. Оптимальным вариантом терапии является сочетание медикаментов с травами, другими народными рецептами.
Источник
Бронхит сопровождается дисфункцией гладкой мускулатуры бронхов, что нарушает секрецию мокроты и ухудшает процесс ее выведения. Скопление мокроты в нижних дыхательных путях является благоприятной средой для патогенных микроорганизмов, в результате чего появляется слизь. Ингалятор от бронхита способствует выведению слизи, восстанавливает естественную секрецию мокроты. С помощью устройства процесс выздоровления проходит гораздо быстрее и эффективней. Но для начала узнаем, можно ли ингалятор при бронхите применять.
Можно ли применять ингалятор во время бронхита?
Метод введения лекарственных средств путем их вдыхания эффективен при многих заболеваниях нижних дыхательных путей. Способ помогает облегчить дыхание. При бронхите под действием вирусного агента в тканях бронхов развивается воспалительный процесс. Это приводит к отеку бронхов, сокращению гладкой мускулатуры, увеличению бронхиального секрета. Вязкая слизь вызывает дисфункцию реснитчатого эпителия, и формируется мукостаз.
Применять ингалятор при бронхите можно и нужно. Вдыхание распыленных частиц лекарственного вещества очищает слизистую дыхательных путей, способствует отхождению мокроты. С помощью ингаляций просвет бронхов увеличивается, стимулируется отхаркивание.
Ингалятор доставляет лекарственное вещество сразу в очаг воспаления, без потерь. Препарат обезвреживает патогенные бактерии, быстро устраняя воспаление. Отечность спадает, нормализуется выработка бронхиального секрета, пациент очень скоро идет на поправку.
Ингалятор удобен в применении у совсем маленьких детей. В силу несформированности микрофлоры кишечника большинство препаратов не могут применяться перорально, ингаляция – порой единственный способ терапии.
Типы ингаляций
Для лечения различных респираторных заболеваний подбирают наиболее оптимальный тип ингаляций. Их несколько, и все они имеют свои особенности:
- Сухие – вдыхание порошка или испарений веществ, не требующих предварительной или проходящей в процессе обработки. Метод не требует какого-либо оборудования и в большинстве случаев применяется в народной медицине. Один из самых известных рецептов: репчатый лук или чеснок мелко нарезают и выкладывают на блюдце, а затем дышат испарениями в течение нескольких минут (у кого на сколько сил хватает).
- Паровые – вдыхание лечебного пара. Паровой ингалятор от бронхита – одно из самых первых и примитивных, а поэтому и дешевых устройств для лечения респираторных заболеваний. Его прототипом считается емкость с горячим лечебным продуктом, парами которого дышат в терапевтических целях.
- Тепловлажные – обладают согревающим эффектом, но в отличие от паровых вероятность получить ожог отсутствует. Удобство таких ингаляций в том, что для их проведения могут использоваться самые разнообразные лекарственные вещества: травяные отвары, спиртовые настойки, специальные фармацевтические растворы, соляные.
- Влажные – ингаляции, проводимые мелкодисперсным лекарственным веществом без воздействия тепла. Такой способ имеет минимальное количество противопоказаний. От бронхита ингаляторы именно с влажным способом вдыхания лекарственного вещества подходят больше всего. В качестве лекарственного препарата чаще всего используют бронхолитики.
- Масляные – ингаляции с применением эфирных и масел целебных трав. Для проведения подобных процедур необходим специальный прибор, а также лекарственные вещества. Данный метод вдыхания имеет много противопоказаний и побочных проявлений, поэтому его используют только по назначению специалиста, а лучше проводить процедуры в медучреждении.
Лекарственные средства для ингаляций

Подбором лекарственного вещества должен заниматься специалист. Врач подберет медикамент так, чтобы он оказывал максимальный терапевтический эффект при минимальном риске развития побочных проявлений.
В ингалятор при бронхите какие лекарства заливают? Выбор препарата зависит от характеристик кашля и типа устройства:
- Бронходилатирующие средства – препараты, предотвращающие сужение бронхов и снижающие гиперпродукцию мокроты, при этом не оказывают негативного воздействия на защитный механизм слизистой бронхов и газообмен. Наиболее распространенными являются препараты «Беродуал», «Дитек», «Инспирекс», «Фенипра», «Ипратерол-аэронатив».
- Секретолитики и стимуляторы моторной функции – препараты, способствующие разжижению и выведению мокроты. Широко применяются «Амбробене», «Бронхоксол», «Флавамед», «Лазолван».
- Противокашлевые – средства, расширяющие бронхи, облегчающие дыхание, подавляющие кашель. Наиболее часто назначаемые препараты – «Стоптуссин» (капли), «Бронхолитин».
- Антисептические и дезинфецирующие средства – препараты, оказывающие противомикробное действие: «Бронхикум», «Фенспирид», «Мирамистин».
- Антибактериальные препараты. Для лечения бронхита обычно применяют антибактериальные препараты широкого спектра действия, обладающие высокой бактерицидностью. К таким препаратам относятся «Флуимуцил», «Диоксидин», «Цефтриаксон».
- Глюкокортикостероиды – гормональные препараты, подавляющие выработку лейкотриенов, которые провоцируют сужение бронхов, что способствует бронхоспазму. Также гормональные средства предупреждают распространение воспалительных клеток. Обычно врачи назначают «Пульмикорт», «Будесонид».
Устройства для ингаляций
Фармацевтическая промышленность предлагает немалый выбор приборов для лечения посредством вдыхания распыленных частиц жидкости. Выбор медикаментов, которые заливают в прибор, зависит от патологии. При бронхите лекарство для ингалятора подбирают также в зависимости от вида устройства. Их несколько, и все они имеют свои особенности:
- Паровые. Механизм действия заключается в доведении лекарственного раствора до 39-45°С с дальнейшим прогреванием верхних дыхательных путей испарениями этого раствора.
- Аэрозольные. Лекарственные вещества дозированно распыляются в носовой проход или ротовую полость без предварительного обработки (разведения, подогрева). Аэрозоли и спреи удобны в использовании. Особенно удобно применять такие ингаляторы при обструктивном бронхите у детей.
- Струйный (компрессорный) небулайзер. Механизм действия аппарата заключается в преобразовании лекарства в мелкодисперсный аэрозоль с частицами размером 0,5-10 мкм, который далее ингалируется.
- Ультразвуковой небулайзер – устройство для преобразования лекарства в мелкодисперсный аэрозоль с помощью энергии колебаний пьезокристалла высокой частоты.
- Меш-небулайзер (мембранный). Для генерации аэрозоля аппарат пропускает лекарственную субстанцию через мембрану-сито. Главное отличие такого прибора от ультразвукового или струйного в том, что лекарственное вещество, проходя через мембрану-сито, сразу доставляется в дыхательные пути больного.
Паровой ингалятор при бронхите

Принцип действия парового ингалятора заключается в нагревании воды с лекарственным веществом, испарения которой вдыхает больной. При вдыхании под воздействием тепла происходит расширение сосудов дыхательных путей, усиливается кровоток.
Лечение бронхита ингалятором парового типа не лучший вариант. Пар, поступая в нос и носоглотку, вследствие защитных особенностей дыхательной системы охлаждается. При дыхании через рот высок риск обжечь слизистую бронхов и еще больше усугубить ситуацию. Но для тех, кто приноровился, способ является вполне эффективным.
Применение парового ингалятора имеет ряд противопоказаний, которые следует учитывать:
- Сердечно-сосудистые патологии.
- Туберкулез легких.
- Поражение вирусом верхних дыхательных путей.
- Болезни системы гемостаза.
- Склонность к кровотечениям, слабость сосудов.
Аэрозольный ингалятор: особенности

Аэрозольными ингаляторами называют приспособления, доставляющие препарат в легкие, носоглотку, полость носа в виде аэрозоля. Основным их достоинством является способность распылять самые различные лекарственные средства. Недостаток – необходимо умение согласовывать дыхательный маневр и нажатие пальцами на баллончик.
При использовании такого ингалятора при бронхите аэрозоль поступает дозированно, это весьма удобно, если процедура проводится детям. В баллончик не нужно каждый раз заливать лекарство, для работы устройства не требуется электричество или аккумуляторы. Аэрозольный ингалятор небольших размеров (помещается в женскую косметичку), его можно взять с собой. Существует несколько систем аэрозольных ингаляторов:
- АДИ (аэрозольный дозированный ингалятор.
- Небулайзер.
- Спинхалер.
- Аэролайзер.
- Ротохалер.
- Турбухалер.
- Спейсер.
Компрессорный небулайзер

Лекарство в компрессорном (струйном) небулайзере генерируется при помощи компрессора. При встрече жидкого лекарства с потоком воздуха под действием газовой струи жидкость разбивается на мелкие частицы размером 15-500 мкм. Затем частицы сталкиваются с специальной пластиной и разбиваются на ультрамелкие частицы от 0,5 до 10 мкм, именно они попадают в бронхи при вдыхании.
Лекарство при бронхите для ингалятора компрессорного типа подбирается в зависимости от формы и причины патологии. Перечень препаратов достаточно большой, поэтому проще пояснить, какие не используют для компрессорного небулайзера:
- Средства, в состав которых входят масла.
- Любые травяные отвары. Их невозможно отфильтровать полностью, мелкие частицы могут забиться в небулайзере и вывести его из строя.
- Гормональные препараты системного действия.
Ультразвуковой небулайзер
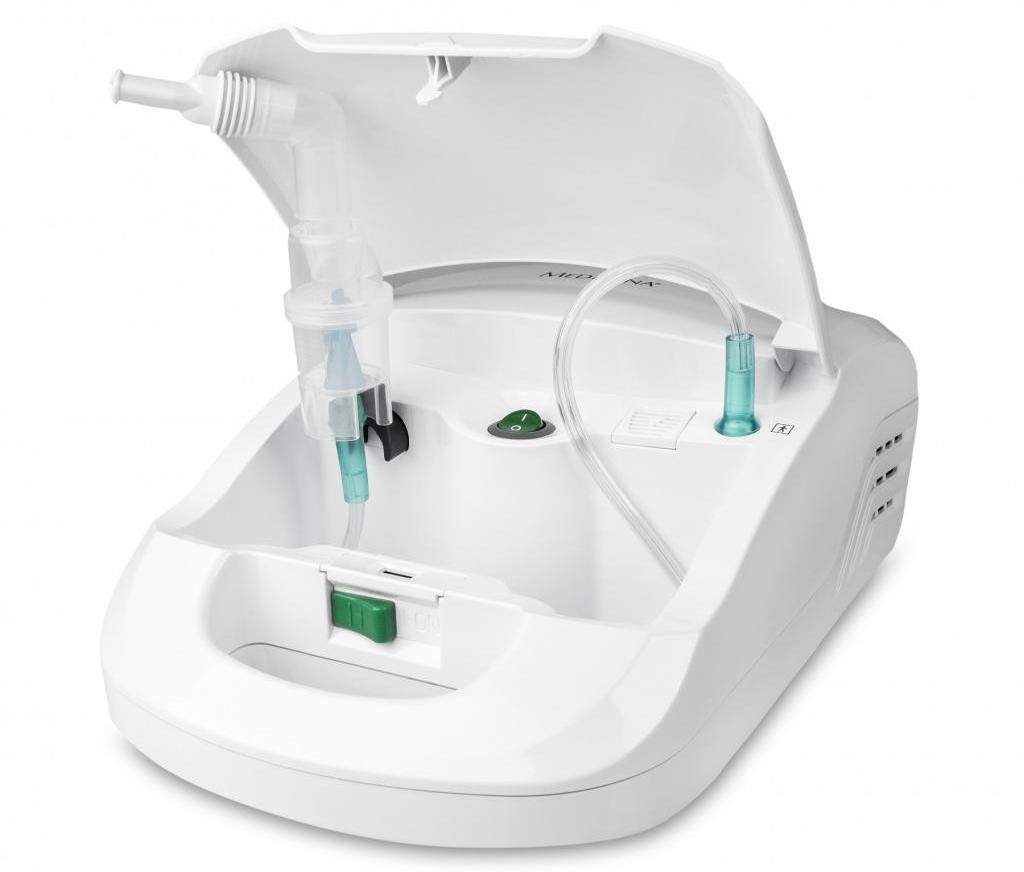
УЗ небулайзеры являются самыми распространенными ингаляторами от бронхита. Врачи рекомендуют их по причине того, что аппараты распыляют аэрозоль в однородных, одинакового размера частицах. Такой способ позволяет проникать лекарственному препарату в ткани бронхов равномерно.
Простота выполнения процедур позволяет использовать ингалятор при бронхите в домашних условиях. Ультразвуковой небулайзер имеет еще ряд преимуществ:
- Бесшумный.
- Некоторые мамы проводят ингаляции во время сна ребенка.
- Удобен в применении даже для лечения грудных детей.
- Насадки, входящие в комплект, позволяют проводить терапию не только при бронхите, но и при лечении патологий верхних дыхательных путей.
- Возможность работы от автомобильного аккумулятора.
- Возможность использования в качестве увлажнителя.
- Можно использовать любые препараты, устойчивые к ультразвуку.
Небулайзер при бронхите: преимущества
Медицина двигается вперед семимильными шагами. Аппаратура постоянно совершенствуется, на смену неудобным, громоздким приспособлениям приходят компактные, простые в применении устройства для домашнего пользования.
Одно из самых удобных и распространенных устройств – небулайзер. Процедуры с его использованием назначают при самых разных патологиях дыхательных путей. Особенно рекомендовано применение ингаляторов при обструктивном бронхите. Небулайзеры имеют ряд неоспоримых преимуществ:
- Возможность применения людьми в любом возрасте: от малышей до пожилых.
- Удобство в применении: минимум манипуляций, кнопок, отсутствие предварительной подготовки – не нужно ждать, когда нагреется аппарат.
- Относительная безопасность. Все приборы либо имеют программу с указанием продолжительности ингаляции, либо аппарат отключается сам после выпаривания лекарственного вещества.
- Лекарственный препарат доставляется в организм без потерь.
- Возможность использования самых разных лекарственных препаратов. Особенно удобна терапия антибактериальными препаратами. Они поступают непосредственно в бронхи, минуя пищеварительный тракт, тем самым не вызывая дисбактериоза. При применении небулайзера антибиотики используются в гораздо меньшем количестве, чем перорально, а эффективность гораздо выше.
Как правильно дышать при бронхите ингалятором

Насколько бы ни был удобен и безопасен аппарат, при его использовании необходимо соблюдать определенные правила. Каждое устройство имеет свои особенности, но есть ряд общих рекомендаций, выполняя которые вы получите от процедуры только пользу.
Простые правила того, как дышать ингалятором при бронхите:
- Препарат для лечения заболевания нижних дыхательных путей должен назначаться доктором.
- Процедуру проводят не ранее чем через 1,5 часа (детям можно час) после еды и полчаса после физической нагрузки.
- Во время ингаляций сидеть нужно с прямой спиной, одежда не должна сдавливать грудную клетку. Пациенту должно быть комфортно, ничего не должно его отвлекать.
- Дышать следует свободно, даже если лекарство неприятное.
- Длительность процедуры не должна превышать для детей 5 минут, для взрослых – 10 минут.
- После ингаляции нельзя есть в течение часа, а также следует избегать нахождения на холодном воздухе.
Обратите внимание на то, что вечернюю ингаляцию проводят не позднее 18 часов, в противном случае пик отхождения мокроты придется на время активного отдыха.
Источник

