Бронхопневмония у детей лечение в домашних

Бронхопневмония у детей (очаговая, бронхиальная или бронхогенная пневмония) – это воспалительное заболевание бронхов и прикорневой области легкого – места, куда входит главный бронх. При очаговой пневмонии поражаются отдельные части дыхательного органа, образуются небольшие очаги воспаления. Заболевание чаще возникает у детей в 2–5 лет и протекает тяжелее, чем у взрослых.
Бронхолегочное воспаление опасно осложнениями: судороги, плеврит, абсцесс легкого, поражения сердца и почек, отиты, кислородная и дыхательная недостаточность. Болезнь может рецидивировать и заканчиваться летальным исходом.
Причины возникновения бронхопневмонии у детей
Причины возникновения бронхиальной пневмонии разнообразны. Одна из них – воспалительные процессы, связанные с инфекцией. К возбудителям болезни у детей в 90% случаев относятся следующие бактерии:
- пневмококки (преобладают);
- золотистый стафилококк;
- стрептококки;
- хламидия пневмония;
- клебсиелла;
- палочка инфлюэнцы;
- гемофильная палочка;
- кишечная палочка;
- микоплазмы.
У детей 10% случаев заболеваемости приходится на долю вирусов, грибков, микоплазмы. Патогенная микрофлора может попадать из воздуха, но у маленького ребенка основная причина развития болезни – распространение инфекции из бронхов и верхних дыхательных путей в легкие. Не всегда инфекция попадает в организм извне: болезнетворные бактерии активизируются при других патологиях:

На фоне коклюша может развиться бронхопневмония
- ОРВИ;
- коклюш;
- ангина;
- трахеит;
- бронхит;
- отит;
- заболевания почек.
Другая причина – особенности строения дыхательных путей. У детей не все отделы легкого расправились полностью, а недостаточно развитое бронхиальное дерево не может выполнять дренажную и очистительную функцию в полном объеме. Это, а также поверхностное дыхание ребенка, способствуют застойным явлениям в легких и размножению бактерий.
Еще одной причиной развития бронхопневмонии у детей часто является низкий иммунитет. Ослабленному организму трудно противостоять инфекции, поэтому любое заболевание может стать началом очагового воспаления легких. Например, грипп вызывает изменение слизистой бронхов. Они истончаются, и патогенная микрофлора легко попадает в органы дыхания, размножаясь и провоцируя прикорневое воспаление легкого.
К причинам возникновения бронхиальной пневмонии относится также воздействие физических и химических агентов:
- пыль;
- радиация;
- испарения вредных веществ.

Радиация может вызвать бронхиальную пневмонию
Симптомы воспаления легких
Когда бактериальная инфекция попадает в легкие, иммунный ответ организма дает начало воспалительному процессу. Патология паренхимы легкого приводит к нарушению газообмена. Вследствие этого в просветах альвеол образуется экссудат, содержащий патогенную микрофлору. Возникает нарушение бронхиальной проходимости. При тяжелом течении болезни развивается кислородное голодание, что несет угрозу жизни ребенка.
Бронхопневмония у детей может начинаться двояко:
- Остро, с ярко выраженными симптомами.
- Как вторичная, на фоне воспаления верхних дыхательных путей, бронхита или других патологий. Болезнь диагностируется не сразу: она может проявляться постепенно.

Очаговую пневмонию распознают по следующей симптоматике:
- У ребенка сильный постоянный кашель, вначале сухой. Становится интенсивнее вечером.
- Одышка, частое дыхание.
- Боль в груди. Может быть односторонней или двусторонней.
- Слабость, ребенок отказывается от еды.
- Озноб.
- Жар. Температура тела повышается в первые дни до 39 °C и выше.
- Учащенное сердцебиение (до 110 ударов за минуту).
- Вздутие живота.
- Кожа становится бледной, с серовато-голубым оттенком.
- Из носа может вытекать слизь.
Если прикорневое воспаление легких возникло как вторичное, насторожить родителей должно ухудшение самочувствия ребенка. Иногда бронхопневмония протекает без повышения температуры и кашля. Ее сопровождают вялость, беспокойство, нездоровый румянец, сонливость. Любые изменения в поведении ребенка являются сигналом к медицинскому обследованию. Распознать атипичную форму воспаления без врачебной диагностики и анализов невозможно.
Диагностика при подозрении на бронхопневмонию
 Диагностика начинается с осмотра ребенка и сбора анамнеза: врачу нужно знать динамику развития болезни. Во время осмотра обращается внимание на кожные покровы, температуру тела, состояние лимфоузлов и слизистой ротоглотки.
Диагностика начинается с осмотра ребенка и сбора анамнеза: врачу нужно знать динамику развития болезни. Во время осмотра обращается внимание на кожные покровы, температуру тела, состояние лимфоузлов и слизистой ротоглотки.
Затем врач проводит аускультацию (прослушивает грудную клетку). Он обращает внимание на работу сердца (тоны приглушены), размеры печени, оценивает изменения в дыхании: хрипы, укороченный звук при простукивании легкого, ослабленное и жесткое дыхание, хруст (крепитация). Иногда при аускультации врач не улавливает дыхательных шумов в легком или его части.
Во время диагностики определяется вид заболевания.
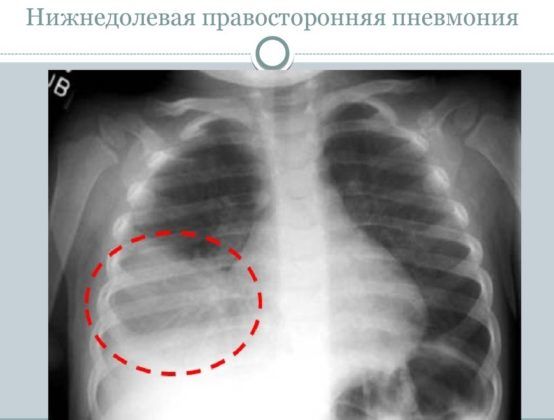
Правосторонняя бронхопневмония. Встречается чаще всего. Причина заключается в особенности строения главного правого бронха: он шире и короче. Благодаря этому бактериям легче попасть в нижнюю часть легкого.
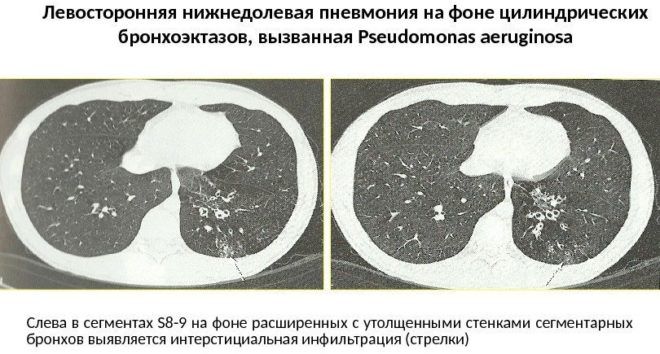
Левосторонняя бронхопневмония. У детей возникает реже. Диагностируется труднее из-за близости сердца. Симптомы левосторонней бронхопневмонии выражены слабее, чем при правосторонней, поэтому лечение может начаться несвоевременно. Такая форма заболевания опасна, потому что в 5% случаев заканчивается летально. Для левосторонней бронхопневмонии характерны ноющие боли с левой стороны грудной клетки, усиливающиеся при вдохе.
Двусторонняя очаговая пневмония. У детей она диагностируется часто. Причиной возникновения становятся простуды, хронические заболевания, пониженный иммунитет, аллергии.

Дополнительные исследования
Для диагностики проводятся лабораторные и инструментальные исследования. К первым относятся анализы крови и мокроты (при влажном кашле). Из бронхиального секрета делают посев для определения возбудителя.
 По общему анализу крови определяют природу инфекции: увеличенное количество лейкоцитов бывает при бактериальном инфицировании, а лимфоцитов – при вирусном. Определяют наличие антител к микоплазме. Обращают внимание на СОЭ: этот показатель подтверждает наличие воспалительного процесса. Если есть подозрения на осложнения в печени и почках, проводят биохимический анализ крови.
По общему анализу крови определяют природу инфекции: увеличенное количество лейкоцитов бывает при бактериальном инфицировании, а лимфоцитов – при вирусном. Определяют наличие антител к микоплазме. Обращают внимание на СОЭ: этот показатель подтверждает наличие воспалительного процесса. Если есть подозрения на осложнения в печени и почках, проводят биохимический анализ крови.
Основным в диагностике пневмонии является рентгенологическое исследование. Оно проводится в двух проекциях: прямой и боковой. В начале болезни на пораженной доле заметно изменение легочного рисунка при нормальной прозрачности легкого. С течением болезни пораженный легочной сегмент выглядит затемненным.
В крайнем случае при тяжелом течении воспаления у детей, проводится бронхоскопия и компьютерная томография.
Медикаментозное лечение воспаления легких у детей
 Бронхопневмонию у детей можно лечить дома при условии, что она протекает без осложнений. Учитывая, что пациенты – маленькие дети, лучше лечиться в стационаре под наблюдением врача, который ежедневно контролирует эффективность медицинских препаратов.
Бронхопневмонию у детей можно лечить дома при условии, что она протекает без осложнений. Учитывая, что пациенты – маленькие дети, лучше лечиться в стационаре под наблюдением врача, который ежедневно контролирует эффективность медицинских препаратов.
В лечении бронхопневмонии бактериальной этиологии антибиотикотерапия является основной. Не всегда удается подобрать правильный препарат с первого раза. Если положительная динамика в лечении не наблюдается в течение 2–3 дней, лекарство меняют. Курс лечения правильно подобранным антибиотиком – 5–10 дней.
Существует несколько линий антибиотических средств. Лечение начинается с применения защищенных пенициллинов (Амоксиклав, Аугментин – перорально, Ампиокс, Амписульбин – инъекции).
При недостаточной эффективности лечения назначаются препараты широкого спектра, принадлежащие к следующей линии:
- цефалоспорины (Цефуроксим, Цефтриаксон, Зиннат);
- полусинтетические пенициллины (Амоксициллин, Оксациллин);
- карбапенемы (Циластатин, Меропенем);
- макролиды (Эритромицин, Азитромицин, Кларитромицин).
Третья линия антибактериальных средств – фторхинолоны (в педиатрии используются редко). Эти синтетические препараты, не являясь антибиотиками, имеют сильную противомикробную активность. По показаниям могут использоваться и другие виды антибиотиков: тетрациклины и аминогликозиды (Пенициллин, Гентамицин).
Лечение воспаления вирусной или грибковой природы проводят:
противовирусными препаратами (Озельтамивир, Ингавирин, Саквинавир, Диданозин, Ацикловир);
антимикотическими препаратами (Кетоконазол, Флуконазол).
Вспомогательные препараты
Параллельно с противомикробными препаратами в лечении используется разнообразная медикаментозная терапия:
- Жаропонижающие.
- Препараты для разжижения мокроты.
- Отхаркивающие средства.
- При длительном приеме антибиотиков назначают пробиотики (Бифидумбактерин, Линекс) и противогрибковые (Нистатин, Фуцис, Левосин).
- Витамины: A, P, B2, B12.
- Интерферон в виде носовых капель для предупреждения повторного инфицирования.
Детям, которым проводится лечение в домашних условиях, дают лекарства в виде таблеток, суспензий, сиропов. А ребенку, находящемуся на стационарном лечении, делают внутримышечные или внутривенные инъекции.
Для ингаляционного лечения используют следующие препараты:
- Бронхолитики: Беродуал, Вентолин, Атровент.
- Отхаркивающие: Геделикс, Амбробене, АЦЦ.
- Антибактериальные и противовоспалительные: Декасан, Биопарокс, Дексаметазон, Флуимуцил, Синекод.
Для дезинтоксикации детского организма, нормализации pH и водно-солевого баланса, ставят капельницы с использованием растворов хлористого натрия, глюкозы, гипертонического раствора.
Применение народных средств
Нельзя проводить лечение бронхопневмонии у детей одними методами народной медицины. Они дают хорошие результаты только как дополнение к назначениям педиатра. Любые домашние процедуры нужно проводить с разрешения врача.
Для лечения воспаления легких используется следующее:

Отвар девясила
- Травяные отвары и настои из листьев и цветов мать-и-мачехи, девясила, эхинацеи; березовых почек, плодов шиповника; корней солодки, алтея.
- Компрессы. В качестве ингредиентов берут мед, цельные листья подорожника, теплый творог, картошку.
- Паровые ингаляции с ромашкой, мятой перечной, шалфеем, календулой.
- Фиточаи из малины, смородины, душицы, календулы, калины, клюквы.
Из продуктов питания используют природные «антибиотики»: лук, чеснок. Их употребляют с готовыми блюдами, готовят смеси с медом и лимонным соком, вдыхают запах. Эффективен при кашле сок черной редьки с медом или сахаром.
Для укрепления организма вводят в рацион грецкие орехи с медом, курагу, черный изюм, инжир, чернослив.
Профилактика воспаления легких у детей
Профилактические мероприятия делятся на первичные и вторичные. К первичным относится:

Сбалансированное питание для профилактики пневмонии
- Закаливание ребенка, которое начинается с рождения.
- Достаточная двигательная активность на свежем воздухе.
- Сбалансированное питание.
- Хороший уход за ребенком: обеспечение необходимой сезонной одеждой, создание хороших бытовых и санитарных условий.
- Своевременная санация ротовой полости – источника инфекции.
Ко вторичным профилактическим действиям относится своевременное и эффективное лечение любых заболеваний, особенно инфекционных. При первых симптомах нужно безотлагательно обращаться к врачу. Нельзя допускать у детей рецидивов и перехода заболевания в хроническую форму.
Видео по теме: Бронхопневмония
Источник
Причины, виды, особенности протекания у детей
Основное отличие бронхопневмонии от обычного воспаления легких – это очаговое поражение, когда стенки бронхов и бронхиол поражаются пятнами размером 2-4 мм, и, в зависимости от их локализации, может быть:
- левосторонняя;
- правосторонняя;
- двухсторонняя.
Причиной возникновения бронхопневмонии может быть физическое или химическое воздействие, например, попадание пищи в дыхательные пути или вдыхание агрессивных газов. Чаще же речь идет об инфекционной природе заболевания. В 75% случаев возбудителем является пневмококк.
Также это могут быть бактерии: стафилококка, стрептококка, палочки инфлюэнцы; различные вирусы, грибы (Candida). Присутствуя на поверхности дыхательных путей здоровых людей, эти микроорганизмы проникают в легкие при истончении слизистой бронхов в следствие:
- ослабления иммунитета;
- гриппа;
- кори;
- рахита;
- коклюша.
Дети чаще подвержены такому процессу по ряду причин:
- дыхательные пути короткие;
- дыхание поверхностное и, как следствие, плохая вентиляция легких;
- низкая сопротивляемость организма.

Бронхопневмония у взрослых может появляться как самостоятельное заболевание, тогда как у детей она чаще развивается на фоне других, чаще вирусных заболеваний. Симптоматика проявляется тем раньше, чем меньше ребенок.
Правосторонняя бронхопневмония у ребенка встречается чаще, симптомы её выражены ярче. Анатомически главный бронх правого легкого шире и короче, что и способствует более быстрому проникновению инфекции.
У ребенка с левосторонней бронхопневмонией проявления болезни сглажены, диагностика затруднена из-за близкого расположения сердца, велика вероятность развития миокардита и эндокардита, поскольку воспалительный процесс может затрагивать сердечную мышцу.
Оба вида, а также двухсторонняя бронхопневмония у ребенка могут проявляться в гнойной или катаральной форме. Для гнойной характерно уже с первых дней отделение мокроты с гноем. При катаральной бронхопневмонии сухой кашель может продолжаться длительное время, хотя сама болезнь обычно длится 10-12 дней и имеет благоприятный прогноз.
Известны случаи, когда бронхопневмония (как у взрослых, так и у детей) протекает без повышения температуры, вызывая сложности диагностики, а, следовательно, и своевременного лечения. Она носит название прикорневой.
Симптомы и диагностика заболевания
Если простудное заболевание, грипп или ОРЗ носит у ребенка затяжной характер, то обязательно должно насторожить:
- ухудшение общего состояния;
- повышение температуры до 39ºC и выше;
- тяжелое громкое дыхание, стонущее, возможно, со свистом.

Точный диагноз врач может поставить только по результатам рентгенографии. На наличие бронхопневмонии может указывать ряд симптомов:
- кашель (сухой или влажный), может сопровождаться отделением желто-зеленой мокроты, прожилками крови;
- бледность кожи, вызванная интоксикацией, у грудничков – синюшность носогубного треугольника в следствие нехватки кислорода;
- головная боль;
- слабость, быстрая утомляемость;
- одышка, особенно в лежачем положении, учащение дыхания до 30 раз в минуту;
- хрипы в легких;
- боль в груди, особенно при глубоком резком вдохе;
- сердечная аритмия, учащение пульса до 110 ударов в минуту;
- повышение уровня лейкоцитов в крови.
Для правильной постановки диагноза врачу необходимо с помощью стетоскопа прослушать дыхание пациента. а также простукать грудную клетку.
Кроме этого назначаются такие исследования:
- увидеть результаты общего анализа крови;
- рентгенографический снимок;
- узнать возбудителя болезни по результатам баканализа мокроты.
В тяжелых случаях может понадобиться:
- посев венозной крови;
- определение концентрации газов в крови для установления выраженности дыхательной недостаточности.
Возможные осложнения
Каждый родитель мечтает видеть своего малыша здоровым, поэтому своевременная диагностика и начало правильного лечения позволят не только сократить время и тяжесть течения болезни, но и избежать возможные осложнения:
- плеврит;
- перикардит;
- острая дыхательная недостаточность;
- токсический синдром как следствие скопления продуктов распада клеток.
Реже:
- гнойный отит;
- нефрит;
- менингит;
- миокардит;
- гангрена легкого.
Медикаментозное лечение
Лечение бронхопневмонии у детей отличатся более высокой чувствительностью их организма ко многим антибиотикам и другим препаратам, что ведет к невозможности их применения. В некоторых случаях достаточно уменьшить концентрацию действующего вещества, часто таблетки заменяются сиропами.
В любом случае, только опытный специалист должен решать, как лечить бронхопневмонию в каждом конкретном случае. Наиболее часто применяемые препараты представлены в таблице.
| Название, средняя цена | Форма выпуска, возрастная категория, дозировка, (действующее вещество) | Способ применения, противопоказания | Побочные эффекты |
| ЦЕФАЗОЛИН 12 руб. | Сухой порошок для приготовления инъекции, от 1 месяца, 250/500/1000мг (цефазолин) | Внутримышечно, внутривенно/ гиперчувствительность | Расстройства ЖКТ, аллергия, головокружения, судороги |
| АУГМЕНТИН 260 руб. | Суспензия для приема внутрь, с 3 месяцев, 25мг (амоксицелин, клавулановая кислота) | Перорально/ желтуха, нарушение функции печени, почек | Аллергия, головокружение, сыпь, диарея, тошнота |
| ЗИННАТ 230 руб. | Суспензия с 3 месяцев, таблетки 125 мг с 3х лет, (цефуроксим) | Перорально/ гиперчувствительность, фенилкетонурия | Расстройства ЖКТ, аллергия |
| ЛАЗОЛВАН 354 руб. | Раствор для приема внутрь, ингаляций, с 2 лет, 7,5 мг/1мл, (амброксола гидрохлорид) | Перорально/ ингаляции, гиперчувствительность, нарушение функции печени, почек | Расстройства ЖКТ, аллергия |
| СИНЕКОД 256 руб., 375 руб. | Капли 5мг/мл, с 2 месяцев, сироп 1,5 мг/мл/100мл – с 3 лет (бутамирата цитрат) | Перорально/ гиперчувствительность | Сонливость, головокружение, диарея, тошнота |
Дети до 1 года из-за высокого риска острой дыхательной недостаточности однозначно проходят лечение в стационаре.
Старшие при отсутствии острой формы бронхопневмонии могут проходить лечение в домашних условиях. Для этого проводятся все необходимые исследования, подбор правильного лечения.
До выявления возбудителя и его чувствительности к препаратам, назначаются сильные антибиотики (без них не обойтись) широкого спектра действия.

Из группы цефалоспоринов это может быть ЦЕФАЗОЛИН или ЗИННАТ, из полусинтетических пенициллинов – АУГМЕНТИН. Разнообразие групп антибактериальных таблеток или инъекций позволяет соблюдать необходимое условие терапии – смена препарата при отсутствии улучшений в течение 72 часов.
Муколетические препараты, такие как ЛАЗОЛВАН, используют для облегчения симптомов бронхопневмонии у детей и взрослых. В период частичного выздоровления, когда уже нет гнойной мокроты, хорошо зарекомендовал себя для облегчения дыхания СИНЕКОД.
5 помощников в борьбе с болезнью: эффективные народные средства
Лечение народными средствами не сможет полностью заменить традиционные методы, но в комплексной терапии они повышают их эффективность.
 Мёд и молоко отличаются своими целебными свойствами для всего организма
Мёд и молоко отличаются своими целебными свойствами для всего организма
1 Отвар овса с изюмом. Овес и изюм в равном количестве (по 2 ст. л.) варить в 1 л воды пока объем не уменьшится вдвое. После остывания добавить 1 ст. л. меда. Полученную микстуру принимать по 1 ст. л. 4 раза в день.
2 Инжир с молоком. 2 сушеных плода инжира поварить 15 минут в молоке (1 стакан). Остывший отвар выпить сразу весь. Процедуру повторять несколько дней.
3 Обвертывание подорожником. Разложить на простыне промытые и подсушенные листья подорожника, обвернуть грудку ребенка, завязав поверх шерстяной платок. Предпочтительно делать на ночь.
4 Медовый компресс. Грудь и спинка ребенка обмазывается медом, затем обворачивается мягкой тканью, смоченной в водке, разбавленной водой (3:1). Сверху обматывается пищевой пленкой, укутывается теплым платком. Можно делать 2 раза в день.
5 Отвар березовых почек с медом. Смешивается 100 г березовых почек и 750 г гречишного меда, проваривается 7-10 минут. Процеженный остывший отвар пьют за полчаса до еды, растворяя 1 ч. л. в небольшом количестве воды.
Лечение дома: режим и диета

Выбирая лечение бронхопневмонии у детей в домашних условиях, в первую очередь следует отказаться от самодеятельности. Использование понравившегося народного рецепта, пусть и не проверенного, вряд ли навредит малышу, а вот экспериментировать с антибиотиками не стоит. Назначать медикаменты и отслеживать динамику развития болезни должен только врач.
Наряду с прописанными лекарствами, ускорить выздоровление помогут разнообразные физиопроцедуры на дому: ингаляции, массаж для отхождения мокроты, растирания, прогревания, компрессы. Проводить их можно только при отсутствии повышенной температуры.
Важно обеспечить лечебную диету, включающую много белков и витаминов. Пища должна быть легкоусвояемой – каши, протертые супы, молочные продукты, поступать небольшими порциями во много приемов. Обильное питье жидкости в виде теплых отваров, минеральной воды способствует скорейшему выведению токсинов и восстановлению организма после обезвоживания (см. информацию про препарат Регидрон).
Постельный режим, особенно в первые дни болезни, направлен на исключение нагрузок на лёгкие. В комнате больного воздух должен быть прохладным (не выше 20ºC) и влажным, чему способствует частое проветривание и ежедневные влажные уборки.
5 способов профилактики
Лечение бронхопневмонии, как у взрослых, так и у детей может не понадобиться вовсе, когда инфекцию встречает здоровый крепкий организм с хорошим иммунитетом.
Способствует этому:
- Нормальный режим дня, включающий:
- сбалансированное питание;
- полноценный сон. Если грудничок не спит весь день, разберитесь с причинами, которые изложены здесь;
- соблюдение гигиены;
- регулярные занятия спортом.
- Своевременное лечение болезней, особенно ОРЗ.
- Закаливание (начинать которое можно с первых купаний при правильной температуре), достаточное пребывание на свежем воздухе.
- Избегание тесных контактов с больными, если это невозможно – использование иммуномодуляторов.
- Грудное вскармливание, формирующее крепкий иммунитет.
Выводы
Любовь к себе и своим близким, выраженная в заботе о здоровье, хорошем психоэмоциональном фоне не оставит болезни никаких шансов.
Источник