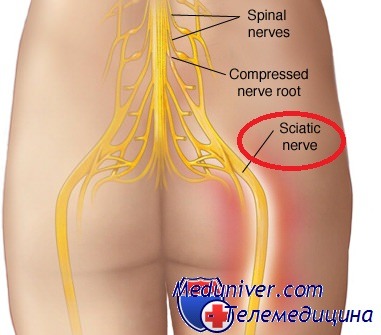
Болит левая ягодица отдает в ногу лечение народными средствами

Боль в ягодице, иррадиирующая в ногу, чаще всего возникает спонтанно, и поэтому может восприниматься человеком как результат обычного переутомления. Однако, такой симптом может указывать на наличие серьезных патологий.
Боль в ягодице, отдающая в ногу, лечение которой должно быть своевременным и комплексным, чаще бывает односторонней, но может также возникать с двух сторон.
Что будет, если не лечить вовремя?
Сильные боли возникают в нижней части спины, позже неприятные ощущения распространяются на поверхность ягодиц и бедра. В ряде случае она бывает ноющей, усиливающейся в вечернее время. Наблюдается повышение температуры и озноб, понижение чувствительности в нижних конечностях, ощущение напряжения в области поясницы. Боль и напряжение усиливаются при резких движениях, быстрой ходьбе, поднятии тяжестей, выполнении физической работы.
Главная причина болей – это раздражение нерва крестцового сплетения. Среди причин, которые его вызывают, могут быть как хронические заболевания, так и образ жизни или внешние факторы. Среди них:
- остеохондроз;
- межпозвоночная грыжа;
- травмы позвоночника;
- нарушения кровообращения в тазобедренном суставе;
- радикулит;
- наличие злокачественных опухолей.
К провоцирующим факторам относятся переохлаждение, лишний вес или период беременности. При ходьбе человек инстинктивно пытается защитить больную ногу, что ведет к хромоте.
Если острая боль возникла после проведения инъекции, это означает, что был задет нерв крестцового сплетения. Такие признаки, как онемение и покалывание в конечностях, могут проявлять себя в течение длительного времени и также требуют лечения.
Поскольку такие боли в большинстве случаев свидетельствуют о наличии сложных патологий, игнорировать их нельзя. Отсутствие лечения боли в ягодицах и ногах приводит к усугублению симптомов, осложнениям в виде заболеваний сердечной системы, перепадам артериального давления, болевому шоку, утрате способности к передвижению и инвалидности.
Диагностика патологии
Для определения причины, вызывающей боль, используют такие диагностические методы, как УЗИ позвоночника, результаты КТ- и МРТ-обследований,рентгеновского снимка пораженной области.
Для диагностики также используют результаты анализов мочи и крови. Возможно назначение дополнительной консультации остеопата.
Первая помощь при боли в ягодице
Приступ сильной боли может начаться внезапно и застать человека врасплох. В таком случае требуется срочная помощь, направленная на устранение боли.
Прежде всего, пациенту нужно обеспечить полный покой, помочь ему лечь на твердую поверхность в положении со слегка приподнятыми ногами. Такое положение способствует расслаблению мышц и устранению отечности.
Для облегчения состояния принимают обезболивающие средства, в тяжелых случаях назначается новокаиновая блокада. Для снижения отечности рекомендуются мочегонные препараты.
Во время обострения не рекомендуются любые процедуры, связанные с воздействием тепла (ванна, сауна, согревающие средства), а также прием лекарственных препаратов вместе с алкогольными напитками.

Способы обезболивания
Лучше всего снять боль и отечность можно с помощью инъекций следующих видов препаратов:
- нестероидные противовоспалительные средства;
- миорелаксанты, способствующие расслаблению мышц;
- анальгетики с противовоспалительным действием;
- витамины группы В;
- хондропротекторы;
- комбинированные обезболивающие средства.
Для снятия боли могут использоваться народные средства, но только после предварительной консультации с врачом.

Рекомендованные методы лечения
Лечение боли при такой патологии направлено на выявление причины, которая ее вызывает. После снятия приступа острой боли необходимо нормализовать кровообращение. В лечении используются следующие методы:
- физиотерапевтические процедуры;
- выполнение упражнений лечебной гимнастики;
- лечебный массаж;
- согревающие процедуры и компрессы;
- растирание пораженного места мазями.
Большую роль в комплексном лечении играет правильное питание. Из рациона исключают острую, соленую и жирную пищу, которая ведет к застойным процессам в организме.Пища должна быть богата витаминами и полезными минералами.
Пациенту рекомендованы умеренные физическиенагрузки и занятия спортом, такие как плавание, бег трусцой, езда на велосипеде.
Для профилактики новых приступов боли следует соблюдать следующие правила:
- избегать тяжелых нагрузок, переутомления и поднятия тяжестей;
- не допускать переохлаждения спины и поясницы;
- спать на твердой поверхности;
- лицам, работающим в офисе, периодически делать физические упражнения;
- не допускать ожирения;
- отдавать предпочтение продуктам с высоким содержанием кальция.
ПОЧЕМУ НЕОБХОДИМО
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ?
При лечении болей в ягодице, отдающих в ногу, самой большой ошибкой будет попытка избавиться лишь от симптомов при помощи бесполезных обезболивающих. Эти средства — таблетки, мази и гели — лишь заглушают боль, однако воспалительный процесс продолжается. Поэтому крайне важен именно комплексный подход.
ПОЛУЧИТЕ БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Кинезитерапия при болях в ягодице, отдающей с ногу
Эффективным методом лечения боли, воспаления и отечности является кинезитерапия. Это один из современных видов лечебной физкультуры, при которой пациенту назначают выполнение ряда упражнений на специальных тренажерах.
Система разработанных упражнений направлена на быстрое и безопасное снятие боли и дискомфорта при различных нарушениях и патологиях опорно-двигательного аппарата. Методика не имеет возрастных ограничений и противопоказаний.
В нашем центре кинезитерапии мы разработали комплекс упражнений, который благотворно действует на мышцы, способствуя их расслаблению. При помощи методики можно также улучшить кровообращение и обмен веществ, ускорить процесс восстановления поврежденных тканей.
Наши центры открыты в Зеленограде, Твери, Дубне и Клине, где работают квалифицированные специалисты, имеющие большой опыт лечения и восстановления пациентов с патологиями позвоночника. Наша методика лечения позволяет избежать хирургического вмешательства и вернуть пациентов к полноценной жизни без боли и страданий.

ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека. Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Нароваткина Юлия Константиновна
Врач-кинезитерапевт
Источник
Содержание статьи:
- Симптомы и характер боли в левой ягодице
- Боль в левой ягодице – причины
- Профилактика болей в левой ягодице
Односторонняя боль в левой ягодице может быть признаком воспаления мягких тканей, поражения сустава, защемления нерва и других опасных процессов.
Дискомфорт возникает только в этом участке либо распространяется на другие области, в том числе на бедро, голень и стопу, либо на спину и поясницу.
Важно определить точную причину боли, чтобы подобрать максимально эффективную схему лечения и не допустить дальнейшего обострения болезни.

Симптомы и характер боли в левой ягодице
При диагностике важно учитывать характер боли, условия ее проявления и дополнительные симптомы. По ним можно предварительно определить, почему болит левая ягодица:
- острая, стреляющая боль, которая распространяется на нижнюю часть ноги и проходит только в определенном положении – признак ущемления нервов;
- болезненность проявляется после нагрузок, в пораженной области могут формироваться уплотнения – повреждение мышц;
- боль вначале возникает в области поясницы, а затем распространяется к ягодице – симптом болезней позвоночника.
Болезненные ощущения также могут сопровождаться опасными дополнительными признаками: повышением температуры тела, ухудшением самочувствия, зудом и сыпью на коже.
Они свидетельствуют об инфекционных процессах, которые требуют своевременного лечения.
Боль в левой ягодице – причины
Самая простая причина односторонней боли в области ягодицы – это ушиб. При падении повреждаются мелкие капилляры, сдавливаются мягкие ткани.
В результате в этой области формируется гематома – подкожное кровоизлияние (синяк). Она проходит самостоятельно и не требует лечения, но некоторое время причиняет дискомфорт.
Существуют и другие причины боли в этом участке, которые следует рассматривать в ходе диагностики.
Патологии опорно-двигательного аппарата
Левая ягодица иннервируется из поясничного и крестцового отделов позвоночника. Седалищный нерв берет начало из крестцового сплетения и образован корешками спинномозговых нервов.
Патологии позвоночника в этой области приводят к сдавливанию нервов, нарушению проводимости импульсов и острой, пульсирующей боли. Также вероятны нарушения работы тазобедренного сустава.
Болезненность в области ягодицы может быть вызвана следующими патологиями:
- искривлением поясничного отдела позвоночника;
- заболеваниями позвоночного столба (остеохондрозом, протрузиями и грыжами);
- вывихами и ушибами тазобедренного сустава.
Боль в ягодице слева при болезнях опорно-двигательного аппарата распространяется на бедро и голень, сопровождается хромотой. Она проходит после устранения основной проблемы и симптоматического лечения.
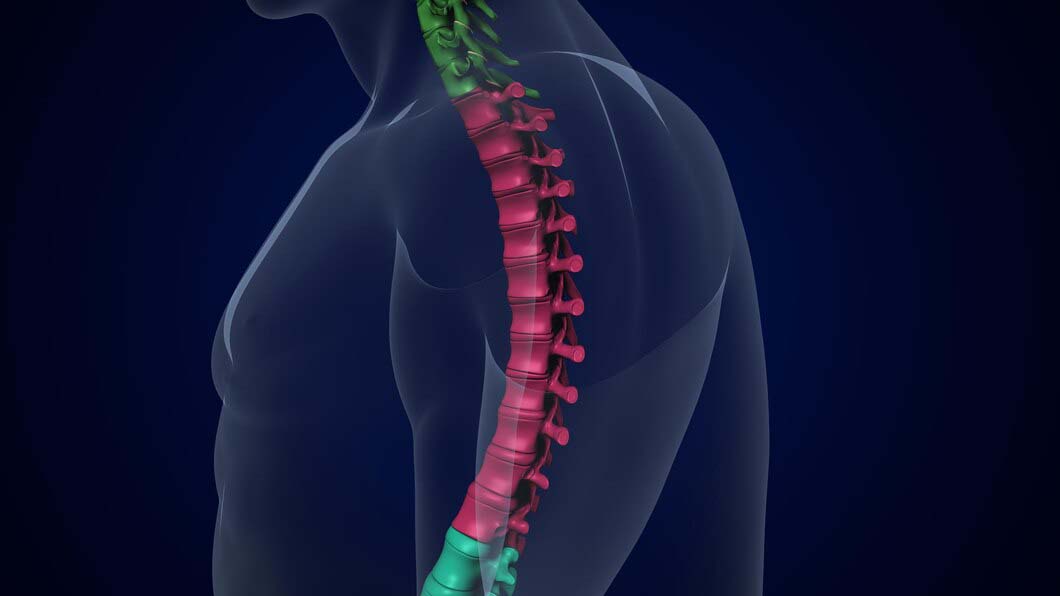
Межпозвоночная грыжа
Между соседними позвонками находятся прослойки из хрящевой ткани – межпозвоночные диски. В норме они распределяет давление и амортизируют в движении.
При неравномерных нагрузках на позвоночник, интенсивных занятиях спортом и других факторах происходит выпячивание хряща в передне-заднем либо боковых направлениях.
Различают несколько стадий болезни:
- протрузии – частичное смещение диска, при котором сохраняется целостность наружной фиброзной оболочки;
- грыжа – значительное выпячивание диска, при котором происходит разрыв фиброзной капсулы и выход жидкого содержимого хряща наружу.
Протрузии и грыжи в поясничном отделе позвоночника вызывают механическое сдавливание нерва и сосудов.
Они сопровождаются острой, часто односторонней, болью в спине, которая иррадиирует в ягодичную область и распространяется на нижнюю часть ноги.
Артроз
Артроз – дегенеративное заболевание суставов, при котором наблюдается постепенное разрушение межпозвоночного хряща. Он часто возникает в пожилом возрасте, но также может быть следствием воспалительных процессов, обменных нарушений и болезней сосудов.
Болезнь вначале затрагивает мелкие сочленения пальцев, кистей и стоп, но затем может распространяться на крупные суставы, в том числе тазобедренный.
Артроз протекает в несколько стадий:
- ухудшение кровоснабжения и питания сустава;
- снижение прочности и эластичности хряща, сужение просвета между суставными поверхностями костей – приводит к сдавливанию сосудов и нервов;
- разрастание костной ткани, деформация и ухудшение подвижности сустава – компенсаторный механизм защиты организма против стирания костей во время движения (деформирующий остеоартроз).
При артрозе боль постоянная, ноющая, сопровождается мышечным напряжением в пораженной области. Она усиливается по мере развития болезни.
Остеохондроз
Хроническое заболевание суставов позвоночника, при котором происходит разрушение хрящевой ткани – остеохондроз. Он часто проявляется в поясничном отделе и связан с высокой нагрузкой на эту область.
Травмы, длительное пребывание в сидячем положении, ношение обуви на высоком каблуке, хронические обменные заболевания – эти факторы могут спровоцировать развитие остеохондроза.
Хрящи теряют прочность и эластичность, снижается их способность амортизировать в движении. Просвет между позвонками сужается, что может спровоцировать сдавливание нервов и кровеносных сосудов.
Радикулит
Радикулит – воспаление корешков спинномозговых нервов. Процесс чаще асептический и возникает при механическом сдавливании этого участка. Его могут спровоцировать следующие нарушения:
- остеохондроз поясничного отдела позвоночника;
- межпозвоночные протрузии и грыжи;
- смещение позвонков;
- врожденное либо приобретенное искривление позвоночника;
- переохлаждение поясницы;
- неправильная осанка, длительное пребывание в некомфортном или сидячем положении.
Боль при радикулите острая, пульсирующая, проявляется в виде прострелов. Она часто односторонняя, распространяется на бедро. На начальных стадиях дискомфорт проходит в определенных положениях, но затем становится постоянным.
Травмы
Одна из причин боли в левой ягодице – повреждение грушевидной мышцы, под которой проходит седалищный нерв. Разрыв мышечных волокон может происходить во время бега, интенсивных нагрузок либо при падении.
Травма вызывает острую боль, а воспаленный мускул сдавливает седалищный нерв. В процессе заживления есть риск образования соединительнотканного рубца, который снижает прочность мышцы.
Даже спустя длительное время после падения может возникать боль, спровоцированная нагрузкой на неподготовленные мышцы ягодиц.
Опухоль
Новообразования я области ягодицы могут прощупываться под кожей либо находиться глубоко в толще тканей. Они отличаются по размеру, форме, склонности к быстрому росту, бывают доброкачественными либо злокачественными.
Существует большое количество различных опухолей, которые можно отличить только в результате их более подробной диагностики:
- доброкачественные опухоли соединительной ткани (фибромы, фибробластомы);
- новообразования, происходящие из жировой ткани (липомы);
- мышечные опухоли (рабдоимиомы, рабдомиосаркомы).
Небольшие новообразования могут никак не проявляться на ранних стадиях. Боль возникает, если опухоли сдавливают окружающие мягкие ткани, нервы и сосуды.
Воспаления
Воспалительные процессы могут затрагивать мягкие ткани, нервы, другие соединительнотканные структуры (связки, фасции). Они возникают при переохлаждении, механическом повреждении либо постоянном раздражении тканей. Боль в области левой ягодицы может быть вызвана следующими процессами:
- миозитом ягодичных мышц;
- невритом седалищного нерва;
- коксартрозом- воспалением тазобедренного сустава.
Наибольшую опасность представляют гнойные воспаления. Они развиваются вследствие присоединения бактериальной микрофлоры и размножения инфекции в очаге.
Такие процессы вызывают острую боль, повышение температуры тела и ухудшение общего самочувствия.
Другие причины
Различают большое количество факторов, которые могут спровоцировать болезненность левой ягодицы. Они возникают не менее часто, чем воспаление, травмы либо ущемление нерва. К ним относятся:
- фурункулы – гнойное воспаление волосяного фолликула, болезненное при ощупывании;
- карбункулы – более обширный воспалительный процесс, который затрагивает также кожу и подкожную клетчатку, через несколько дней созревает и самостоятельно вскрывается;
- бурсит – воспаление синовиальной сумки сустава;
- абсцессы – гнойные образования, которые находятся под кожей либо в толще тканей.
Боль в ягодице может быть вызвана переохлаждением, падениями либо неосторожными движениями, а также бактериальной инфекцией. Она часто сопровождается дополнительными признаками, а в месте ее концентрации может прощупываться припухлость.
Профилактика болей в левой ягодице
Простые рекомендации позволят предотвратить появление боли в левой ягодице. Они направлены на укрепление спины и суставов, мышц и связочного аппарата.
Врачи советуют выполнять следующие правила:
- подобрать подходящий ортопедический матрас для сна;
- отказаться от частого ношения обуви на высоком каблуке;
- при сидячем образе жизни периодически делать разминку;
- делать упражнения на растяжку мышц бедра;
- не допускать переохлаждения поясницы.
Болезненные ощущения – это не диагноз, а симптом ряда патологий. Чтоб определить их причину, потребуется дополнительное обследование у врача.
В домашних условиях рекомендуется соблюдать правила профилактики болей и обращаться за медицинской помощью при первых признаках болезни.

Источник
Боли из-за защемления седалищного нерва – как лечить дома?Защемление седалищного нерва или ишиас – является неврологическим заболеванием, которое заключается в сжатии и последующем воспалении корешков либо самого нерва на уровне выхода из позвоночного канала, поясницы, ягодичной области, задней поверхности бедра. В связи с вышесказанным становиться понятно, что непосредственной причиной заболевания может стать любое явление или процесс, ведущий либо к отеку, либо к оказанию давления на окружающие ткани. Поэтому ишиас может сопровождать такие заболевания как радикулит, остеохондроз поясничного отдела позвоночника, грыжи межпозвоночного диска, опухоли в области поясницы, механические травмы позвоночника и окружающих нерв мышц, воспаление окружающих нерв тканей, сопровождающихся их отеком. Кроме того, воспаление седалищного нерва может наступить и без ущемления, из-за банального локального переохлаждения. Чаще всего защемление седалищного нерва происходит при радикулите. Этим и объясняется наиболее распространенное описание начала заболевания: “начал поднимать тяжесть, резко дернулся, и тут как меня прострелит болью от поясницы до пятки”. При радикулите происходит истончение межпозвоночных дисков, что ведет за собой “оседание” позвоночного столба и сужение межпозвоночных отверстий, откуда выходят корешки спинномозговых нервов. При резкой нагрузке происходит кратковременное сжатие корешков седалищного нерва с их повреждением, после чего возникает отек нерва, который способствует дальнейшей компрессии. Приступ заболевания длится до тех пор, пока не сходит отек и характеризуется болью в конечности и пояснице с пораженной стороны, нарушениями иннервации и нейротрофики бедра и голени, поэтому при длинных или частых приступах защемления седалищного нерва становится заметным изменение толщины конечности – пораженная нога становится более тонкой. Несмотря на всю явную симптоматику и, зачастую, даже временную полную нетрудоспособность человека во время приступа ишиаса, больные редко обращаются к врачу. Это связано с тем, что в начальной стадии радикулита защемление седалищного нерва происходит не более одного-двух раз в год, длиться приступ около 3-4 дней, поэтому человек считает, что лучше пересидеть эти дни дома, либо ходит на работу приняв уйму обезболивающих препаратов. Правда, со временем приступы происходят все чаще и тяжелее, поэтому, чаще всего, больной к врачу попадает уже с застарелым трудноизлечимым заболеванием. При защемлении седалищного нерва другого происхождения симптомы гораздо более выражены, зачастую возникают однократно и уже не пропадают, поэтому требуют срочного лечения в стационаре, иногда даже в хирургическом.
Непосредственную причину (например, радикулит) больной не может вылечить дома, эффективна лишь профилактика данного заболевания в виде лечебной физкультуры, массажа, мануальной терапии. Однако ослабить симптомы ишиаса в домашних условиях вполне по силам каждому. В первую очередь, это прием нестероидных противовоспалительных средств (диклофенак натрия, индометацин, ибупрофен). Их благотворный лечебный эффект имеет две составляющие – во-первых, они непосредственно ослабляют боль при любом воспалении, обладая анальгезирующим действием. Во-вторых, они блокируют некоторые звенья процесса воспаления и ослабляют его, в случае защемления седалищного нерва это уменьшает проявления отека и снижает компрессию, что ведет к более быстрому выздоровлению. При приеме данных препаратов нужно соблюдать некоторую осторожность – как и почти все препараты этой группы они раздражают слизистую оболочку желудка и могут провоцировать гастриты и обострения язвенной болезни, поэтому попутно необходимо проводить терапию протекции слизистой желудка – принимать по одной капсуле Омепразола. Для того чтобы немного защитить желудок можно вводить противовоспалительные лекарственные средства трансдермально (наружно). Очень хорошо себя зарекомендовали пластыри Олфен, содержащие диклофенак. Их использование приводит к тому, что действующее вещество проникает в организм малыми дозами и почти сразу попадает в очаг воспаления. Так обеспечивается максимальный лечебный эффект.
Наружно также можно принимать различные мази, кремы и гели, содержащие противовоспалительные, согревающие и отвлекающие компоненты. Примером противовоспалительного геля может служить “Диклак-гель”, согревающей мази – “Финалгон”. Согревающий эффект необходим для улучшения микроциркуляции в очаге воспаления, что приводит к более быстрому течению воспалительного процесса и, как следствие, к скорейшему окончанию приступа. Единственное что надо учитывать – нежелательно применять согревающие мази (равно как и согревающие компрессы) в первые 15-20 часов после начала защемления седалищного нерва, это приведет к более сильному приливу крови к месту поражения и усилению явлений отека и компрессии. Также полезно знать что эти мази нельзя смывать водой – это приведет к сильному жжению. Необходимо сначала обильно смазать участок применения растворителем на жировой основе (массажным маслом, в крайнем случае подойдет и обычное растительное) и только после этого промыть участок с мылом или гелем для душа. Кроме того, наружно можно применять различные методы народной медицины. Они малоэффективны при очень резкой и сильной боли, однако ускоряют выздоровление и быстрее устраняют последствия защемления седалищного нерва. В первую очередь к этим методам относятся различные ванны – отвлекающие и согревающие (например, ванна с корнем хрена) или противовоспалительные (ванны с корой ивы или сосновой хвоей). Вода для ванн должна быть не горячей, а немного теплой и, как уже было сказано, все согревающие процедуры не рекомендуются в первые часы заболевания. Неплохие результаты показывает использование компресса с прополисом и медом. Кроме того, многие утверждают о целебном эффекте при радикулите пчелиного или змеиного яда. Но эти экстремальные виды лечения можно практиковать только после консультации врача. Из общих методов лечения нужно отметить, что больной нуждается в физическом покое, тепле, хорошем и регулярном питании. Рекомендуется пить много жидкости, можно теплых настоев трав (например, мяты). Защемление седалищного нерва – довольно распространенное состояние. Как было написано выше, оно может быть симптомом многих заболеваний, а его постепенное исчезновение до следующего приступа характерно только для радикулита. Поэтому если вы лечитесь дома, но эффекта нет более 7 дней – вам прямой путь к кабинет доктора, это может быть признаком опасных заболеваний. Учебное видео анатомии поясничного сплетенияПри проблемах с просмотром скачайте видео со страницы Здесь – Вернуться в оглавление раздела “Неврология.” Автор: Искандер Милевски |
Источник