Болезнь коленного сустава лечение в домашних
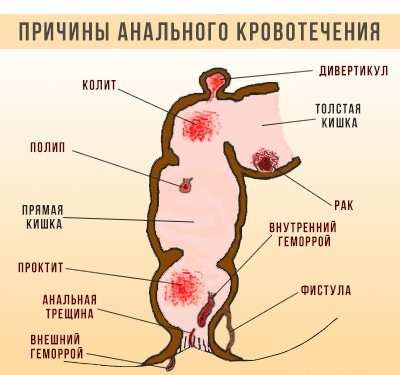
Если болят колени, прежде чем лечить это состояние, необходимо проводить качественную диагностику и устанавливать точный диагноз. Коленный сустав обладает очень сложной анатомической структурой. Его формируют три кости (большеберцовая, бедренная и надколенник), четыре крупные связки и несколько мелких, два мениска, большое количество суставных сумок (бурс).
Каждая из перечисленных структурных частей может подвергаться воспалению или дегенеративном дистрофическому процессу. Поэтому боль может быть связана как с поражением связок и сухожилий, так и с нарушением иннервации. Позади коленного сустава близко к кожным покровам находится точка бифуркации (раздвоения) седалищного нерва. Здесь он распадается на большеберцовую и малоберцовую ветви. Они отвечают за иннервацию голени, голеностопного сустава и стопы. Компрессия нервного волокна также может вызывать боль в области коленного сустава при движениях и в состоянии покоя.
В этой статье рассказано о том, что делать и как лечить, если болят колени и при этом диагностируется одно из распространённых заболеваний. Это пояснично-крестцовый остеохондроз, деформирующий остеоартроз коленного или тазобедренного сустава, поражение крестообразных и боковых связок, менископатия, виды бурситов и т.д.
Если у вас болят колени, прежде чем лечить в домашних условиях, необходимо посетить врача Обратиться на прием можно к ортопеду, терапевту, остеопату, неврологу. В случае, если перед появлением клинических симптомов было оказано травматическое воздействие, целесообразно в первую очередь посетить травматолога. Этот врач с помощью рентгенографического снимка поможет исключить вероятность перелома или вывиха. Также он диагностирует разрыв или растяжение связочного аппарата.
Если сильно болят колени, что делать и как лечить может рассказать только врач после проведённых обследований и постановки диагноза. Причины боли могут быть совершенно различными. Например, мало кто из пациентов догадывается о том, что локализация неприятных ощущений в коленном суставе свидетельствует о разрушении тазобедренного сочленения костей. И установить этот факт можно только с помощью рентгенографического снимка. Поэтому, даже если очень болят колени, не ищите советов о том, что делать и чем лечить на просторах сети интернет. Посетите доктора и он назначит адекватное, безопасное и эффективное лечение.
Если у вас очень сильно болят колени и вы хотите узнать о том, чем лечить, то можете прямо сейчас записаться на бесплатную консультацию ортопеда в нашу клинику мануальной терапии в Москве. У нас работают опытные доктора. Они смогут с помощью диагностических функциональных тестов и мануального обследования поставить предварительный диагноз. По мере необходимости будут даны рекомендации относительно прохождения обследований и проведения лечения.
Почему болят колени и чем можно лечить?
Многие задаются вопросом о том, почему болят колени и чем лечить без хирургической операции. Чтобы ответить на вопрос о том, чем можно лечить, если болят колени, необходимо знать, какое заболевание провоцирует появление неприятных симптомов.
Основные причины развития патологических изменений в суставных тканях – это:
- воспаление (асептическое и инфекционное);
- травматическое воздействие;
- нарушение процессов микроциркуляции крови, приводящее к ишемии и нарушению трофики;
- дегенеративные дистрофические изменения, в том числе, связанные со старением организма;
- врожденные пороки развития суставных тканей.
Среди потенциальных заболеваний, при которых болят колени, чаще всего диагностируются следующие:
- артриты любой формы (ревматоидные, острый и хронические, реактивные, псориатические, аутоиммунные, сенсибилизационные);
- артрозы (дегенеративное дистрофическое заболевание, приводящее к разрушению хрящевой и костной ткани, неподвижности сустава);
- растяжение и разрыв крестообразной, боковой латеральной или медиальной связки;
- бурсит – воспаление суставной синовиальной сумки, чаще всего возникает после травмы или при длительном давлении на область её расположения;
- поражение менисков – в результате травмы, дегенеративного разрушения или отрыва части хрящевой ткани (это может привести к появлению «суставной мыши»);
- смещение надколенника и поражение его собственного связочного аппарата;
- подагра с образованием кристаллов мочевой кислоты вокруг колена;
- суставная форма болезни Бехтерева;
- системная красная волчанка;
- синовит, капсулит, тендинит и другие виды воспалений тканей колена;
- миозит – поражение мышечного волокна;
- туннельный синдром – защемление седалищного нерва в точке его бифуркации на большеберцовую и малоберцовую ветви;
- пояснично-крестцовый остеохондроз с радикулитом или корешковым синдромом;
- синдром грушевидной мышцы.
Это не полный перечень потенциальных причин возникновения болевого синдрома в области колена. Часто диагностируются опухоли (в том числе и злокачественного типа), туберкулёз, воспаление костного мозга, смещение головок костей, деформация и рубцы тканей, растяжение суставной капсулы, вывих, перелом и т.д. Точную причину сможет сказать только опытный врач при проведении полноценного обследования.
Предрасполагающими факторами к тому, что может появляться болезненность, относятся:
- неправильная постановка стопы (плоскостопие и косолапость) – происходит неравномерное распределение амортизационной нагрузки, в результате чего разрушается хрящевая синовиальная ткань в коленном суставе);
- вальгусная деформация стопы или голени;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- избыточная масса тела – создает повышенную нагрузку на нижние конечности и их крупные суставы;
- синдром короткой нижней конечности;
- деформирующий остеоартроз тазобедренного или голеностопного сустава;
- ведение малоподвижного сидячего образа жизни;
- неправильное питание;
- курение и употребление алкогольных напитков;
- отказ от занятий спортом и физической культурой;
- нарушение обмена веществ;
- сахарный диабет и его осложнения, такие как диабетическая ангиопатия и нефропатия;
- варикозное расширение вен нижних конечностей, облитерирующий эндартериит, атеросклероз и другие сосудистые патологии;
- отечный синдром при беременности и многое другое.
Исключайте эти факторы риска из своей повседневной жизни для профилактики развития заболеваний крупных суставов нижних конечностей. Если боль уже появилась, то не откладывайте визит к врачу в долгий ящик.
Очень болит колено при ходьбе
Если очень болит колено, прежде чем лечить, исключить самое распространенное заболевание – артрит или артроз. Артрит – это острое воспаление внутри коленного сустава. Может быть асептическим или инфекционным, подагрическим или ревматоидным. Отличается тем, что внешне колено распухает и краснеет, пальпация болезненная. Обращаться на прием необходимо к ревматологу или ортопеду. Также, если нет возможности попасть к этим специалистам, можно посетить врача терапевта в городской поликлинике.
Артроз – это второе по частоте распространения заболевание. Оно отличается тем, что внутри суставной капсулы происходит нарушение метаболических и трофических процессов. Синовиальная хрящевая оболочка, покрывающая мыщелки бедренной и большеберцовой костей, разрушается. По мере оголения костной ткани на ней образуются грубые костные наросты – шипы. Они препятствуют нормальной подвижности и при ходьбе вызывают сильнейшую боль. Для выявления артроза необходимо сделать рентгенографический снимок.
Чем лечить, если болит колено при ходьбе, зависит от стадии этих процессов. На начальном этапе при артрите важно купировать острое воспаление. А затем нужно как можно быстрее обратиться к мануальному терапевту для восстановления процессов метаболизма и трофики в суставе. В противном случае перенесенный артрит может стать причиной развития артроза в будущем.
При артрозе 1-2-ой степени может быть проведено консервативное лечение с использованием методов мануальной терапии. При грамотном и своевременном лечении возможно полное восстановление хрящевой синовиальной ткани. При переходе патологии на 3-ю стадию лечение возможно только с помощью хирургической операции по эндопротезированию сустава.
Болит колено при вставании, чем лечить
Если болит колено ноги, чем лечить – расскажет опытный врач ортопед. Он при первичном осмотре поставит предварительный диагноз и даст индивидуальные рекомендации по лечению и обследованию.
Существует масса разных патологий. Например, если болит колено при вставании, прежде чем лечить это состояние, важно исключить патологию тазобедренного сочленения костей. Коксартроз примерно в 70 % случаев на начальном этапе своего развития дает иррадиирующую в колено боль. Если провести небольшой тест, то можно выявить это заболевание. Необходимо сесть лицом к спинке стула с разведёнными в разные стороны коленями. Затем выпрямить спину. Если почувствуете боль в области тазобедренного сустава, то патологические изменения следует искать именно там.
Болят колени при приседании, чем лечить
Часто пациенты спрашивают о том, почему болят колени при приседании и чем лечить это заболевание. Здесь с большой долей вероятности будет диагностирована патология сухожильного и связочного аппарата. При приседании на него оказывается колоссальная физическая нагрузка. Если произошли рубцовые или дегенеративные изменения в сухожильной или связочной ткани, то приседания могут давать серьезный болевой синдром за счет избыточного натяжения данных структур.
Если болит сустав колена, прежде чем лечить, исключите вероятность разволокнения передней или задней крестообразной связки. Эти последствия травмы часто встречаются у людей, ведущих активный образ жизни и занимающихся разными видами командного спорта.
Распухло колено и болит – чем лечить
Чем лечить, если опухло и болит колено – частый вопрос. Прежде всего стоит исключить травму с помощью рентгенографического снимка. Если перелом, трещина и вывих исключены, то показано назначение нестероидных противовоспалительных препаратов и прогревании. После того, как будет достигнуто улучшение состояния, важно начинать реабилитацию
Любой воспалительный процесс приводит к тому, что меняется биохимический состав синовиальной жидкости, ухудшается трофика тканей. Это создает предпосылки для развития артроза.
Если у вас впервые распухли колени и болят, то прежде чем лечить, обязательно посетите ревматолога. Исключите болезнь Бехтерева, системную красную волчанку и ревматоидный артрит. Если эти патологии исключены, то лечение проводится по стандартной схеме с использованием противовоспалительных препаратов. Затем показано проведение комплексной реабилитации с физиотерапией, мануальной терапией, лечебной гимнастикой и т.д.
Распухло колено и болит – чем лечить, чтобы исключить вероятность рецидива патологии в будущем? Это самый распространенный вопрос. К сожалению, дать гарантий того, что в будущем данное заболевание не появится вновь, не сможет ни один доктор. Но сделать все возможное для сведения риска рецидива до минимума вполне по силам каждому пациенту.
Для начала стоит узнать – что за заболевание вызывает подобные симптомы. Затем провести его комплексное лечение, этиотропное в том числе.
И только полноценная реабилитация сможет дать гарантию того, что в будущем рецидив полностью исключен. А проводить реабилитацию рекомендуется в клиниках мануальной терапии. Именно там работают доктора, которые знают о том, как правильно восстановить здоровье опорно-двигательного аппарата человека.
Если болят и хрустят колени, прежде чем лечить, обратитесь на бесплатный прием к ортопеду в нашу клинику мануальной терапии в Москве. У нас работают врачи, которые знают, чем лечить колени, если они сильно болят и как вернуть пациенту свободу и радость движений.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Однажды научившись ходить, мы начинаем воспринимать эту способность как нечто обыденное. Однако заболевания опорно-двигательного аппарата заставляют нас пересматривать отношение к двигательной активности, а порой — прилагать колоссальные усилия, чтобы ее восстановить. Особенно часто объектом лечения становятся коленные суставы.
Как сохранить подвижность на долгие годы и что делать, если двигательная активность снизилась из-за артроза колена? Давайте разбираться по порядку.
Причины остеоартроза коленного сустава
Остеоартроз колена, или гонартроз, — патология дегенеративно-дистрофического характера, поражающая и деформирующая все структуры сустава, в конечном итоге приводящая к утрате его подвижности. Гонартрозом страдает 15–30% населения планеты, но, несмотря на развитие медицины, статистика не улучшается. Артроз коленного сустава — это болезнь лишнего веса, наследственности, возраста и образа жизни. Заболевают им преимущественно пожилые люди, особенно часто — тучные женщины старше 40 лет. Болезнь провоцирует чрезмерная нагрузка на колени. После 65-ти лет, когда коленный хрящ сильно изнашивается, в том числе по причине гормональных изменений, гонартроз в той или иной степени наблюдается у 65–85% людей. Возможны и врожденные дефекты коленного сустава, ведущие к заболеванию в раннем возрасте, например, недостаточность внутрисуставной смазки. Любые травмирующие воздействия на колено, включая хирургические операции, повышают риск развития гонартроза. В группу риска также входят люди, занятые однообразным физическим трудом, и спортсмены.
Симптомы деформирующего артроза коленного сустава
Болезнь развивается медленно и может доставлять небольшой дискомфорт с годами. В самом начале артроз не сопровождается болезненными ощущениями, но перейдя в более «зрелую» стадию, провоцирует усиливающиеся боли и двигательные ограничения в суставе. Больное колено постепенно начинает менять форму, увеличивается в размере, нога может принять неестественный изгиб влево или вправо.Становится затруднительно выполнять даже элементарные движения, связанные с ходьбой, менять положение тела с вертикального на горизонтальное и обратно, садиться и вставать. При отсутствии лечения артроз коленного сустава ведет к инвалидности.
Не следует путать артрит и артроз, это разные заболевания, хотя артрит может сопутствовать артрозу и даже помогать его выявить на ранней стадии. Артрит — это воспаление сустава, как правило, острое, а остеоартроз — медленное истощение и разрушение хрящевой и костной ткани, протекающее в хронической форме.
Стадии заболевания
Выделяют три степени тяжести артроза коленного сустава. Чем раньше будет выявлено заболевание, тем проще его будет лечить.
- 1 степень. Клиническая картина в этот период редко заставляет больных обращаться к врачу. Они ощущают легкий дискомфорт в колене после длительной ходьбы, быстро устают. Боль может возникнуть только после высоких физических нагрузок (например, после работы на дачном участке) или при максимальном сгибании-разгибании колена. Однако, если сделать рентгеновский снимок, будет видно небольшое сужение суставной щели и появление первых остеофитов — костных отростков внутри сустава. Проблема обычно выявляется случайно, при профосмотрах или других обследованиях, может быть довольно быстро разрешена при помощи консервативного лечения.
- 2 степень. Появляются более выраженные признаки патологии, которые сложно игнорировать. Боль в колене ощущается постоянно, особенно сильно по утрам и вечером, даже в состоянии покоя она полностью не проходит. Походка замедляется, движения в колене затрудняются и сопровождаются характерным глухим хрустом. Возможно осложнение в виде попадания кусочка хряща или осколка кости в суставную полость, что усиливает боль и блокирует подвижность. Это состояние называют «суставной мышью». Прощупывание колена вызывает боль, деформация сустава становится видимой. Может присоединиться воспаление, тогда возникает отек колена. Рентген показывает сильно суженную суставную щель, разрастание остеофитов, деформацию и утолщение кости. Требуется комплексная терапия, иногда необходимо хирургическое вмешательство.
- 3 степень. Запущенная стадия заболевания, стойкая инвалидность. Боль в колене постоянная, сильная, ходьба и особенно преодоление лестничных маршей мучительны. При любых движениях ноги колено издает громкий хруст. Сустав сильно деформирован, увеличен из-за скопления жидкости, практически лишен подвижности. На рентгене видно разрушение связок и менисков, истирание хряща, разрастание соединительной ткани. Суставная щель может частично срастись. Решить проблему можно только заменой пораженного сустава искусственным (эндопротезом).
Чаще всего пациенты обращаются за помощью при второй степени гонартроза, некоторые — уже ближе к третьей. Особенно это характерно для пожилых людей, привыкших к тем или иным недомоганиям, считающих происходящее возрастными издержками и склонных бессистемно применять народные средства.
Как лечить деформирующий артроз коленного сустава
Терапия должна быть комплексной и последовательной, с соблюдением всех рекомендаций врача. Первая попавшаяся мазь, на время снимающая боль, здесь в принципе помочь не в состоянии. Схема лечения подбирается индивидуально — в зависимости от клинической картины и набора методик, доступных в конкретном медицинском учреждении. Лучше, если это будет специализированная ортопедическая клиника или современный медицинский центр с опытными ортопедами.
Методы консервативного лечения гонартроза
Консервативное лечение артроза коленного сустава сводится к двум основным составляющим: медикаментозной и физиотерапевтической. Их обязательно дополняют диета, лечебная физкультура и ортопедическая поддержка.
Препараты для лечения артроза коленного сустава
Медикаментозные средства применяются для снятия воспаления, боли, отеков, а также нормализации обмена веществ и активизации восстановительных процессов. Используются нестероидные противовоспалительные препараты (НПВС) в виде мазей, таблеток и инъекций (диклофенак, пироксикам, нимесулид), инъекции глюкокортикостероидов («Флостерон», гидрокортизон, «Кеналог»), анестезирующие блокады (новокаин, лидокаин, тримекаин), хондропротекторы в виде таблеток («Артифлекс», «Дона» и пр.). Инъекции делаются напрямую в сустав.
Терапевтические методы
Огромное количество разнообразных методов свидетельствует о внимании современной медицины к патологиям коленного сустава и сложности их лечения.
- УВТ. Наиболее прогрессивный метод неинвазивного лечения заболеваний опорно-двигательного аппарата. Ударно-волновая терапия способствует рассасыванию фиброзной ткани и удалению солевых отложений, снимает воспаление, улучшает кровоток, повышает эластичность связок. Процедура почти безболезненна, напоминает аппаратный массаж, длится 10–40 минут. При гонартрозе необходим курс из 4–10 процедур в зависимости от степени тяжести заболевания. Воздействие ударными звуковыми волнами осуществляется локально, с помощью компактного излучателя.
- Плазмотерапия (плазмолифтинг сустава).Это инъекции в сустав собственной плазмы крови пациента, богатой тромбоцитами. Эффективно снимают воспаление, активизируют регенерацию суставных хрящей. Курс состоит из 4–6 процедур, которые проводятся 1–2 раза в неделю.
- Миостимуляция. Воздействие электрическими импульсами позволяет снять спазмы и предотвратить атрофию мышц вокруг пораженного сустава. Способствует восстановлению двигательной активности и снижению болевых ощущений.
- Фонофорез. Физиотерапевтический метод, использующий свойства ультразвука и лечебных мазей. При артрозе коленного сустава выполняется, например, с гидрокортизоном, оказывающим выраженное противовоспалительное и болеутоляющее действие. Ультразвук способствует лучшей проницаемости кожных покровов и быстрому всасыванию медикаментозных средств.
- Озонотерапия. Озон обеспечивает противовоспалительный и обезболивающий эффект. Этот вид терапии обычно назначается при противопоказаниях к приему медикаментозных средств.
- Массаж (в т.ч. лимфодренаж) и мануальная терапия. Курс массажа из 5–10 сеансов назначают при отсутствии воспалительных процессов. Полезен лимфодренажный массаж, предотвращающий скопление жидкости в суставе. Мануальная терапия сочетает поглаживания и растирания с движениями сустава. Наиболее эффективна после сеанса лечебной физкультуры.
- Сероводородные, радоновые и скипидарные ванны. Обладают обезболивающим и противовоспалительным действием, позитивно влияют на опорно-двигательный аппарат в целом. Сероводородные и радоновые ванны являются элементом санаторно-курортного лечения, скипидарные могут быть организованы в домашних условиях по назначению врача.
- Гирудотерапия. Медицинские пиявки, поставленные вокруг поврежденного сустава, снимают отечность и оказывают обезболивающее действие. В их слюне содержатся биоактивные вещества, стимулирующие процессы регенерации тканей. Эффективность лечения можно оценить после трех процедур. Лечение пиявками эффективно на начальной стадии артроза, эффект держится до одного года.
- ЛФК. Лечебная физкультура необходима для предотвращения атрофии мышц и застойных явлений в суставе. Первые упражнения делаются по утрам, часто в постели. Далее следует выполнять небольшой комплекс упражнений еще 3–4 раза в день. Полезно плавание.
- Иглорефлексотерапия. Если сустав еще не деформирован, иглоукалывание может восстановить его подвижность за счет снятия отека и боли.
- Механотерапия. Упражнения с применением тренажеров, позволяющих разрабатывать суставы эффективно, но без чрезмерных перегрузок. Самый популярный вид механотерапии — велотренажер. Рекомендуется в период реабилитации после лечения запущенного артроза, в качестве профилактики болезней суставов. Назначается индивидуально в зависимости от веса, возраста, истории болезни.
- Вытяжение суставов. Полость сустава и суставная щель могут быть увеличены методом механического вытяжения. Развитие артроза после курса этих процедур замедляется.
- Диетотерапия. Должна быть направлена на снижение веса, чтобы уменьшить нагрузку на колено, улучшить обмен веществ, предотвратить отложение солей, обеспечить питание хрящевой ткани.
- Ортопедическое лечение. Использование специальных стелек для обуви, наколенников и тростей позволяет снять излишнюю нагрузку с больного сустава и облегчить ходьбу.
Консервативное лечение способно затормозить развитие гонартроза коленного сустава на долгие годы, но иногда все же требуется хирургическое вмешательство.
Методы хирургического лечения
Оперативное вмешательство направлено не столько на снятие симптомов заболевания, сколько на устранение его причин. Применяется при 2–3 степенях тяжести артроза.
- Пункция.Это откачивание жидкости из суставной полости с помощью шприца. В результате снижается давление на сустав, восстанавливается подвижность, уменьшается воспаление. Процедура проводится амбулаторно. Данный метод относится к малоинвазивному вмешательству.
- Артроскопия. Если требуется очистить сустав от элементов разрушенных хрящей, проводится эндоскопическая операция под контролем микровидеокамеры. Такое вмешательство переносится легче, чем традиционное хирургическое, и не требует длительной реабилитации.
- Околосуставная остеотомия. Метод классической хирургии. Деформированное колено распиливается для придания ему правильной формы и фиксируется при помощи аппарата Илизарова или металлических пластин. Остеотомия требует нескольких месяцев реабилитации.
- Эндопротезирование. Замена больного сустава биосовместимой (обычно титановой) конструкцией, позволяющей вернуть пациенту нормальную подвижность. Реабилитация может занять около года.
Врачи-ортопеды советуют бережно относиться к коленным суставам, если вы находитесь в группе риска. После 40 лет следует следить за своим весом, избегать физических перегрузок и травм, носить удобную обувь на небольшом устойчивом каблуке, заниматься плаванием.
Источник