Абсцесс печени лечение народными средствами

Лечение абсцесса алоэ

Абсцесс относится к хирургическим заболеваниям и часто требует оперативного вмешательства. Запущеный абсцесс может привести к серьезным осложнениям, поэтому перед началом лечения обязательно проконсультируйтесь с врачом.
Народная медицина знает много рецептов, позволяющих лечить легкие формы поверхностных абсцессов или облегчать протекание этой болезни. Но при этом ни в коем случае нельзя самому вскрывать или выдавливать нарыв.
Для лечения абсцесса кожи и подкожной клетчатки часто применяется сок или кашица из измельченных листьев алоэ древовидного в виде повязок и примочек. В этих целях чаще всего используют нижние листья растения. Перед тем, как срезать листья, растение рекомендуется не поливать несколько дней. Срезанные листья измельчают, и сок отжимают через марлю. После этого бинт, смоченный соком, либо каша из листьев закладываются под повязку. Для неиболее эфективного лечения её следует менять каждые 10-12 часов.
Сок алоэ быстро очищает локальные очаги воспаления. Лечение абсцесса данным способом чаще всего гарантирует быстрое рубцевание раны и, как следствие, её заживление.
Лечение абсцесса луком

Для того, чтобы нарыв скорее созрел и прорвал, в народной медицине часто используется репчатый лук.
Можно использовать свежий лук. Для этого его натирают в мелкую кашицу, заворачивают её в марлю и прикладывают к больному месту. Примочку меняют каждые 4-5 часов.
Также практикуется сварить луковицу в молоке или запечь её в духовке. Не дожидаясь, пока лук остынет, приложить его к абсцессу и прибинтовать. Как вариант, испеченную луковицу растирают и смешивают с натертым «Детским» мылом (1 часть). Из полученой кашици делают лепешки и прикладывают их к месту ранки, заменяя каждые 5 часов.
Иногда в этом рецепте вместо лука используют натертый чеснок, картофель или свеклу, меняя повязку раз в три часа. Больное место при этом предварительно распаривают в горячей мыльной воде или водном растворе йода.
Лечение абсцесса мёдом
Для лечения абсцесса можно использовать мазь, которую легко изготовить самостоятельно.
Для её приготовления необходимо взять в равных пропорциях мед, мазь Вишневского и спирт. Ни в коем случае нельзя использовать водку. Все ингридиенты смешивают до полной однородности.
Полученную мазь накладывают на место абсцесса и оставляют под повязкой на всю ночь. Она быстро снимает воспаление, и уплотнение рассасывается за несколько дней.
Лечение абсцесса прополисной мазью

Народной медицине хорошо известны лечебные свойства прополиса в борьбе с нарывами. Для этого используют прополисную мазь, которую несложно изготовить в домашних условиях.
Для приготовления мази понадобится 100 г несоленого животного жира. Его расплавляют в эмалированной посуде и доводят до кипения. Затем, в охлажденный до 70-80°С жир добавляют измельченный прополис (примерно 10 г). Постоянно помешивая, смесь охлаждают, а затем очищают, пропустив через марлевый фильтр. После этого мазь готова к применению.
Ее можно также использовать для лечения разнообразных ран, ожогов, обморожений и язв.
Лечение абсцесса хлебом

Для скорейшего созревания нарыва можно использовать ржаной хлеб. Для этого его распаривают и теплым прикладывают к ране. Сверху накрывают капустными листьями, оборачивают бумагой и забинтовывают. Компресс не снимают в течении суток.
Этот метод также эфективен для лечения невскрывшихся фурункулов.
Но не стоит забывать, что даже прорвавший абсцесс нельзя выдавливать. Его нужно промыть слабым раствором марганцовки и затем в течении двух дней прикладывать согревающий компресс к ранке.
Источник: Газета ЗОЖ, всеукраинская газета-целительница “Бабушка”
Читайте также:
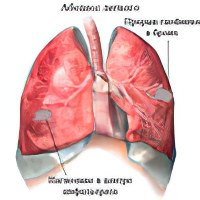 | Абсцесс легкого – что это такое и как лечить? Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. |
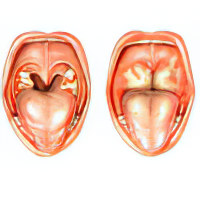
 | Симптомы и лечение паратонзиллярного абсцесса Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой. |
 | Симптомы и лечение абсцесса горла Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани. |
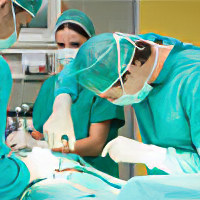 | Вскрытие абсцесса: показания, техника, описание Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала… |
 | Симптомы и лечение абсцесса печени Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий. |
Источник
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий. Среди всех гнойных образований брюшной полости на долю абсцесса печени приходится 48% от общего числа случаев, то есть оно регистрируется достаточно часто. Мужчины болеют в 2,5 раза чаще женщин.
Содержание:
- Классификация
- Причины появления и патогенез абсцесса печени
- Симптомы
- Осложнения заболевания
- Диагностика
- Лечение абсцесса печени
Классификация
По месту локализации различают абсцесс правой и левой доли печени. Абсцесс правой доли возникает в 5 раз чаще, чем в левой доле.
По этиологии:
Паразитарный;
Бактериальный.
По патогенезу:
Гематогенный абсцесс – инфекция попала в печень с током крови;
Холангиогенный абсцесс – источник инфицирования проник из желчевыводящих путей;
Контактный, посттравматический абсцесс – абсцесс возник в результате раны или травмы органов брюшной полости;
Криптогенный абсцесс – имеет неустановленный источник инфицирования, встречается в 10% случаев.
По причине возникновения различают первичный и вторичный абсцесс. Диагностируются единичные и множественные поражения печени гнойными полостями.
Причины появления и патогенез абсцесса печени
Важное условие распространения воспалительного процесса в тканях печени – снижение местного и общего иммунитета. Наиболее часто инфекционный процесс провоцирует стрептококк и золотистый стафилококк, клебсиелла, кишечная палочка, энтеробактерии, анаэробные бациллы, смешанная флора. Они попадают в печень в результате следующих заболеваний и состояний:
Желчнокаменная болезнь;
Холецистит;
Холангит;
Онкологическое поражение желчных путей (холангиокарцинома), поджелудочной железы;
Сепсис, колоректальный рак;
Аппендицит;
Язвенный колит;
Дивертикулит;
Инвазия эхинококком, аскаридами, дизентерийной амебой;
Распространение колоний грибка рода кандида в результате химиотерапии органов жкт или лейкемии;
Последствия приема стероидов и цитостатиков;
Травмы печени, осложнения после операций на этом органе;
Паразитарные и непаразитарные кисты печени;
Специфические гранулемы печени.
Попадая в печень, колонии бактерий размножаются, уничтожая клетки ее паренхимы. Вследствие этого образуется инфильтрат, некротизированные участки. После расплавления тканей печени формируется полость, заполненная гноем, ограниченная капсулой из фиброзной ткани.
Паразиты попадают в печень из кишечника по системе воротной вены. Так они приобретают форму тропоизотов и полностью закупоривают капилляры печени. Гепатоциты лишаются питания, возникают участки некроза, где и формируется некроз.
В группе риска находятся пациенты, страдающие от цирроза печени, сахарного диабета, патологий поджелудочной железы, онкологических заболеваний пищеварительного тракта, а так же пожилые люди, и те, кто перенес операцию по трансплантации печени.
Симптомы

Основной симптом – это постоянные тупые боли ноющего характера под правым нижним ребром, отдающие в плечо, под лопатку. Болевой синдром сопровождается чувством тяжести, усиливается, когда больной лежит на правом боку.
Другие проявления абсцесса:
Увеличение печени, заметное при пальпации, она выступает из-под реберной дуги;
Болезненность при пальпации;
Снижение или отсутствие аппетита;
Тошнота;
Метеоризм;
Диарея;
Гипертермия, озноб;
Проявления интоксикации (тахикардия, проливной пот, слабость);
Желтая окраска склер глаз;
Землистый цвет лица;
Резкая потеря массы тела;
Икота, вызванная раздражением диафрагмы увеличенной печенью.
Осложнения заболевания
Прогноз развития абсцесса печени может быть крайне неблагоприятным, если не принять все возможные меры по его лечению.
Последствия нелеченого абсцесса печени:
Перитонит, сепсис, возникший вследствие разрыва абсцесса и излития гноя, некротизированных тканей в брюшную полость;
Субдиафрагмальный абсцесс из-за скопления гноя под куполом диафрагмы;
Перикардит, перикардиальная тампонада сердца из-за попадания гноя в околосердечную сумку;
Асцит;
Кровотечение из-за повышения давления в системе воротниковой вены;
Абсцесс структур головного мозга;
Септическая эмболия легочных артерий;
Развитие фистул в легких и в плевре из-за прорыва амебного абсцесса в плевральную полость.
Диагностика
Поскольку абсцесс печени сложно дифференцировать от сходных по симптомам заболеваний, важно правильно оценить жалобы пациента, его анамнез. Врач выясняет характер жалоб, наличие очагов инфекций, операций, травм, тяжелых заболеваний.
Лабораторные исследования при диагностировании абсцесса печени:
Общий анализ крови и мочи – фиксируется увеличение числа лейкоцитов, пониженный гемоглобин, сдвиг лейкоцитарной формулы;
Анализ крови на биохимию – повышение показателей билирубина, алт, щф, аст;
Бактериальный посев крови – важен при поиске возбудителя инфекции;
Анализ кала на внекишечный амебиаз, на цисты дизентерийной амебы;
Исследование аспирата гнойного экссудата, взятого при помощи чрескожной пункции.
Методы инструментальной диагностики:
Рентгенография брюшной полости – выявляет признаки асцита, наличие в печени полости с жидкостью и гноем;
УЗИ гепатобилиарной системы – определяет размеры и местоположение полости абсцесса;
МРТ, МСКТ брюшной полости – оценивает расположение, количество и размеры абсцессов для уточнения тактики лечения;
радиоизотопное сканирование печени – выявляет дефекты кровоснабжения печени, локализацию абсцесса;
диагностическая лапароскопия – через небольшие разрезы в брюшную полость вводится миниатюрная камера и инструменты, позволяющие дренировать абсцесс.
Важно отличать абсцесс печени от гнойного холецистита, плеврита, субдиафрагмального абсцесса.
Лечение абсцесса печени
Лечением абсцесса печени проводит хирург, гастроэнтеролог, при необходимости врач-инфекционист. Стандартная тактика включает в себя антибактериальную терапию в сочетании с малоинвазивными вмешательствами.
Возможные манипуляции и процедуры:
Дренирование абсцесса под контролем УЗИ;
Установка на 3-7 суток дренажных катетеров для выведения гноя с бактериологическим исследованием аспирата;
Внутривенное введение антибиотиков (Амоксиклав, Клиндамицин, Цефтриаксон);
Лечение антипротозойными средствами (Метронидазол, Тинидазол, Дилоксанид);
При кандидозах капельное введение Амфотерицина B;
Оперативное иссечение пораженных тканей при лечении осложненного абсцесса;
Диета №5 в период восстановления после курса лечения.
Для профилактики появления абсцесса печени следует своевременно лечить заболевания, провоцирующие развитие этой патологии.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности “Гастроэнтерология” – учебно-научный медицинский центр.
Наши авторы
Источник
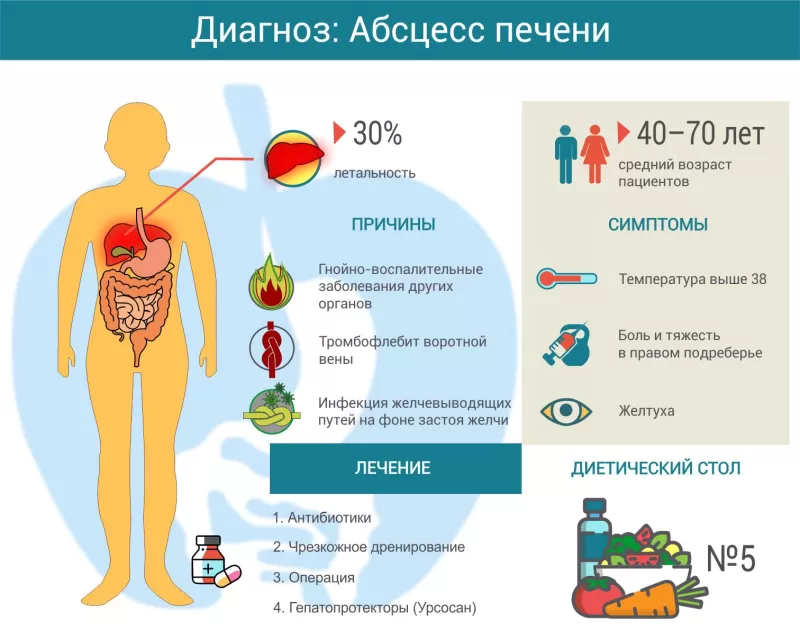
Абсцесс — это полость, заполненная гноем, отграниченная от здоровых тканей фиброзной (соединительнотканной) оболочкой. Об абсцессе печени говорят, когда подобная полость образуется в печени. В цивилизованных странах, к которым относится и Россия, это довольно редкая патология — примерно 3,6 заболевших на 100 тысяч населения. Однако летальность при абсцессах печени достигает 30%1. Чаще всего болеют люди 40–70 лет.
Классификация абсцессов печени
По распространенности абсцесс печени может быть одиночным и множественным.
По причинам возникновения различают:
- холангиогенным — инфекция проникает по желчным путям;
- гематогенным — инфекция распространяется с кровью;
- посттравматическим.
По возбудителю абсцессы делят на пиогенные (бактериальные) и паразитарные.
По расположению различают:
- субкапсулярные (поверхностные);
- субкапсулярно-паренхиматозные (относительно неглубокие);
- интрапаренхиматозные (глубокие).
Кроме того, абсцессы классифицируют по расположению в конкретной доле печени (правой, левой, обеих).
Причины возникновения абсцесса печени
Абсцесс печени возникает, когда в ее ткани попадают микробы или паразиты (дизентерийная амеба, печеночный сосальщик). В 37–50% случаев возбудитель проникает в печень через желчные протоки, примерно в 30% — с током крови из других органов или на фоне септического процесса. До 15% абсцессов возникают после травм печени.
Холангиогенные абсцессы обычно возникают на фоне уже нарушенного оттока желчи, рубцовых изменений желчевыводящих путей, когда застоявшаяся желчь теряет свои антисептические свойства и становится благоприятной средой для микробов. Способствуют развитию абсцесса и злокачественные новообразования желчного пузыря и желчевыводящих путей.
Гематогенные абсцессы чаще всего появляются как следствие пилефлебита — воспаления стенок воротной вены, которая собирает кровь от органов брюшной полости и переносит в печень. Причиной пилефлебита обычно становится хронический панкреатит, реже — болезнь Крона, неспецифический язвенный колит, аппендицит, перитонит или сепсис. Но инфекция может попасть в печень и с артериальной кровью — это возможно при остеомиелите, фурункулезе, септическом эндокардите. Обычно подобное происходит, когда воспалительный процесс протекает долго и тяжело и на этом фоне снижается активность иммунной системы организма.
Паразитарные абсцессы относительно редки (не более 1%) для развитых стран: обычно ими страдают туристы, посетившие юго-восточную Азию или Африку и переболевшие дизентерией во время или после этой поездки. Дизентерийные амебы проникают сквозь стенки кишки в кровь и заносятся с ее током в печень через нижнюю полую вену. Амёбный абсцесс печени обычно развивается как осложнение острой дизентерии, но может появиться и через несколько месяцев после выздоровления как результат хронического носительства.
Симптомы абсцесса печени
«Классической триадой» считаются повышенная температура тела выше 38, желтуха и умеренное увеличение печени. Конечно, сам больной обнаружить увеличение печени не может, это делает врач на приеме. Пациент же обычно жалуется на высокую температуру, озноб, слабость и боли в верхней правой части живота. Возможны тошнота и рвота. Также нередки жалобы на потерю аппетита, беспричинное снижение веса.
У пожилых больных абсцессы могут развиваться бессимптомно, проявляясь общей слабостью, нарушением аппетита и снижением веса.
Диагностика абсцессов печени
Основной метод диагностики абсцесса печени — ультразвуковое исследование органов брюшной полости. Оно позволяет оценить размеры и расположение абсцесса.
Более точные (но более дорогие) методы диагностики — это КТ или МРТ с контрастом.
Если по каким-то причинам воспользоваться современными методами диагностики невозможно, можно использовать рентгенографию грудной клетки и брюшной полости, на которой будут видны косвенные признаки увеличения печени (уменьшение объема правого легкого, смещение купола диафрагмы). Редко на рентгенограмме оказывается видна сама полость абсцесса с уровнем жидкости.
В клиническом анализе крови возможна анемия (эритроциты разрушаются из-за выраженной интоксикации), повышение уровня лейкоцитов и СОЭ.
В биохимическом анализе крови выявляется умеренное увеличение уровня билирубина, щелочной фосфатазы и сывороточных трансаминаз.
При исследовании свертывающей системы крови довольно часто выявляется удлинение протромбинового времени (это связано с тем, что все белки–факторы свертывания крови синтезируются именно в печени).
При посеве крови на стерильность, как правило, выявляются микроорганизмы.
Если данные лабораторных и инструментальных исследований неоднозначны, может быть рекомендована диагностическая лапароскопия. В брюшную полость вводят камеру и специальные инструменты, позволяющие при необходимости удалить содержимое абсцесса (дренировать).

После пунктирования абсцесса оставляют дренаж для оттока гноя
Лечение абсцессов печени
Прежде всего, назначается диетический стол №5.
Лечение небольших (до 3 см) неосложненных абсцессов начинают с консервативных методов. Пациенту назначают антибиотики широкого спектра действия, как правило, в комбинации из 2–3 средств. Сначала препараты вводят внутривенно, потом переходят на пероральные средства (для приема внутрь). Прием антибиотиков продолжается от 2 до 6 недель, но иногда может длиться и до полугода.
Если абсцесс больше 3 см или консервативные меры неэффективны, назначают хирургическое лечение. Чаще всего используют современный малотравматичный метод — чрескожное дренирование. Под контролем УЗИ, рентгена или КТ в полость абсцесса вводят длинную иглу, через которую откачивают его содержимое. Далее сквозь полость иглы проводят тонкую трубку — дренаж, чтобы обеспечить постоянный отток гноя из области абсцесса.
При подозрении на холангиогенное происхождение абсцесса после чрескожного дренирования рекомендуют дренирование желчных путей (делается эндоскопически) для восстановления нормального оттока желчи. Также по показаниям может быть сделано лапароскопическое дренирование абсцесса — обычно эту манипуляцию проводят при подозрении на перитонит.
Если по какой-то причине малотравматичное вмешательство невозможно, абсцесс дренируют во время лапаротомии — открытой операции.
В качестве сопутствующей терапии рекомендуют противовоспалительные средства для снижения температуры, анальгетики (в том числе наркотические) при выраженных болях, средства для восстановления гемодинамики (повышения артериального давления) при шоке, спазмолитики для восстановления оттока желчи и так далее.
В период восстановления врач также назначает гепатопротекторы (например, урсосан) для улучшения регенерации тканей печени.
Прогноз и профилактика
Прогноз при абсцессе печени серьезный: как уже упоминалось, смертность достигает 30%, несмотря на наличие современных антибиотиков широкого спектра действия.
Профилактика абсцесса печени заключается в своевременном лечении гнойно-воспалительных заболеваний других органов, лечении хронических воспалительных заболеваний желчных путей, соблюдении личной гигиены и недопущении кишечных инфекций.
[1]П. С. Бушланов, Н. В. Мерзликин, Е. В. Семичев, В. Ф. Цхай. Современные тенденции в лечении абсцессов печени. Вестник хирургии. 2018.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник


